Actieve ingrediënten: Ethinylestradiol, Drospirenon
LERNA 0,02 mg / 3 mg filmomhulde tabletten
Waarom wordt Lerna gebruikt? Waar is het voor?
- LERNA is een anticonceptiepil en wordt gebruikt om zwangerschap te voorkomen.
- Elk van de 24 roze gekleurde tabletten bevat een kleine hoeveelheid van twee verschillende vrouwelijke hormonen, namelijk drospirenon en ethinylestradiol.
- De 4 witte tabletten bevatten geen werkzame stoffen en worden ook wel placebotabletten genoemd.
- Anticonceptiepillen die twee hormonen bevatten, worden "combinatiepillen" genoemd.
Contra-indicaties Wanneer Lerna niet mag worden gebruikt
Algemene opmerkingen
Voordat u LERNA gaat gebruiken, dient u de informatie over bloedstolsels in rubriek 2 te lezen. Het is vooral belangrijk dat u de symptomen van een bloedstolsel leest - zie rubriek 2 "Bloedstolsels".
Voordat u LERNA kunt gaan gebruiken, stelt uw arts een paar vragen over uw persoonlijke gezondheidsgeschiedenis en die van uw naaste familieleden. Uw arts zal uw bloeddruk meten en kan, afhankelijk van uw persoonlijke situatie, ook andere tests uitvoeren. In deze bijsluiter worden verschillende situaties beschreven waarin de behandeling met LERNA moet worden gestaakt of waarin de veiligheid van LERNA kan worden verminderd. In dergelijke situaties mag men geen geslachtsgemeenschap hebben of extra niet-hormonale anticonceptiemaatregelen nemen, bijvoorbeeld het gebruik van een condoom of een andere barrièremethode. Je gebruikt niet de ritme- of temperatuurmethode. Deze methoden kunnen onbetrouwbaar zijn omdat LERNA de maandelijkse veranderingen in lichaamstemperatuur en baarmoederhalsslijm verandert.
LERNA biedt, net als alle andere hormonale anticonceptiva, geen bescherming tegen hiv-infectie (aids) of andere seksueel overdraagbare aandoeningen.
Gebruik geen LERNA
Gebruik Lerna niet als u een van de onderstaande aandoeningen heeft. Als u een van de onderstaande aandoeningen heeft, neem dan contact op met uw arts. Uw arts zal met u andere anticonceptiemethoden bespreken die mogelijk geschikter voor u zijn.
- Als u een bloedstolsel heeft (of ooit heeft gehad) in een bloedvat van het been (diepe veneuze trombose, DVT), long (longembolie, PE) of andere organen;
- als u weet dat u een aandoening heeft die de bloedstolling beïnvloedt, zoals proteïne C-deficiëntie, proteïne S-deficiëntie, antitrombine-III-deficiëntie, factor V Leiden of antifosfolipide-antilichamen;
- als u een "operatie moet ondergaan of als u voor lange tijd gaat liggen" (zie rubriek 2 "Bloedstolsels");
- als u ooit een hartaanval of beroerte heeft gehad;
- als u angina pectoris heeft (of ooit heeft gehad) (een aandoening die ernstige pijn op de borst veroorzaakt en een eerste teken van een hartaanval kan zijn) of een voorbijgaande ischemische aanval (TIA - tijdelijke symptomen van een beroerte);
- als u een van de volgende ziekten heeft, die het risico op bloedstolsels in de slagaders kunnen verhogen:
- ernstige diabetes met schade aan bloedvaten,
- zeer hoge bloeddruk of zeer hoog vetgehalte (cholesterol of triglyceriden) in het bloed,
- een ziekte die bekend staat als hyperhomocysteïnemie;
- als u een vorm van migraine heeft (of ooit heeft gehad) die "migraine met aura" wordt genoemd;
- als u lijdt (of heeft geleden) aan een leverziekte en uw leverfunctie nog niet genormaliseerd is;
- als uw nieren niet goed werken (nierfalen);
- als u leverkanker heeft (of ooit heeft gehad);
- als u borstkanker of kanker van de geslachtsorganen heeft (of heeft gehad) of als u vermoedt dat u borstkanker heeft;
- als vaginale bloedingen van onbekende oorsprong optreden;
- als u allergisch bent voor ethinylestradiol of drospirenon of voor één van de andere bestanddelen van dit geneesmiddel Dit kan worden herkend aan jeuk, huiduitslag of zwelling.
Voorzorgen bij gebruik Wat u moet weten voordat u Lerna inneemt
Wanneer moet je naar een dokter?
Neem dringend contact op met een arts
- als u mogelijke tekenen van een bloedstolsel opmerkt die erop kunnen wijzen dat u lijdt aan een bloedstolsel in het been (diepe veneuze trombose), een bloedstolsel in de long (longembolie), een hartaanval of een beroerte (zie de rubriek hieronder "Bloedstolsels").
Ga voor een beschrijving van de symptomen van deze ernstige bijwerkingen naar de rubriek "Hoe herken je een bloedstolsel"
In sommige situaties moet u extra voorzichtig zijn bij het gebruik van LERNA of een ander gecombineerd hormonaal anticonceptivum, en regelmatige medische controles kunnen nodig zijn.
Vertel het uw arts als een van de volgende aandoeningen optreedt of verergert tijdens het gebruik van LERNA
Neem contact op met uw arts of apotheker voordat u LERNA inneemt:
- Als een naast familielid borstkanker heeft (of heeft gehad);
- als u kanker heeft;
- als u lijdt aan een leverziekte (zoals een galwegobstructie die geelzucht en symptomen zoals jeuk en tintelingen kan veroorzaken) of een galblaasaandoening (zoals galstenen);
- als u andere nierproblemen heeft (anders dan die beschreven in de rubriek "Wanneer mag u LERNA niet gebruiken") en u geneesmiddelen gebruikt die het kaliumgehalte in uw bloed verhogen. Uw arts kan uw bloedkaliumspiegels controleren;
- als u suikerziekte heeft;
- als u lijdt aan een depressie;
- als u de ziekte van Crohn of colitis ulcerosa (chronische inflammatoire darmaandoening) heeft;
- als u systemische lupus erythematodes heeft (SLE, een ziekte die het natuurlijke afweersysteem aantast);
- als u hemolytisch-uremisch syndroom heeft (HUS, een bloedstollingsstoornis die nierfalen veroorzaakt);
- als u sikkelcelanemie heeft (een erfelijke ziekte van de rode bloedcellen);
- als u een hoog vetgehalte in het bloed heeft (hypertriglyceridemie) of een "positieve familiegeschiedenis van deze aandoening." Hypertriglyceridemie is in verband gebracht met een verhoogd risico op het ontwikkelen van pancreatitis (ontsteking van de alvleesklier);
- als u een "operatie moet ondergaan of als u voor lange tijd gaat liggen" (zie rubriek 2 "Bloedstolsels");
- als u net bent bevallen, is uw risico op het ontwikkelen van bloedstolsels groter. Vraag uw arts hoe lang u na de bevalling kunt beginnen met het innemen van LERNA;
- als u een "ontsteking van de aderen onder de huid heeft (oppervlakkige tromboflebitis);
- als u spataderen heeft;
- als u aan epilepsie lijdt (zie ook "Gebruikt u nog andere geneesmiddelen en Lerna");
- als u een ziekte heeft die voor het eerst optrad tijdens de zwangerschap of tijdens eerder gebruik van geslachtshormonen, zoals gehoorverlies, een bloedaandoening die porfyrie wordt genoemd, huiduitslag met blaren die optraden tijdens de zwangerschap (herpes zwangerschap), een zenuwaandoening die wordt gekenmerkt door plotselinge lichaamsbewegingen (chorea van Sydenham);
- als u tijdens de behandeling een hoge bloeddruk heeft, die niet onder controle wordt gebracht door behandeling met medicijnen;
- als u bruine pigmentvlekken (chloasma) heeft of heeft gehad, de zogenaamde "zwangerschapsvlekken", vooral in het gezicht. Als dit op u van toepassing is, vermijd dan directe blootstelling aan zonlicht of ultraviolet licht tijdens het gebruik van dit geneesmiddel;
- als u erfelijk angio-oedeem heeft, kunnen producten die oestrogeen bevatten de symptomen veroorzaken of verergeren. Als u symptomen van angio-oedeem ervaart, zoals zwelling van het gezicht, de tong en/of farynx en/of moeite met slikken of netelroos samen met moeite met ademhalen, neem dan onmiddellijk contact op met uw arts.
BLOEDPROPPEN
Het gebruik van een gecombineerd hormonaal anticonceptivum zoals LERNA verhoogt het risico op het ontwikkelen van een bloedstolsel in vergelijking met het niet gebruiken ervan.In zeldzame gevallen kan een bloedstolsel bloedvaten blokkeren en ernstige problemen veroorzaken.
Er kunnen zich bloedstolsels ontwikkelen
- in aderen ("veneuze trombose", "veneuze trombo-embolie" of VTE genoemd)
- in de slagaders (aangeduid als 'arteriële trombose', 'arteriële trombo-embolie' of ATE).
Herstel van bloedstolsels is niet altijd volledig. In zeldzame gevallen kunnen langdurige ernstige effecten optreden of, zeer zelden, fataal.
Het is belangrijk om te onthouden dat het algehele risico op een schadelijk bloedstolsel geassocieerd met LERNA laag is.
HOE EEN BLOEDSTOKJE TE HERKENNEN?
Raadpleeg onmiddellijk een arts als u een van de volgende tekenen of symptomen opmerkt.
- zwelling van een been of langs een ader in het been of de voet, vooral wanneer deze gepaard gaat met:
- pijn of gevoeligheid in het been die alleen kan worden gevoeld bij het staan of lopen;
- verhoogd gevoel van warmte in het aangedane been;
- verandering van kleur van de huid op het been, zoals bleek, rood of blauw worden.
- plotselinge en onverklaarbare kortademigheid of snelle ademhaling;
- plotselinge hoest zonder duidelijke oorzaak, waardoor mogelijk bloed wordt uitgestoten;
- scherpe pijn op de borst die kan toenemen bij diep ademhalen;
- ernstig licht gevoel in het hoofd of duizeligheid;
- snelle of onregelmatige hartslag;
- hevige pijn in de maag.
- onmiddellijk verlies van gezichtsvermogen of
- pijnloos wazig zien wat kan leiden tot verlies van gezichtsvermogen.
- pijn op de borst, ongemak, gevoel van druk of zwaarte;
- gevoel van beklemming of volheid in de borst, arm of onder het borstbeen;
- gevoel van volheid, indigestie of verstikking;
- ongemak in het bovenlichaam dat uitstraalt naar de rug, kaak, keel, armen en maag;
- zweten, misselijkheid, braken of duizeligheid;
- extreme zwakte, angst of kortademigheid;
- snelle of onregelmatige hartslagen.
- plotselinge gevoelloosheid of zwakte van het gezicht, de arm of het been, vooral aan één kant van het lichaam;
- plotselinge verwarring, moeite met spreken of begrijpen;
- plotselinge moeite met zien in één of beide ogen;
- plotselinge moeite met lopen, duizeligheid, verlies van evenwicht of coördinatie;
- plotselinge, ernstige of langdurige migraine zonder bekende oorzaak;
- bewustzijnsverlies of flauwvallen met of zonder toevallen.
- zwelling en lichtblauwe verkleuring van één extremiteit;
- ernstige maagpijn (acute buik).
BLOEDSTOFFEN IN EEN ADER
Wat kan er gebeuren als zich een bloedstolsel vormt in een ader?
- Het gebruik van gecombineerde hormonale anticonceptiva is in verband gebracht met een verhoogd risico op vorming van bloedstolsels in de aderen (veneuze trombose).Deze bijwerkingen zijn echter zeldzaam.In de meeste gevallen treden ze op in het eerste jaar van gebruik van een gecombineerd hormonaal anticonceptivum.
- Als zich een bloedstolsel vormt in een ader in het been of de voet, kan dit een diepe veneuze trombose (DVT) veroorzaken.
- Als een bloedstolsel uit het been reist en in de long blijft hangen, kan dit een 'longembolie' veroorzaken.
- Zeer zelden kan zich een stolsel vormen in een ander orgaan zoals het oog (retinale veneuze trombose).
Wanneer is het risico op het ontwikkelen van een bloedstolsel in een ader het grootst?
Het risico op het ontwikkelen van een bloedstolsel in een ader is het grootst tijdens het eerste jaar dat u voor de eerste keer een gecombineerd hormonaal anticonceptivum gebruikt. Het risico kan nog groter zijn als u na een onderbreking van 4 of meer weken opnieuw begint met het gebruik van een gecombineerd hormonaal anticonceptivum (hetzelfde medicijn of een ander medicijn).
Na het eerste jaar is het risico kleiner, maar altijd iets hoger dan wanneer u geen gecombineerd hormonaal anticonceptivum zou gebruiken.
Als u stopt met het innemen van LERNA, wordt uw risico op het ontwikkelen van een bloedstolsel binnen enkele weken weer normaal.
Wat is het risico op het ontwikkelen van een bloedstolsel?
Het risico hangt af van uw natuurlijke risico op VTE en het type gecombineerd hormonaal anticonceptivum dat u gebruikt.
Het algehele risico op het ontwikkelen van een bloedstolsel in het been of de long (DVT of PE) met LERNA is laag.
- Van de 10.000 vrouwen die geen gecombineerd hormonaal anticonceptivum gebruiken en die niet zwanger zijn, zullen er ongeveer 2 in een jaar een bloedstolsel krijgen.
- Van de 10.000 vrouwen die een gecombineerd hormonaal anticonceptivum gebruiken dat levonorgestrel, norethisteron of norgestimaat bevat, zullen er ongeveer 5-7 in een jaar een bloedstolsel krijgen.
- Van de 10.000 vrouwen die een gecombineerd hormonaal anticonceptivum gebruiken dat drospirenon bevat, zoals LERNA, zullen er ongeveer 9-12 binnen een jaar een bloedstolsel krijgen.
- Het risico op vorming van een bloedstolsel hangt af van uw medische voorgeschiedenis (zie onder "Factoren die het risico op vorming van bloedstolsels verhogen").
Factoren die het risico op het ontwikkelen van een bloedstolsel in een ader verhogen
Het risico op het ontwikkelen van een bloedstolsel met LERNA is laag, maar onder bepaalde omstandigheden kan het toenemen.
Het risico is groter:
- als u ernstig overgewicht heeft (body mass index of BMI hoger dan 30 kg/m2);
- als een naast familielid op jonge leeftijd (minder dan ongeveer 50 jaar) een bloedstolsel in het been, de long of een ander orgaan heeft gehad. In dit geval zou u een erfelijke bloedstollingsstoornis kunnen hebben;
- als u een operatie moet ondergaan of als u lang moet liggen vanwege een verwonding of ziekte of als u een been in het gips heeft.Het kan zijn dat u enkele weken voor de operatie of in de periode waarin u minder mobiel bent Als u moet stoppen met het gebruik van LERNA, vraag dan aan uw arts wanneer u weer kunt beginnen met het innemen van LERNA;
- naarmate u ouder wordt (vooral ouder dan 35);
- als u minder dan een paar weken geleden bent bevallen.
Het risico op het ontwikkelen van een bloedstolsel neemt toe naarmate u meer van dit type heeft. Vliegreizen (langer dan 4 uur) kunnen het risico op een bloedstolsel tijdelijk verhogen, vooral als u een van de andere genoemde risicofactoren heeft.
Het is belangrijk dat u uw arts vertelt als een van deze punten op u van toepassing is, ook als u het niet zeker weet. Uw arts kan besluiten dat LERNA moet worden stopgezet.
Als een van de bovenstaande omstandigheden verandert terwijl u LERNA gebruikt, bijvoorbeeld als een naast familielid een trombose heeft zonder bekende reden of als u veel aankomt, neem dan contact op met uw arts.
BLOEDSTOFFEN IN EEN SLAGSLAG
Wat kan er gebeuren als zich een bloedstolsel vormt in een "slagader?"
Net als bloedstolsels in een ader, kunnen stolsels in een slagader ernstige problemen veroorzaken, bijvoorbeeld een hartaanval of beroerte.
Factoren die het risico op het ontwikkelen van een bloedstolsel in een slagader verhogen
Het is belangrijk op te merken dat het risico op een hartaanval of beroerte in verband met het gebruik van LERNA erg laag is, maar kan toenemen:
- met toenemende leeftijd (ouder dan 35 jaar);
- als je rookt. Bij gebruik van een gecombineerd hormonaal anticonceptivum zoals LERNA wordt u geadviseerd te stoppen met roken. Als u niet kunt stoppen met roken en ouder bent dan 35 jaar, kan uw arts u adviseren een ander type anticonceptiemiddel te gebruiken;
- als u overgewicht heeft;
- als u een hoge bloeddruk heeft;
- als een lid van uw naaste familie op jonge leeftijd (minder dan ongeveer 50 jaar) een hartaanval of beroerte heeft gehad. In dit geval loopt u mogelijk ook een hoog risico op een hartaanval of beroerte;
- als u of een naast familielid een hoog vetgehalte in het bloed heeft (cholesterol of triglyceriden);
- als u last heeft van migraine, vooral migraine met aura;
- als u hartproblemen heeft (klepdefect, een hartritmestoornis die atriumfibrilleren wordt genoemd);
- als u suikerziekte heeft.
Als u meer dan één van deze aandoeningen heeft of als een van deze aandoeningen bijzonder ernstig is, kan het risico op het ontwikkelen van een bloedstolsel nog groter zijn.
Als een van de bovenstaande omstandigheden verandert terwijl u LERNA gebruikt, bijvoorbeeld als u begint met roken, als een naast familielid een trombose heeft zonder bekende reden of als u veel aankomt, neem dan contact op met uw arts.
LERNA en kanker
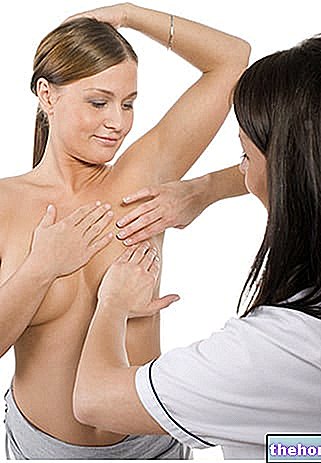
Borstkanker komt iets vaker voor bij vrouwen die combinatiepillen gebruiken, maar het is niet bekend of dit door de behandeling wordt veroorzaakt. Zo is het mogelijk dat er meer tumoren worden ontdekt bij vrouwen die combinatiepillen gebruiken omdat ze vaker medische controles ondergaan. Het optreden van borsttumoren wordt geleidelijk minder na het stoppen van gecombineerde hormonale anticonceptiva.Het is belangrijk om uw borsten regelmatig te laten controleren en u dient contact op te nemen met uw arts als u knobbels voelt.
In zeldzame gevallen zijn goedaardige levertumoren en, in nog zeldzamere gevallen, kwaadaardige levertumoren gemeld bij vrouwen die pillen gebruiken. Neem contact op met uw arts als u ongebruikelijke hevige buikpijn, een opgeblazen gevoel (wat het gevolg kan zijn van een vergrote lever) of als u bloed overgeeft, bloed in uw ontlasting of zeer donkere ontlasting opmerkt, aangezien dit tekenen kunnen zijn van een maagbloeding.
Intermenstrueel bloedverlies
Tijdens de eerste paar maanden dat LERNA wordt ingenomen, kunnen onverwachte bloedingen (bloedingen buiten de placebodagen) optreden. Als de bloeding langer dan een paar maanden aanhoudt, of als deze na een paar maanden begint, moet uw arts de oorzaak onderzoeken.
Wat moet er worden gedaan als de menstruatie niet optreedt tijdens de placebodagen?
Als u alle roze actieve tabletten op de juiste manier heeft ingenomen, niet hevig moet overgeven of diarree heeft gehad en geen andere geneesmiddelen heeft gebruikt, is het zeer onwaarschijnlijk dat u zwanger bent.
Als uw menstruatie niet twee keer achter elkaar verschijnt, bent u mogelijk zwanger. Neem onmiddellijk contact op met uw arts. Begin alleen met de volgende strip als u zeker weet dat u niet zwanger bent.
Interacties Welke medicijnen of voedingsmiddelen kunnen het effect van Lerna . veranderen
Vertel uw arts welke medicijnen of kruidenproducten u gebruikt, onlangs heeft gebruikt of zou kunnen gebruiken. Vertel ook elke andere arts of tandarts die u een ander geneesmiddel voorschrijft (of apotheker) dat u LERNA gebruikt. Zij kunnen u vertellen of u extra voorbehoedsmiddelen moet nemen (bijvoorbeeld condooms) en voor hoe lang.
Sommige geneesmiddelen kunnen de bloedspiegels van LERNA beïnvloeden en kunnen het minder effectief maken bij het voorkomen van zwangerschap, of kunnen onverwachte bloedingen veroorzaken, waaronder geneesmiddelen die worden gebruikt voor de behandeling van:
- epilepsie (bijvoorbeeld primidon, fenytoïne, barbituraten, carbamazepine, oxcarbazepine, felbamaat, topiramaat)
- tuberculose (bijvoorbeeld rifampicine)
- HIV- en hepatitis C-infecties (geneesmiddelen die proteaseremmers en non-nucleoside reverse-transcriptaseremmers worden genoemd, zoals ritonavir, nevirapine, efavirenz) of andere infecties (griseofulvine of ketoconazol)
- artritis, artrose (etoricoxib)
- hoge bloeddruk in de slagaders van de longen (bosentan)
- de remedie op basis van sint-janskruid
LERNA kan het effect van andere geneesmiddelen beïnvloeden, bijvoorbeeld:
- geneesmiddelen die ciclosporine bevatten
- het anti-epilepticum lamotrigine (dit kan leiden tot een verhoging van de frequentie van aanvallen)
- eofylline (gebruikt om ademhalingsproblemen te behandelen)
- tizanidine (gebruikt om spierpijn of spierkrampen te behandelen)
Uw arts kan uw bloedkaliumspiegels controleren als u bepaalde geneesmiddelen gebruikt om hartproblemen te behandelen (zoals diuretica).
Laboratorium analyse
Als u een bloedtest moet ondergaan, vertel dan uw arts of laboratoriumpersoneel dat u de pil gebruikt, aangezien hormonale anticonceptiva de resultaten van sommige tests kunnen beïnvloeden.
Waarschuwingen Het is belangrijk om te weten dat:
Zwangerschap en borstvoeding
Zwangerschap
Als u zwanger bent, mag u LERNA niet gebruiken. Als u zwanger wordt terwijl u LERNA gebruikt, moet u onmiddellijk stoppen en contact opnemen met uw arts. Als u zwanger wilt worden, kunt u op elk moment stoppen met het gebruik van LERNA (zie ook "Als u wilt stoppen met het gebruik van LERNA").
Voedertijd
Het gebruik van LERNA wordt over het algemeen niet aanbevolen tijdens het geven van borstvoeding. Als u de pil wilt slikken terwijl u borstvoeding geeft, dient u contact op te nemen met uw arts.
Rijvaardigheid en het gebruik van machines
Er is geen informatie dat het gebruik van LERNA de rijvaardigheid of het vermogen om machines te bedienen beïnvloedt.
LERNA bevat lactose
Als uw arts u heeft verteld dat u bepaalde suikers niet verdraagt, neem dan contact op met uw arts voordat u LERNA inneemt.
Dosis, wijze en tijdstip van toediening Hoe wordt Lerna gebruikt: Dosering
Gebruik dit geneesmiddel altijd precies zoals uw arts of apotheker u dat heeft verteld. Raadpleeg bij twijfel uw arts of apotheker.
Elke blisterverpakking bevat 24 roze actieve tabletten en 4 witte placebotabletten.
De twee soorten verschillend gekleurde LERNA-tabletten zijn op volgorde gerangschikt. Een blisterverpakking bevat 28 tabletten.
Neem elke dag één tablet LERNA, zo nodig met een kleine hoeveelheid water. U kunt de tablet met of zonder voedsel innemen, maar u moet de tablet elke dag op ongeveer hetzelfde tijdstip innemen.
Verwar de tabletten niet: neem de eerste 24 dagen een roze tablet en de laatste 4 dagen een witte tablet. U moet dan meteen met een nieuwe strip beginnen (24 roze en daarna 4 witte tabletten).Er is dus geen opening tussen twee blaren.
Door de verschillende samenstelling van de tabletten is het noodzakelijk om met de eerste tablet linksboven te beginnen en de tabletten elke dag in te nemen. Volg voor de juiste volgorde de richting van de pijlen op de blister.
Bereiding van de blister
Om u te helpen uw dagelijkse pilinname bij te houden, zijn er 7 stickers met elk 7 dagen van de week voor elke blisterverpakking met LERNA. Kies het etiket dat begint met de dag van de week waarop u uw tabletten begint in te nemen. Als het bijvoorbeeld op woensdag begint, gebruik je de sticker die begint met "WED".
Breng de sticker van de week aan langs de bovenkant van de blisterverpakking met de tekst "Plaats label hier", zodat de eerste dag boven de tablet met de markering "1" komt. Nu staat er boven elke tablet een dag aangegeven en kunt u zien of u een bepaalde pil heeft ingenomen.De pijlen geven de volgorde van innemen van de pillen aan.
Tijdens de 4 dagen dat u de witte placebotabletten inneemt (de placebodagen), moet u beginnen met ongesteld worden (de zogenaamde onttrekkingsbloeding). Dit begint gewoonlijk op dag 2 of 3 na de laatste actieve roze tablet van LERNA. Nadat u de laatste witte tablet heeft ingenomen, moet u met de volgende strip beginnen, ongeacht wanneer uw menstruatie eindigt. Dit betekent dat elke strip op dezelfde dag van de week moet beginnen en dat de onttrekkingsbloeding elke maand op dezelfde dagen moet plaatsvinden.
Als u LERNA op deze manier gebruikt, bent u zelfs gedurende de 4 dagen dat u een placebotablet gebruikt, beschermd tegen zwangerschap.
Wanneer kan ik beginnen met de eerste blister?
Als u de afgelopen maand nog nooit een hormonaal anticonceptivum heeft gebruikt
U begint met LERNA op de eerste dag van uw gebruikelijke menstruatie (dwz de eerste dag van uw menstruatie). Als u op de eerste dag van uw menstruatie begint met LERNA, bent u onmiddellijk beschermd tegen zwangerschap. Het kan ook tussen de 2e-5e dag van de cyclus beginnen, maar dan is het noodzakelijk om de eerste 7 dagen extra beschermende maatregelen te nemen (bijvoorbeeld een condoom).
Overstappen van een gecombineerd hormonaal anticonceptivum, of van een vaginale gecombineerde anticonceptiering of pleister
U moet bij voorkeur beginnen met het innemen van LERNA op de dag na de laatste werkzame tablet (de laatste tablet met de werkzame stoffen) van de vorige pil, maar uiterlijk op de dag na het einde van de pilvrije pauze (of na de laatste tablet). inactief van de vorige pil). Volg het advies van uw arts op als u overstapt van een gecombineerde anticonceptie ring of pleister.
Overschakelen van een methode met alleen progestageen (pil met alleen progestageen, injectie, implantaat of spiraaltje dat progestageen afgeeft)
Het kan op elk moment veranderen van de pil met alleen progestageen (van een implantaat of een spiraaltje moet u de dag van verwijdering veranderen, van een injectable wanneer de volgende injectie had moeten worden gegeven), maar in al deze gevallen is het noodzakelijk om gebruik aanvullende beschermende maatregelen (bijvoorbeeld een condoom) gedurende de eerste 7 dagen dat u de tabletten inneemt.
Na een miskraam of aan het einde van de zwangerschap
Volg het advies van uw arts.
Na de bevalling
U kunt starten met LERNA tussen de 21e en 28e dag na de bevalling. Als u later dan dag 28 begint, moet u gedurende de eerste 7 dagen dat u LERNA gebruikt de zogenaamde barrièremethode van anticonceptie (bijv. een condoom) gebruiken. Als u na het krijgen van een baby geslachtsgemeenschap heeft gehad voordat u met LERNA begon (of opnieuw begon), moet u er eerst voor zorgen dat u niet zwanger bent of wachten tot uw volgende menstruatie.
Als je borstvoeding geeft en LERNA wilt starten (of herstarten) na de bevalling
Lees de paragraaf "Borstvoeding".
Vraag uw arts wat u moet doen als u niet zeker weet wanneer u moet beginnen.
Wat u moet doen wanneer u bent vergeten LERNA in te nemen
De laatste 4 tabletten in de 4e rij van de blisterverpakking zijn placebotabletten. Als u een van deze tabletten vergeet in te nemen, heeft dit geen invloed op de betrouwbaarheid van LERNA Gooi de vergeten placebotablet weg.
Als u een roze, actieve tablet (tabletten 1-24 van de blisterstrip) vergeet, moet u het volgende doen:
- Als u minder dan 24 uur te laat bent met het innemen van een tablet, wordt de bescherming tegen zwangerschap niet verminderd. Neem de tablet in zodra u eraan denkt en neem vervolgens de volgende tabletten opnieuw in op het gebruikelijke tijdstip.
- Als u meer dan 24 uur te laat bent met het innemen van een tablet, kan de bescherming tegen zwangerschap verminderd zijn. Hoe meer tabletten u bent vergeten, hoe groter het risico om zwanger te worden.
Het risico op onvolledige bescherming tegen zwangerschap is groter als u een roze tablet vergeet aan het begin of aan het einde van de strip, daarom moeten de volgende regels worden gevolgd:
- Als u meer dan één tablet van deze strip bent vergeten
Neem contact op met uw arts.
- Eén tablet vergeten tussen dag 1 - 7 (eerste rij)
Neem de vergeten tablet in zodra u eraan denkt, ook als dat betekent dat u twee tabletten tegelijk moet innemen. Ga door met het innemen van de tabletten op het gebruikelijke tijdstip en neem de komende 7 dagen extra voorzorgsmaatregelen, bijvoorbeeld een condoom. Als u geslachtsgemeenschap heeft gehad in de week voordat u de tablet bent vergeten, dient u contact op te nemen met uw arts, aangezien de mogelijkheid bestaat dat u zwanger bent.
- Eén tablet vergeten tussen dag 8 - 14 (tweede rij)
Neem de vergeten tablet in zodra u eraan denkt, ook als dat betekent dat u twee tabletten tegelijk moet innemen. Ga door met het innemen van de tabletten op het gebruikelijke tijdstip. De bescherming tegen zwangerschap wordt niet verminderd en er zijn geen aanvullende voorzorgsmaatregelen nodig.
- Wat u moet doen wanneer u een tablet bent vergeten tussen dag 15 - 24 (derde en vierde rij)
U kunt kiezen uit twee mogelijkheden:
- Neem de vergeten tablet in zodra u eraan denkt, ook als dat betekent dat u twee tabletten tegelijk moet innemen. Ga door met het innemen van de tabletten op het gebruikelijke tijdstip. In plaats van de witte placebotabletten van deze strip in te nemen, gooit u ze weg en begint u aan de volgende strip (de startdag zal anders zijn).
Hoogstwaarschijnlijk krijgt u uw menstruatie aan het einde van de tweede strip - terwijl u de witte placebotabletten gebruikt - maar u kunt tijdens de tweede strip lichte of menstruatieachtige bloedingen krijgen.
- Het is ook mogelijk om te stoppen met de actieve roze tabletten en direct naar de 4 placebotabletten te gaan (inclusief de dagen dat u de tabletten bent vergeten, noteer voordat u de witte placebotabletten inneemt de dag waarop u de tablet bent vergeten). Als u op de gebruikelijke dag met een nieuwe strip wilt beginnen, neem dan de placebotabletten korter dan 4 dagen.
Als u een van deze twee aanbevelingen opvolgt, blijft u beschermd tegen zwangerschap.
Als u een van de tabletten in een blisterverpakking bent vergeten en u niet menstrueert tijdens de placebodagen, kan dit betekenen dat u zwanger bent. Neem contact op met uw arts voordat u met de volgende strip begint.
Wat te doen bij braken of ernstige diarree?
Als u binnen 3-4 uur na inname van de actieve roze tablet moet overgeven of ernstige diarree heeft, bestaat het risico dat de actieve ingrediënten in de pil niet volledig door uw lichaam worden opgenomen. De situatie is bijna hetzelfde als wanneer u een tablet vergeet. Na braken of diarree moet u zo snel mogelijk een nieuwe roze tablet uit een reservestrip innemen. Indien mogelijk, neem deze dan binnen 24 uur nadat u de pil gewoonlijk heeft ingenomen. Als dit niet mogelijk is of als het meer dan 24 uur geleden is, u moet het advies opvolgen dat wordt gegeven in "Bent u vergeten LERNA in te nemen".
Je menstruatie uitstellen: wat je moet weten
Hoewel het niet wordt aanbevolen, is het mogelijk om de menstruatie uit te stellen door de witte placebotabletten van de 4e rij niet in te nemen en direct naar een nieuwe LERNA-blisterverpakking te gaan en deze af te maken. U kunt een lichte of menstruatieachtige bloeding krijgen tijdens het gebruik van deze tweede strip. Maak deze tweede strip af door de 4 witte tabletten van de 4e rij in te nemen. Begin dan met de volgende strip.
U dient uw arts om advies te vragen voordat u besluit uw menstruatie uit te stellen.
De eerste dag van je menstruatie veranderen: wat je moet weten
Als u de tabletten volgens de instructies inneemt, begint uw menstruatie tijdens de placebodagen. Als u deze dag wilt wijzigen, kunt u het aantal placebodagen - bij het innemen van de witte placebotabletten - verminderen (maar niet verhogen - 4 is het maximum!). Als u bijvoorbeeld op vrijdag begint met het innemen van de placebotabletten en u wilt dit op dinsdag (3 dagen eerder) veranderen, dan moet u 3 dagen eerder dan normaal met een nieuwe strip beginnen. Het is mogelijk dat u gedurende deze tijd geen bloeding heeft. Lichte bloedingen of menstruatie-achtige bloedingen kunnen daarna optreden.
Vraag uw arts om advies als u niet zeker weet wat u moet doen.
Als u stopt met het innemen van LERNA
U kunt op elk moment stoppen met het gebruik van LERNA. Als u niet zwanger wilt worden, vraag dan uw arts om advies over andere betrouwbare anticonceptiemethoden. Als u zwanger wilt worden, stop dan met het gebruik van LERNA en wacht een tijdje voordat u probeert zwanger te worden.U kunt dan gemakkelijker uw geschatte uitgerekende datum berekenen.
Als u nog vragen heeft over het gebruik van dit geneesmiddel, neem dan contact op met uw arts of apotheker.
Overdosering Wat te doen als u te veel Lerna . heeft ingenomen
Er zijn geen meldingen van ernstige schadelijke effecten van het innemen van te veel LERNA-tabletten.Als u meerdere tabletten tegelijk inneemt, kunt u symptomen van overdosering krijgen, zoals misselijkheid of braken.Jonge meisjes kunnen vaginale bloedingen krijgen.
te veel LERNA-tabletten heeft ingenomen of ontdekt dat sommige door een kind zijn ingenomen, vraag dan uw arts of apotheker om advies.
Bijwerkingen Wat zijn de bijwerkingen van Lerna
Zoals elk geneesmiddel kan ook dit geneesmiddel bijwerkingen hebben, al krijgt niet iedereen daarmee te maken. Als u bijwerkingen krijgt, vooral als deze ernstig of aanhoudend zijn, of als er een verandering in uw gezondheid optreedt waarvan u denkt dat deze te wijten is aan LERNA, vertel dit dan aan uw arts.
Een verhoogd risico op het ontwikkelen van bloedstolsels in de aderen (veneuze trombo-embolie (VTE)) of bloedstolsels in de slagaders (arteriële trombo-embolie (ATE)) is aanwezig bij alle vrouwen die gecombineerde hormonale anticonceptiva gebruiken. Voor meer gedetailleerde informatie over de verschillende risico's van "het gebruik van gecombineerde hormonale anticonceptiva, zie rubriek 2" Wat u moet weten voordat u LERNA inneemt ".
Als een van de volgende situaties zich voordoet, heeft u mogelijk dringende medische hulp nodig. Stop met het innemen van LERNA en neem onmiddellijk contact op met uw arts of ga onmiddellijk naar het dichtstbijzijnde ziekenhuis.
Zelden (kan voorkomen bij maximaal 1 op de 1000 mensen)
- Ontsteking van de galblaas
- Overgevoeligheid (allergische reacties met symptomen zoals zwelling van het gezicht, tong en/of keel en/of moeite met slikken, of netelroos gepaard gaande met moeite met ademhalen)
- schadelijke bloedstolsels in een ader of slagader, bijvoorbeeld:
- in een been of voet (d.w.z. diepe veneuze trombose (DVT))
- in een long (d.w.z. longembolie (PE))
- hartaanval
- beroerte of mini-beroerte of tijdelijke beroerte-achtige symptomen, bekend als een voorbijgaande ischemische aanval (TIA)
- bloedstolsels in de lever, maag/darm, nieren of oog.
De kans op het ontwikkelen van een bloedstolsel kan groter zijn als u andere aandoeningen heeft die dit risico verhogen (zie rubriek 2 voor meer informatie over aandoeningen die het risico op bloedstolsels verhogen en de symptomen van een bloedstolsel).
Andere mogelijke bijwerkingen
Gemeenten (kunnen voorkomen bij maximaal 1 op de 10 mensen):
- stemmingswisselingen
- hoofdpijn
- misselijkheid
- pijn in de borsten, problemen met menstruatie, bijv. onregelmatige menstruatie, uitblijven van menstruatie
Soms (komen voor bij minder dan 1 op de 100 gebruikers):
- depressie, nervositeit, slaperigheid
- duizeligheid of "tintelingen"
- migraine, spataderen, verhoogde bloeddruk (hypertensie)
- maagpijn, braken, indigestie, darmgas, maagontsteking, diarree
- acne, jeuk, huiduitslag
- pijn en pijn, bijvoorbeeld pijn in de rug, ledematen, spierkrampen
- vaginale schimmelinfectie, pijn in het bekken, borstvergroting, goedaardige borstknobbels, uteriene / vaginale bloeding (die gewoonlijk afneemt tijdens voortgezette behandeling), genitale afscheiding, blozen, ontsteking van de vagina (vaginitis), problemen met menstruatie, pijnlijke menstruatie, lage menstruatie, zeer hevige menstruatie, vaginale droogheid, afwijkingen van het uitstrijkje, verlies van libido
- gebrek aan energie, meer zweten, vochtretentie (met symptomen zoals zwelling van het gezicht en de ledematen)
- gewichtstoename.
Zelden (komen voor bij minder dan 1 op de 1000 gebruikers):
- candida (een "schimmelinfectie)
- bloedarmoede, verhoogd aantal bloedplaatjes in het bloed
- allergische reactie
- hormonale (endocriene) stoornissen
- verhoogde eetlust, verlies van eetlust, te hoge kaliumconcentratie in het bloed, te lage natriumconcentratie in het bloed
- onvermogen om een orgasme te bereiken, slapeloosheid
- duizeligheid, tremor
- oogaandoeningen, bijvoorbeeld ontsteking van het ooglid, droge ogen
- te snelle hartslag
- ontsteking van een ader, bloedneus, flauwvallen
- vergrote buik, darmaandoening, opgeblazen gevoel, hiatale hernia, schimmelinfectie van de mond, constipatie, droge mond
- pijn in de galwegen of galblaas
- eczeem, haaruitval, acne-achtige huidontsteking, droge huid, korrelige huidontsteking, overmatige haargroei, huidaandoeningen, huidstriemen, huidontsteking, huidontsteking door gevoeligheid voor licht, huidknobbeltjes
- Moeilijke of pijnlijke geslachtsgemeenschap, ontsteking van de vagina (vulvovaginitis), bloeding na geslachtsgemeenschap, onttrekkingsbloeding, borstcyste, verhoogd aantal borstcellen (hyperplasie), abnormale groei van het slijmvlies van de baarmoederhals, vermindering van het baarmoederslijmvlies baarmoeder, ovariumcysten, baarmoedervergroting
- malaise
- gewichtsverlies
Niet bekend (frequentie kan met de beschikbare gegevens niet worden bepaald)
- erythema multiforme (huiduitslag met rode doellaesies of zweren).
Het melden van bijwerkingen Krijgt u last van bijwerkingen, neem dan contact op met uw arts of apotheker.Dit geldt ook voor mogelijke bijwerkingen die niet in deze bijsluiter staan. U kunt bijwerkingen ook rechtstreeks melden via het nationale meldsysteem op: www.agenziafarmaco.gov.it/it/responsabili Door bijwerkingen te melden, kunt u ons helpen meer informatie te verkrijgen over de veiligheid van dit geneesmiddel.
Vervaldatum en retentie
Buiten het zicht en bereik van kinderen houden.
Gebruik dit geneesmiddel niet meer na de uiterste houdbaarheidsdatum. Die is te vinden op de blisterverpakking/doos na "EXP". De vervaldatum verwijst naar de laatste dag van die maand.
Voor dit geneesmiddel zijn er geen speciale bewaarcondities. Gooi geneesmiddelen niet weg via het afvalwater of met het huisvuil.Vraag uw apotheker wat u met geneesmiddelen moet doen die u niet meer gebruikt.Dit helpt het milieu te beschermen.
Andere informatie
Wat bevat LERNA
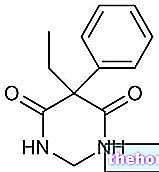
- De actieve ingrediënten zijn ethinylestradiol en drospirenon.
- Elke roze werkzame filmomhulde tablet bevat 0,02 mg ethinylestradiol en 3 mg drospirenon.
- De witte filmomhulde tabletten bevatten geen actieve ingrediënten.
- De andere ingrediënten zijn:
- Actieve roze filmomhulde tabletten:
- Tabletkern: lactosemonohydraat, gepregelatineerd zetmeel (maïs), povidon K-30 (E1201), croscarmellosenatrium, polysorbaat 80, magnesiumstearaat (E572).
- Filmomhulling van de tablet: Gedeeltelijk gehydrolyseerde polyvinylalcohol, titaandioxide (E171), macrogol 3350, talk, geel ijzeroxide (E172), rood ijzeroxide (E172), zwart ijzeroxide (E172).
- Witte filmomhulde tabletten:
- Tabletkern: watervrije lactose, povidon K-30 (E1201), magnesiumstearaat (E572).
- Filmomhulling van de tablet: Gedeeltelijk gehydrolyseerde polyvinylalcohol, titaniumdioxide (E171), macrogol 3350, talk.
- Actieve roze filmomhulde tabletten:
Beschrijving van het uiterlijk van LERNA en de inhoud van de verpakking
- Elke blisterverpakking van LERNA bevat 24 roze filmomhulde actieve tabletten, in rijen 1a, 2a, 3a en 4a van de blister, en 4 witte filmomhulde placebotabletten in rij 4.
- LERNA-tabletten, zowel roze als wit, zijn filmomhulde tabletten; de tabletkern is gecoat.
- LERNA is verkrijgbaar in verpakkingen van 1, 3, 6 en 13 blisterverpakkingen, elk met 28 (24 +4) tabletten.
Mogelijk worden niet alle verpakkingsgrootten in de handel gebracht.
Bron Bijsluiter: AIFA (Italiaans Geneesmiddelenbureau). Inhoud gepubliceerd in januari 2016. De aanwezige informatie is mogelijk niet up-to-date.
Om toegang te hebben tot de meest actuele versie, is het raadzaam om de website van AIFA (Italian Medicines Agency) te bezoeken. Disclaimer en nuttige informatie.
01.0 NAAM VAN HET GENEESMIDDEL
LERNA 0,02 MG / 3MG TABLETTEN OMGEKEERD MET FILM
02.0 KWALITATIEVE EN KWANTITATIEVE SAMENSTELLING
24 roze filmomhulde tabletten (werkzame tabletten):
Elke filmomhulde tablet bevat 0,02 mg ethinylestradiol en 3 mg drospirenon.
Hulpstof met bekend effect: lactosemonohydraat 44 mg.
4 witte (inactieve) filmomhulde placebotabletten:
De tablet bevat geen actieve ingrediënten.
Hulpstof met bekend effect: watervrije lactose 89,5 mg.
Voor de volledige lijst van hulpstoffen, zie rubriek 6.1.
03.0 FARMACEUTISCHE VORM
Filmomhulde tabletten.
De werkzame tablet is roze, rond, filmomhuld, met een diameter van 5,7 mm.
De placebotablet is wit, rond, filmomhuld, 5,7 mm in diameter.
04.0 KLINISCHE INFORMATIE
04.1 Therapeutische indicaties
Orale anticonceptie.
Bij de beslissing om LERNA voor te schrijven moet rekening worden gehouden met de huidige risicofactoren van de individuele vrouw, met name die gerelateerd aan veneuze trombo-embolie (VTE) en de vergelijking tussen het risico op VTE geassocieerd met LERNA en dat geassocieerd met andere CHC's (zie rubrieken 4.3 en 4.4).
04.2 Dosering en wijze van toediening
Toedieningsweg: oraal gebruik.
Hoe LERNA in te nemen
De tabletten moeten elke dag op ongeveer hetzelfde tijdstip worden ingenomen, zo nodig met een kleine hoeveelheid vloeistof, en in de volgorde waarin ze in de blisterverpakking zitten. Gedurende 28 opeenvolgende dagen moet dagelijks één tablet worden ingenomen. Elke volgende blisterverpakking moet beginnen op de dag na de laatste tablet in de vorige blisterverpakking Onttrekkingsbloeding treedt meestal 2-3 dagen na inname van de placebotabletten (laatste rij) op en is mogelijk niet klaar voor het begin van de blisterverpakking.
Hoe de behandeling met LERNA te starten?
Geen eerder gebruik van hormonale anticonceptiva (in de voorgaande maand).
Het innemen van tabletten dient te beginnen op dag 1 van de natuurlijke cyclus van de vrouw (dwz de eerste dag van de menstruatie).
Overstappen van een gecombineerd hormonaal anticonceptivum (gecombineerd oraal anticonceptivum, vaginale ring of pleister voor transdermaal gebruik).
De vrouw moet bij voorkeur beginnen met het innemen van LERNA op de dag na de laatste actieve tablet (de laatste tablet die de actieve ingrediënten bevat) van haar vorige combinatie-OAC, maar uiterlijk op de dag na het gebruikelijke tabletvrije of placebo-interval van haar vorige gecombineerde oraal anticonceptiemiddel. Bij gebruik van een vaginale ring of een transdermale pleister dient de vrouw bij voorkeur te beginnen met het gebruik van LERNA op de dag van verwijdering, of uiterlijk wanneer de volgende toepassing gepland zou zijn.
Overschakelen van een systeem met alleen progestageen (pil met alleen progestageen, injectie, implantaat) of van een intra-uterien systeem (IUS) dat progestageen afgeeft.
De vrouw kan op elk moment overstappen van de pil met alleen progestageen (als ze verandert van een implantaat of IUS vanaf de dag van verwijdering, van een product voor injecteerbaar gebruik tegen de tijd dat de volgende injectie gepland zou zijn), maar in totaal in deze gevallen moet haar worden geadviseerd om een aanvullende barrièremethode te gebruiken gedurende de eerste 7 dagen dat ze tabletten inneemt.
Na een abortus in het eerste trimester.
De vrouw kan direct beginnen. Daarbij hoeft u geen aanvullende anticonceptiemaatregelen te nemen.
Na de bevalling of na een abortus in het tweede trimester.
Vrouwen moet worden geadviseerd om te beginnen tussen de 21e en 28e dag na de bevalling of een abortus in het tweede trimester. In geval van een latere start, moet de vrouw worden geadviseerd om gedurende de eerste 7 dagen een aanvullende barrièremethode te gebruiken. Als er echter al geslachtsgemeenschap heeft plaatsgevonden, moet zwangerschap worden uitgesloten voordat met het gebruik van een combinatie-OAC wordt begonnen of moet worden gewacht tot de volgende menstruatiecyclus.
Voor vrouwen die borstvoeding geven, zie rubriek 4.6.
Beheer van vergeten tablets
Het innemen van placebotabletten uit de laatste (4e) rij van de blisterverpakking kan worden verwaarloosd. Ze moeten echter worden geëlimineerd om te voorkomen dat de fase van de placebotablet per ongeluk wordt verlengd. Het volgende advies heeft alleen betrekking op het vergeten van actieve tabletten:
Als de gebruiker minder dan 12 uur te laat is met het innemen van een tablet, wordt de anticonceptiebescherming niet verminderd. De vrouw moet de tablet innemen zodra ze het zich herinnert en vervolgens de volgende tabletten op het gebruikelijke tijdstip innemen.
Als u meer dan 12 uur te laat bent met het innemen van een tablet, kan de anticonceptiebescherming worden verminderd.De behandeling van vergeten tabletten kan worden geleid door de volgende twee basisregels:
1. Het innemen van tabletten mag nooit langer dan 4 dagen worden onderbroken
2. 7 dagen ononderbroken tabletinname zijn vereist om "adequate onderdrukking van de hypothalamus-hypofyse-ovarium-as" te bereiken.
Daarom kunnen in de dagelijkse praktijk de volgende adviezen worden gegeven:
• Dag 1-7
De gebruiker moet de laatste vergeten tablet innemen zodra ze eraan denkt, zelfs als dat betekent dat ze twee tabletten tegelijk moet innemen. Ze moet dan doorgaan met het innemen van de tabletten op het gebruikelijke tijdstip. Bovendien moet gedurende de volgende 7 dagen een barrièremethode zoals een condoom worden gebruikt. Als er in de voorgaande 7 dagen geslachtsgemeenschap heeft plaatsgevonden, moet rekening worden gehouden met de mogelijkheid van zwangerschap. Hoe groter het aantal vergeten tabletten en hoe dichter dit bij de fase van de placebotablet ligt, hoe groter het risico op zwangerschap.
• Dag 8-14
De gebruiker moet de laatste vergeten tablet innemen zodra ze eraan denkt, zelfs als dat betekent dat ze twee tabletten tegelijk moet innemen. Ze moet dan doorgaan met het innemen van de tabletten op het gebruikelijke tijdstip. Als de tabletten correct zijn ingenomen in de 7 dagen voorafgaand aan de vergeten tablet, is het niet nodig om andere aanvullende anticonceptiemethoden te gebruiken. Als u echter bent vergeten meer dan 1 tablet in te nemen, moet u gedurende 7 dagen extra anticonceptiemaatregelen nemen.
• Dag 15-24
Het risico op verminderde veiligheid is groter vanwege de naderende dagen van de placebotabletten. Door het tabletinnameschema aan te passen, kan de vermindering van de anticonceptiebescherming echter worden voorkomen. Door een van de volgende twee opties te volgen, is het niet nodig om aanvullende anticonceptiemaatregelen te nemen, op voorwaarde dat alle tabletten correct zijn ingenomen in de 7 dagen voorafgaand aan de eerste vergeten tablet. Zo niet, dan moet de eerste van de twee opties worden gevolgd en moeten ook aanvullende anticonceptiemaatregelen worden genomen binnen de volgende 7 dagen.
1. De gebruiker moet de laatste vergeten tablet innemen zodra ze eraan denkt, zelfs als dat betekent dat ze twee tabletten tegelijk moet innemen. Daarna moet u doorgaan met het innemen van de tabletten op het gebruikelijke tijdstip totdat de werkzame tabletten zijn opgebruikt. De 4 placebotabletten van de laatste rij moeten worden weggegooid. De volgende blisterverpakking moet onmiddellijk worden gestart. Wachttijden zijn onwaarschijnlijk totdat de actieve tabletten in de tweede blisterverpakking zijn opgebruikt, maar de gebruiker kan tijdens het innemen van de tabletten spotting of bloeding krijgen door een pauze .
2. De gebruiker kan ook worden geadviseerd om te stoppen met het innemen van actieve tabletten uit de huidige blisterverpakking. Daarna moet ze de placebotabletten van de laatste rij innemen gedurende maximaal 4 dagen, inclusief de dagen dat ze de tabletten heeft overgeslagen, en daarna doorgaan met de volgende strip.
Als de vrouw is vergeten tabletten in te nemen en vervolgens geen onttrekkingsbloeding krijgt tijdens de fase van de placebotablet, moet de mogelijkheid van zwangerschap worden overwogen.
Advies bij gastro-intestinale aandoeningen
In geval van ernstige gastro-intestinale stoornissen (bijv. braken of diarree) is het mogelijk dat de absorptie niet volledig is en moeten aanvullende anticonceptieve maatregelen worden genomen.Als braken optreedt binnen 3-4 uur na inname van de werkzame tabletten, moet u een nieuwe (vervangende ) tablet zo snel mogelijk. De nieuwe tablet moet, indien mogelijk, binnen 12 uur na de gebruikelijke tabletinnametijd worden ingenomen. Als er meer dan 12 uur zijn verstreken, zijn de instructies voor het vergeten van tabletten van toepassing, zoals beschreven in rubriek 4.2 "Beheer van vergeten tabletten". Als de vrouw haar normale schema voor het innemen van tabletten niet wil veranderen, moet ze de extra tablet(ten) uit een andere strip nemen.
Een wachttijd uitstellen?
Om een menstruatie uit te stellen, moet de gebruikster doorgaan met een nieuwe blisterverpakking met LERNA, zonder de placebotabletten uit haar huidige blisterverpakking te nemen. De vertraging kan naar wens van de gebruiker worden verlengd tot het einde van de tweede blisterverpakking met actieve tabletten.Tijdens de langdurige inname kan de gebruiker een doorbraakbloeding of spotting krijgen.De inname van LERNA moet regelmatig worden hervat na de innamefase van placebo.
Om haar menstruatie te verschuiven naar een andere dag van de week dan de verwachte dag volgens haar huidige schema, kan de gebruiker worden geadviseerd om het placebo-daginterval met de gewenste dagen te verkorten.Hoe korter het interval, hoe groter het risico dat u geen onttrekkingsbloeding krijgt en bij de volgende blaar een onttrekkingsbloeding en spotting krijgt (alsof u uw menstruatie wilt uitstellen).
04.3 Contra-indicaties
COC's mogen niet worden gebruikt onder de onderstaande voorwaarden. Als een van de aandoeningen voor het eerst optreedt tijdens het gebruik van combinatie-OAC's, moet de behandeling onmiddellijk worden stopgezet.
• Aanwezigheid van of risico op veneuze trombo-embolie (VTE)
• Veneuze trombo-embolie - huidige (met inname van anticoagulantia) of eerdere VTE (bijv. diepe veneuze trombose [DVT] of longembolie [PE])
• Bekende erfelijke of verworven aanleg voor veneuze trombo-embolie, zoals resistentie tegen geactiveerd proteïne C (inclusief factor V Leiden), antitrombine III-deficiëntie, proteïne C-deficiëntie, proteïne S-deficiëntie
• Grote operatie met langdurige immobilisatie (zie rubriek 4.4)
• Hoog risico op veneuze trombo-embolie door de aanwezigheid van meerdere risicofactoren (zie rubriek 4.4)
• Aanwezigheid van of risico op arteriële trombo-embolie (ATE)
• Arteriële trombo-embolie - huidige of eerdere arteriële trombo-embolie (bijv. myocardinfarct) of prodromale aandoeningen (bijv. angina pectoris)
• Cerebrovasculaire ziekte - huidige of eerdere beroerte of prodromale aandoeningen (bijv. voorbijgaande ischemische aanval (voorbijgaande ischemische aanval, TIA))
• Bekende erfelijke of verworven aanleg voor arteriële trombo-embolie, zoals hyperhomocysteïnemie en antifosfolipide-antilichamen (anticardiolipine-antilichamen, lupus-anticoagulans)
• Voorgeschiedenis van migraine met focale neurologische symptomen
• Een hoog risico op arteriële trombo-embolie door de aanwezigheid van meerdere risicofactoren (zie rubriek 4.4) of de aanwezigheid van een ernstige risicofactor zoals:
- diabetes mellitus met vasculaire symptomen
- ernstige hypertensie
- ernstige dyslipoproteïnemie
• huidige of eerdere pancreatitis indien geassocieerd met ernstige hypertriglyceridemie;
• ernstige leverpathologieën aan de gang of in het verleden, totdat de waarden van de leverfunctie weer normaal zijn;
• ernstig nierfalen of acuut nierfalen;
• huidige of eerdere levertumoren (goedaardig of kwaadaardig);
• bekende of vermoede hormoonafhankelijke neoplasmata (bijvoorbeeld van de geslachtsorganen of borsten);
• niet-gediagnosticeerde vaginale bloedingen;
• overgevoeligheid voor de werkzame stoffen of voor één van de in rubriek 6.1 vermelde hulpstoffen.
04.4 Bijzondere waarschuwingen en passende voorzorgen bij gebruik
Waarschuwingen
Als een van de onderstaande aandoeningen of risicofactoren aanwezig is, moet de geschiktheid van LERNA met de vrouw worden besproken.
In het geval van verergering of eerste optreden van een van deze risicofactoren of aandoeningen, dient de vrouw haar arts te raadplegen om te bepalen of het gebruik van LERNA moet worden gestaakt.
Als VTE of ATE wordt vermoed of bevestigd, moet het gebruik van COC's worden gestaakt.
Als antistollingstherapie wordt gestart, moet een adequate alternatieve anticonceptiemethode worden gebruikt vanwege de teratogeniteit van antistollingstherapie (coumarines).
Risico op veneuze trombo-embolie (VTE)
Het gebruik van een gecombineerd hormonaal anticonceptivum (COC) resulteert in een verhoogd risico op veneuze trombo-embolie (VTE) in vergelijking met geen gebruik. Producten die levonorgestrel, norgestimaat of norethisteron bevatten, gaan gepaard met een lager risico op VTE. Het risico van andere producten. producten zoals LERNA kan ook tweeledig zijn.De beslissing om een ander product te gebruiken dan producten die gepaard gaan met een lager risico op VTE, mag alleen worden genomen na overleg met de vrouw om er zeker van te zijn dat zij het risico op VTE geassocieerd met LERNA begrijpt, de manier waarop uw huidige risicofactoren beïnvloeden dat risico en het feit dat het risico op het ontwikkelen van een VTE het hoogst is in het eerste jaar van gebruik Er zijn ook aanwijzingen dat het risico toeneemt wanneer het gebruik van een COC wordt hervat na een pauze van 4 of meer weken.
Ongeveer 2 op de 10.000 vrouwen die geen CHC gebruiken en die niet zwanger zijn, zullen over een periode van een jaar een VTE ontwikkelen. Bij een alleenstaande vrouw kan het risico echter veel hoger zijn, afhankelijk van haar onderliggende risicofactoren (zie hieronder).
Er wordt geschat1 dat van de 10.000 vrouwen die een CHC gebruiken die drospirenon bevat, er tussen 9 en 12 in één jaar een VTE zullen ontwikkelen; dit is te vergelijken met ongeveer 62 vrouwen die een levonorgestrel-bevattend CHC gebruiken.
In beide gevallen is het aantal VTE's per jaar lager dan het verwachte aantal tijdens de zwangerschap of in de postpartumperiode.
VTE kan in 1 2% van de gevallen fataal zijn.
1 Deze incidenties werden geschat op basis van de totaliteit van epidemiologische onderzoeksgegevens, waarbij gebruik werd gemaakt van de relatieve risico's voor de verschillende producten in vergelijking met levonorgestrel-bevattende combinatie-OAC's.
2 Mediane waarde van het bereik van 5-7 per 10.000 vrouwen/jaar, gebaseerd op een relatief risico van ongeveer 2,3-3,6 COC's die levonorgestrel bevatten vergeleken met niet-gebruik.
Zeer zelden is bij CHC-gebruikers trombose gemeld in andere bloedvaten, bijv. lever-, mesenteriale, nier- of retinale aderen en slagaders.
Risicofactoren voor VTE
Het risico op veneuze trombo-embolische complicaties bij CHC-gebruikers kan aanzienlijk toenemen als er aanvullende risicofactoren aanwezig zijn, vooral als er meer dan één risicofactor is (zie tabel).
LERNA is gecontra-indiceerd als een vrouw meerdere risicofactoren heeft die haar risico op veneuze trombose verhogen (zie rubriek 4.3). Als een vrouw meer dan één risicofactor heeft, is het mogelijk dat het verhoogde risico groter is dan de som van de afzonderlijke factoren; in dit geval moet haar totale risico op VTE worden overwogen.Als de baten-risicoverhouding als negatief wordt beschouwd , mag geen combinatie-OAC worden voorgeschreven (zie rubriek 4.3).
Tabel: Risicofactoren voor VTE
Er is geen overeenstemming over de mogelijke rol van spataderen en oppervlakkige tromboflebitis bij het ontstaan en de progressie van veneuze trombose.
Er moet rekening worden gehouden met het verhoogde risico op trombo-embolie tijdens de zwangerschap, vooral in de periode van 6 weken van het kraambed (voor informatie over "Vruchtbaarheid, zwangerschap en borstvoeding", zie rubriek 4.6).
Symptomen van VTE (diepe veneuze trombose en longembolie)
Als dit soort symptomen optreden, dienen vrouwen onmiddellijk medische hulp in te roepen en hen te informeren dat ze een CHC gebruiken.
Symptomen van diepe veneuze trombose (DVT) kunnen zijn:
- eenzijdige zwelling van het been en/of de voet of langs een ader in het been;
- pijn of gevoeligheid in het been die alleen kan worden gevoeld bij het staan of lopen;
- verhoogd gevoel van warmte in het aangedane been; huid op het been die rood of verkleurd is.
Symptomen van longembolie (PE) kunnen zijn:
- plotseling en onverklaarbaar begin van kortademigheid of snelle ademhaling;
- plotselinge hoest die gepaard kan gaan met bloedspuwing;
- scherpe pijn op de borst;
- ernstig licht gevoel in het hoofd of duizeligheid;
- snelle of onregelmatige hartslag.
Sommige van deze symptomen (zoals "kortademigheid" en "hoesten") zijn niet-specifiek en kunnen verkeerd worden geïnterpreteerd als vaker voorkomende of minder ernstige gebeurtenissen (bijv. luchtweginfecties).
Andere tekenen van vasculaire occlusie kunnen zijn: plotselinge pijn, zwelling of een lichtblauwe verkleuring van één extremiteit.
Als de occlusie in het oog plaatsvindt, kunnen de symptomen variëren van pijnloos wazig zien tot verlies van gezichtsvermogen. Soms treedt verlies van het gezichtsvermogen bijna onmiddellijk op.
Risico op arteriële trombo-embolie (ATE)
Epidemiologische studies hebben het gebruik van CHC's in verband gebracht met een verhoogd risico op arteriële trombo-embolie (myocardinfarct) of cerebrovasculair accident (bijv. transient ischemic attack, beroerte).Arteriële trombo-embolische voorvallen kunnen fataal zijn.
Risicofactoren van ATE
Het risico op arteriële trombo-embolische complicaties of een cerebrovasculair accident bij CHC-gebruikers neemt toe in aanwezigheid van risicofactoren (zie tabel). LERNA is gecontra-indiceerd als een vrouw één ernstige risicofactor of meerdere risicofactoren voor ATE heeft die haar risico op arteriële trombose verhogen (zie rubriek 4.3). Als een vrouw meer dan één risicofactor heeft, is het mogelijk dat de toename van het risico groter is dan de som van de afzonderlijke factoren; in dit geval moet haar totale risico in overweging worden genomen. Als wordt aangenomen dat de baten-risicoverhouding negatief is, er mag geen CHC worden voorgeschreven (zie rubriek 4.3).
Tabel: Risicofactoren van ATE
Symptomen van ATE
Als dergelijke symptomen optreden, moeten vrouwen onmiddellijk contact opnemen met een beroepsbeoefenaar in de gezondheidszorg en hen informeren dat ze een CHC gebruiken.
Symptomen van een cerebrovasculair accident kunnen zijn:
- plotselinge gevoelloosheid of zwakte van het gezicht, de arm of het been, vooral aan één kant van het lichaam;
- plotselinge moeite met lopen, duizeligheid, verlies van evenwicht of coördinatie;
- plotselinge verwarring, moeite met spraak of begrip;
- plotselinge moeite met zien in één of beide ogen;
- plotselinge, ernstige of langdurige migraine zonder bekende oorzaak;
- bewustzijnsverlies of flauwvallen met of zonder convulsies.
Tijdelijke symptomen suggereren dat het een voorbijgaande ischemische aanval (TIA) is.
Symptomen van een hartinfarct (MI) kunnen zijn:
- pijn, ongemak, druk, zwaarte, beklemmend of vol gevoel in de borst, arm of onder het borstbeen;
- ongemak dat uitstraalt naar de rug, kaak, keel, armen, maag;
- gevoel van volheid, indigestie of verstikking;
- zweten, misselijkheid, braken of duizeligheid;
- extreme zwakte, angst of kortademigheid;
- snelle of onregelmatige hartslagen.
tumoren
In sommige epidemiologische onderzoeken is een verhoogd risico op baarmoederhalskanker gemeld bij langdurige gebruikers van combinatie-OAC's (> 5 jaar), maar de mate waarin deze bevinding kan worden toegeschreven aan de verstorende effecten van seksueel gedrag en andere factoren zoals het humaan papillomavirus (HPV).
Een meta-analyse van 54 epidemiologische onderzoeken meldde dat er een iets hoger relatief risico (RR = 1,24) is dat borstkanker wordt gediagnosticeerd bij vrouwen die momenteel combinatie-OAC's gebruiken. Het overmatige risico verdwijnt geleidelijk over 10 jaar na het staken van het gebruik van COC's. Omdat borstkanker zeldzaam is bij vrouwen onder de 40 jaar, is het hogere aantal diagnoses van borstkanker bij vrouwen die combinatie-OAC's gebruiken of recentelijk hebben gebruikt klein in verhouding tot het algehele risico op borstkanker. Deze onderzoeken leveren geen oorzakelijk verband op. Het waargenomen patroon van verhoogd risico kan te wijten zijn aan een vroege diagnose van borstkanker bij COC-gebruikers, de biologische effecten van COC's of een combinatie van beide. Borstkanker gediagnosticeerd bij gebruikers is doorgaans minder klinisch gevorderd dan kankers gediagnosticeerd bij vrouwen die ze nooit hebben gebruikt.
In zeldzame gevallen zijn goedaardige levertumoren en, nog zeldzamer, kwaadaardige levertumoren gemeld bij COC-gebruikers. In geïsoleerde gevallen hebben deze tumoren geleid tot levensbedreigende intra-abdominale bloedingen.Bij COC-gebruikers die zich presenteren met ernstige pijn in de bovenbuik, leververgroting of tekenen die wijzen op intra-abdominale bloeding, moet bij de differentiële diagnose rekening worden gehouden met de mogelijkheid van leverkanker.
Met het gebruik van de hogere dosering van gecombineerde orale anticonceptiva (50 microgram ethinylestradiol) wordt het risico op endometrium- en eierstokkanker verminderd. Of dit ook geldt bij de lagere dosering moet nog worden bevestigd.
Andere condities
De progestageencomponent van LERNA is een aldosteronantagonist met kaliumsparende eigenschappen In de meeste gevallen zijn geen verhogingen van de kaliumspiegels te verwachten In een klinische studie echter bij sommige patiënten met een lichte nierfunctiestoornis of matig en gelijktijdig gebruik van kalium -sparende geneesmiddelen, de kaliumspiegels waren licht maar niet significant verhoogd tijdens toediening van drospirenon.Daarom beveelt ja aan bij patiënten met nierinsufficiëntie en baseline serumkaliumwaarden onder de maximale limiet, het serumkalium te controleren in de eerste behandelingscyclus, vooral bij gelijktijdige inname van kaliumsparende geneesmiddelen. Zie ook rubriek 4.5.
Vrouwen met hypertriglyceridemie, of een familiegeschiedenis van de ziekte, lopen mogelijk een verhoogd risico op pancreatitis bij gebruik van combinatie-OAC's.
Hoewel kleine verhogingen van de bloeddruk zijn gemeld bij veel vrouwen die combinatie-OAC's gebruiken, zijn klinisch relevante verhogingen zeldzaam. Alleen in deze zeldzame gevallen is een "onmiddellijke stopzetting" van het gebruik van COC's gerechtvaardigd. Als tijdens het gebruik van een COC met reeds bestaande hypertensie, constant verhoogde bloeddrukwaarden of een significante stijging van de bloeddruk niet adequaat reageren op antihypertensieve behandeling, moet het COC worden stopgezet. gestaakt. "COC-gebruik kan worden hervat als normale bloeddrukwaarden zijn bereikt na antihypertensieve therapie.
Het ontstaan of verergeren van de onderstaande aandoeningen is zowel tijdens de zwangerschap als tijdens het gebruik van combinatie-OAC's gemeld, maar het bewijs van een verband met het gebruik van combinatie-OAC's is niet overtuigend: geelzucht en/of jeuk als gevolg van cholestase, galsteenvorming, porfyrie, systemische lupus erythematosus, uremisch hemolytisch syndroom, chorea van Sydenham, herpes gestationis, gehoorverlies door otosclerose.
Bij vrouwen met erfelijk angio-oedeem kunnen exogene oestrogenen de symptomen van angio-oedeem induceren of verergeren.
Bij acute of chronische leverfunctiestoornissen kan het nodig zijn om de behandeling met combinatie-OAC's te staken totdat de leverfunctiemarkers weer normaal zijn.De terugkeer van cholestatische geelzucht en/of jeuk geassocieerd met cholestase die al optreedt tijdens de zwangerschap of tijdens een eerdere behandeling met geslachtssteroïden vereist stopzetting van de gecombineerde oraal anticonceptiemiddel.
Hoewel combinatie-OAC’s een effect kunnen hebben op de perifere insulineresistentie en glucosetolerantie, is er geen bewijs voor de noodzaak om het behandelingsschema te wijzigen bij diabetespatiënten die een lage dosis gecombineerde orale anticonceptiva gebruiken (die
Verergering van endogene depressie, epilepsie, de ziekte van Crohn en colitis ulcerosa is gemeld tijdens het gebruik van gecombineerde orale anticonceptiva.
Chloasma kan af en toe voorkomen, vooral bij vrouwen met een voorgeschiedenis van chloasma gravidarum Vrouwen met een neiging tot chloasma dienen blootstelling aan de zon of ultraviolette stralen te vermijden tijdens het gebruik van combinatie-OAC's.
Elke roze tablet van dit geneesmiddel bevat 44 mg lactosemonohydraat, elke witte tablet bevat 89,5 mg watervrije lactose. Patiënten met zeldzame erfelijke aandoeningen als galactose-intolerantie, Lapp-lactasedeficiëntie of glucose-galactosemalabsorptie die een lactosevrij dieet volgen, dienen deze inname te overwegen.
Medisch onderzoek / consult
Voordat met LERNA wordt gestart of opnieuw wordt gestart, moet een volledige medische voorgeschiedenis (inclusief familiegeschiedenis) worden afgenomen en moet zwangerschap worden uitgesloten. De bloeddruk moet worden gemeten en lichamelijk onderzoek moet worden uitgevoerd in het licht van contra-indicaties (zie rubriek 4.3) en waarschuwingen (zie rubriek 4.4). Het is belangrijk om de aandacht van een vrouw te vestigen op informatie met betrekking tot veneuze of arteriële trombose, inclusief het risico van LERNA in vergelijking met andere CHC's, symptomen van VTE en ATE, bekende risicofactoren en wat te doen bij een vermoeden van trombose.
De vrouw moet ook worden gewezen op de noodzaak om de bijsluiter zorgvuldig te lezen en het advies op te volgen. De frequentie en het type onderzoeken moeten gebaseerd zijn op vastgestelde richtlijnen en moeten worden aangepast aan de individuele vrouw.
Vrouwen moeten erop worden gewezen dat hormonale anticonceptiva geen bescherming bieden tegen hiv-infecties (aids) en andere seksueel overdraagbare aandoeningen.
Verminderde effectiviteit
De werkzaamheid van combinatie-OAC's kan verminderd zijn in geval van bijvoorbeeld het niet innemen van de werkzame tabletten (zie rubriek 4.2), of in geval van gastro-intestinale stoornissen tijdens het innemen van de werkzame tabletten (zie rubriek 4.2) of gelijktijdige behandeling (zie rubriek 4.5). .
Verminderde cycluscontrole
Onregelmatige bloeding (spotting of doorbraakbloeding) kan optreden bij het gebruik van combinatie-OAC's, vooral tijdens de eerste maanden van gebruik.Daarom is de evaluatie van een mogelijke onregelmatige bloeding pas zinvol na een aanpassingsperiode van ongeveer drie cycli.
Als onregelmatige bloeding aanhoudt of optreedt na eerder regelmatige cycli, moeten niet-hormonale oorzaken worden geëvalueerd en moeten passende diagnostische maatregelen worden genomen om maligniteit of zwangerschap uit te sluiten. Deze kunnen schrapen omvatten.
Bij sommige vrouwen treedt mogelijk geen onttrekkingsbloeding op tijdens de dagen dat ze de placebotabletten innemen. Als het combinatie-OAC is ingenomen volgens de aanwijzingen beschreven in rubriek 4.2, is het onwaarschijnlijk dat de gebruikster zwanger is, maar als het combinatie-OAC niet volgens deze aanwijzingen is ingenomen vóór de eerste gemiste periode van opschorting, of als er twee wachttijden zijn zijn gemist, moet zwangerschap worden uitgesloten voordat het gebruik van het combinatie-OAC wordt voortgezet.
04.5 Interacties met andere geneesmiddelen en andere vormen van interactie
Opmerking: raadpleeg informatie over gelijktijdige medicatie om mogelijke interacties te identificeren.
Invloed van andere geneesmiddelen op LERNA
Interacties tussen orale anticonceptiva en andere geneesmiddelen kunnen leiden tot bloedverlies en/of falen van de anticonceptie De volgende interacties zijn gemeld in de literatuur:
Levermetabolisme
Er kunnen interacties optreden met geneesmiddelen die leverenzymen induceren die kunnen leiden tot een verhoogde klaring van geslachtshormonen (bijv. fenytoïne, barbituraten, primidon, carbamazepine, rifampicine, bosentan en geneesmiddelen voor de behandeling van hiv (bijv. ritonavir, nevirapine) en mogelijk ook oxcarbazepine, topiramaat , felbamaat, griseofulvine en producten met het middel op basis van sint-janskruid (Hypericum perforatum)). Over het algemeen wordt maximale enzyminductie na ongeveer 10 dagen waargenomen, maar deze kan gedurende ten minste 4 weken worden gehandhaafd na stopzetting van de medicamenteuze behandeling.
Interferentie met de enterohepatische circulatie
Ook bij antibiotica, zoals penicillines en tetracyclines, is het falen van de contraceptieve werkzaamheid gemeld.Het mechanisme van dit effect is niet opgehelderd.
Gedrag om te volgen
Vrouwen die kortstondig worden behandeld met een van de bovengenoemde klassen geneesmiddelen of enkelvoudige werkzame stoffen (leverenzyminducerende geneesmiddelen), inclusief degenen die rifampicinebevattende geneesmiddelen gebruiken, moeten tijdelijk een barrièremethode gebruiken naast het gecombineerde orale anticonceptivum, d.w.z. tijdens gelijktijdige toediening van de andere geneesmiddelen en gedurende 7 dagen na het einde van de behandeling.
Vrouwen die rifampicine gebruiken, moeten anticonceptie gebruiken naast het gecombineerde orale anticonceptivum gedurende de periode waarin rifampicine wordt toegediend en gedurende 28 dagen na het einde van de behandeling.
Bij vrouwen die langdurig worden behandeld met werkzame stoffen die leverenzymen induceren, wordt een andere betrouwbare niet-hormonale anticonceptiemethode aanbevolen.
Vrouwen die worden behandeld met antibiotica (inclusief rifampicine, zie hierboven) moeten tot 7 dagen na het stoppen een barrièremethode gebruiken.
Als gelijktijdige medicatie doorgaat na het einde van de actieve tabletten in de COC-blister, moeten de placebotabletten worden weggegooid en moet onmiddellijk met de volgende blister worden begonnen.
De belangrijkste metabolieten van drospirenon in humaan plasma worden geproduceerd zonder tussenkomst van het cytochroom P450-systeem. Het is daarom onwaarschijnlijk dat remmers van dit enzymsysteem het metabolisme van drospirenon beïnvloeden.
Invloed van LERNA op andere geneesmiddelen
Orale anticonceptiva kunnen het metabolisme van sommige actieve ingrediënten beïnvloeden. Dientengevolge kunnen plasma- en weefselconcentraties stijgen (bijv. ciclosporine) of afnemen (bijv. lamotrigine).
Gebaseerd op remmingsstudies in vitro en over interactiestudies in vivo Bij vrijwillige patiënten die omeprazol, simvastatine en midazolam als markersubstraten gebruiken, is een interactie van drospirenon in een dosis van 3 mg met het metabolisme van andere werkzame stoffen onwaarschijnlijk.
Andere interacties
Bij patiënten zonder nierinsufficiëntie vertoonde gelijktijdig gebruik van drospirenon en ACE-remmers of NSAID's geen significant effect op het serumkalium, maar gelijktijdig gebruik van LERNA met aldosteronantagonisten of kaliumsparende diuretica was dat niet. tijdens de eerste behandelcyclus Zie ook rubriek 4.4.
Laboratorium testen
Het gebruik van anticonceptiesteroïden kan de resultaten van sommige laboratoriumtests beïnvloeden, waaronder biochemische parameters met betrekking tot lever-, schildklier-, bijnier- en nierfunctie, plasmaspiegels van (transporter)eiwitten, zoals bijvoorbeeld bloedbindend globuline, corticosteroïden en lipiden / lipoproteïnefracties, parameters van koolhydraatmetabolisme en parameters van coagulatie en fibrinolyse Over het algemeen blijven veranderingen binnen de normale laboratoriumlimieten Drospirenon veroorzaakt een toename van plasmarenine en plasmarenineactiviteit aldosteron in plasma, veroorzaakt door zijn milde antimineralocorticoïde activiteit.
04.6 Zwangerschap en borstvoeding
Zwangerschap
LERNA is niet geïndiceerd tijdens de zwangerschap.
Als zwangerschap optreedt tijdens het gebruik van LERNA, moet het product onmiddellijk worden gestaakt Uitgebreide epidemiologische onderzoeken hebben geen verhoogd risico op geboorteafwijkingen aangetoond bij kinderen van vrouwen die vóór de zwangerschap een combinatie-OAC hebben gebruikt, noch een effect teratogeen in geval van onbedoeld gebruik van combinatie-OAC's tijdens de zwangerschap.
Dierstudies hebben bijwerkingen aangetoond tijdens zwangerschap en borstvoeding (zie rubriek 5.3). Op basis van deze diergegevens kunnen bijwerkingen als gevolg van de hormonale werking van de actieve componenten niet worden uitgesloten. Algemene ervaring met combinatie-OAC's tijdens de zwangerschap leverde echter geen bewijs op. van bijwerkingen bij de mens.
De beschikbare gegevens over het gebruik van LERNA tijdens de zwangerschap zijn te beperkt om conclusies te kunnen trekken over de nadelige effecten van LERNA op de zwangerschap, de gezondheid van de foetus of de pasgeborene.Tot op heden zijn er geen relevante epidemiologische gegevens beschikbaar.
Bij het herstarten van LERNA moet rekening worden gehouden met het verhoogde risico op trombo-embolie in de postpartumperiode (zie rubrieken 4.2 en 4.4).
Voedertijd
Borstvoeding kan worden beïnvloed door combinatie-OAC's omdat ze de hoeveelheid en de samenstelling van moedermelk kunnen verminderen.Daarom dient het gebruik van COC's niet te worden aanbevolen totdat de zogende moeder het spenen van het kind heeft voltooid. Kleine hoeveelheden anticonceptiesteroïden en/of hun metabolieten kunnen tijdens het gebruik van een combinatie-OAC met de melk worden uitgescheiden. Dergelijke hoeveelheden kunnen gevolgen hebben voor de baby.
04.7 Beïnvloeding van de rijvaardigheid en het vermogen om machines te bedienen
Er is geen onderzoek gedaan naar de effecten op de rijvaardigheid en op het vermogen om machines te bedienen Er zijn geen effecten op de rijvaardigheid of op het vermogen om machines te bedienen waargenomen bij gebruikers van een combinatie-OAC.
04.8 Bijwerkingen
De volgende bijwerkingen zijn gemeld tijdens het gebruik van LERNA:
De onderstaande tabel geeft een overzicht van bijwerkingen per MedDRA-systeem/orgaanklasse (MedDRA SOC). Frequenties zijn gebaseerd op klinische gegevens. De meest geschikte MedDRA-term werd gebruikt om een bepaalde reactie, de synoniemen en gerelateerde aandoeningen te beschrijven.
Bijwerkingen die in verband zijn gebracht met het gebruik van LERNA als oraal anticonceptivum volgens de MedDRA-systeem/orgaanklasse en MedDRA-termen
* onregelmatige bloeding neemt gewoonlijk af bij voortzetting van de behandeling.
Beschrijving van geselecteerde bijwerkingen
Een verhoogd risico op arteriële en veneuze trombotische en trombo-embolische voorvallen, waaronder myocardinfarct, beroerte, voorbijgaande ischemische aanvallen, veneuze trombose en longembolie, is waargenomen bij CHC-gebruikers, en dit risico wordt in meer detail besproken in rubriek 4.4.
De volgende ernstige bijwerkingen zijn gemeld bij gebruikers van combinatie-OAC's, die worden besproken in rubriek 4.4
• trombo-embolische veneuze aandoeningen;
• trombo-embolische arteriële aandoeningen;
• hypertensie;
• levertumoren;
• aanwezigheid of verergering van aandoeningen waarvoor de associatie met het gebruik van gecombineerde orale anticonceptiva niet is aangetoond: ziekte van Crohn, colitis ulcerosa, epilepsie, baarmoedermyoma, porfyrie, systemische lupus erythematosus, herpes gravidarum, chorea van Sydenham, hemolytische uremisch, cholestatische geelzucht;
• chloasma;
• bij acute of chronische leverfunctiestoornissen kan het nodig zijn de orale anticonceptiva te onderbreken totdat de levermarkers weer normaal zijn;
• bij vrouwen met erfelijk angio-oedeem kunnen exogene oestrogenen de symptomen van angio-oedeem induceren of verergeren.
De frequentie van diagnoses van borstkanker is licht verhoogd onder COC-gebruikers. Aangezien borstkanker zeldzaam is bij vrouwen jonger dan 40 jaar, is de toename klein in verhouding tot het totale risico op borstkanker. De correlatie met combinatie-OAC's is niet bekend. Zie rubrieken 4.3 en 4.4 voor meer informatie.
Melding van vermoedelijke bijwerkingen
Het melden van vermoedelijke bijwerkingen die optreden na toelating van het geneesmiddel is belangrijk omdat het een continue controle van de baten/risicoverhouding van het geneesmiddel mogelijk maakt. Beroepsbeoefenaren in de gezondheidszorg wordt verzocht alle vermoedelijke bijwerkingen te melden via het nationale meldsysteem. "adres: www. .agenziafarmaco.gov.it/it/responsabili.
04.9 Overdosering
Tot op heden is er geen ervaring met overdosering met LERNA. Op basis van algemene ervaring met combinatie-OAC's zijn de symptomen die kunnen optreden in geval van overdosering van werkzame tabletten: misselijkheid, braken en, bij jonge meisjes, lichte vaginale bloedingen Er zijn geen antidota en behandeling moet symptomatisch zijn.
05.0 FARMACOLOGISCHE EIGENSCHAPPEN
05.1 Farmacodynamische eigenschappen
Farmacotherapeutische categorie (ATC): progestagenen en oestrogenen, vaste combinaties. ATC-code: G03AA12.
Pearl-index voor falen van de methode: 0,41 (bovenste waarde van het bilaterale 95%-betrouwbaarheidsinterval: 0,85) Totale Pearl-index (falen van de methode + patiëntfout): 0,80 (bovenste waarde van het interval van 95% bilateraal betrouwbaarheid: 1,30).
Het anticonceptieve effect van LERNA is gebaseerd op de interactie van verschillende factoren, waarvan de belangrijkste de remming van de eisprong en veranderingen in het endometrium zijn.
LERNA is een gecombineerd oraal anticonceptivum met ethinylestradiol en het progestageen drospirenon. In een therapeutische dosering bezit drospirenon ook anti-androgene eigenschappen en milde antimineralocorticoïde eigenschappen. Het is verstoken van oestrogene, glucocorticoïde en antiglucocorticoïde activiteit. Dit geeft drospirenon een farmacologisch profiel dat vergelijkbaar is met natuurlijk progesteron.
Er zijn aanwijzingen uit klinische onderzoeken die erop wijzen dat de milde antimineralocorticoïde eigenschappen van LERNA zich vertalen in een milde antimineralocorticoïde activiteit.
Er zijn twee multicenter, dubbelblinde, gerandomiseerde, placebogecontroleerde onderzoeken uitgevoerd om de werkzaamheid en veiligheid van LERNA bij patiënten met matige acne vulgaris te evalueren.
Na zes maanden behandeling vertoonde LERNA, vergeleken met placebo, een statistisch significante afname van meer dan 15,6% (49,3% versus 33,7%) van inflammatoire laesies, 18,5% (40,6% versus 22), 1%) van niet-inflammatoire laesies, en 16,5% (44,6% versus 28,1%) van het totale aantal laesies. Bovendien vertoonde een hoger percentage proefpersonen, 11,8% (18,6% versus 6,8%), een ISGA-score (Investigator "sStatic Global Assessment) van" duidelijk "of" bijna duidelijk ".
05.2 Farmacokinetische eigenschappen
Drospirenon
Absorptie
Oraal toegediend drospirenon wordt snel en bijna volledig geabsorbeerd. Maximale concentraties van de werkzame stof in serum van ongeveer 38 ng/ml worden binnen 1-2 uur na een enkele toediening bereikt. De biologische beschikbaarheid ligt tussen 76% en 85%. Gelijktijdige voedselinname heeft geen invloed op de biologische beschikbaarheid van drospirenon.
Verdeling
Na orale toediening nemen de serumspiegels van drospirenon af met een halfwaardetijd van 31 uur. Drospirenon bindt aan serumalbumine en bindt niet aan geslachtshormoonbindend globuline (SHBG) of corticoïdebindend globuline (CBG). Slechts 3-5% van de totale serumconcentraties van de werkzame stof is aanwezig als een vrije steroïde. L "Ethinylestradiol-geïnduceerde verhoging van SHBG heeft geen invloed op de serumbinding van drospirenon aan dragereiwitten Het gemiddelde schijnbare distributievolume van drospirenon is 3,7 ± 1,2 l/kg.
Biotransformatie
Drospirenon wordt uitgebreid gemetaboliseerd na orale toediening. De belangrijkste metabolieten in plasma zijn de zuurvorm van drospirenon, gegenereerd door de opening van de lactonring, en 4,5-dihydro-drospirenon-3-sulfaat, die beide worden gevormd zonder tussenkomst van het P450-systeem. Drospirenon wordt in mindere mate gemetaboliseerd door cytochroom P450 3A4 en het is aangetoond dat het dit enzym en cytochroom P450 1A1, cytochroom P450 2C9 en cytochroom P450 2C19 remt. in vitro.
Eliminatie
De snelheid van metabole klaring van drospirenon in serum is 1,5 ± 0,2 ml / min / kg. Drospirenon wordt alleen in sporenhoeveelheden in ongewijzigde vorm geëlimineerd. De metabolieten van drospirenon worden uitgescheiden in de feces en urine in een excretieverhouding van ongeveer 1,2 tot 1,4. De halfwaardetijd van de uitscheiding van metabolieten met urine en feces is ongeveer 40 uur.
Steady state-omstandigheden
Tijdens een behandelingskuur worden de maximale steady-state-concentraties van drospirenon in serum van ongeveer 70 ng/ml bereikt na ongeveer 8 dagen behandeling. De drospirenonspiegels in serum accumuleren met een factor van ongeveer 3 als gevolg van de verhouding van de halfwaardetijd tot het dosisinterval.
Speciale populaties
Effect van nierfunctiestoornis
Steady-state serumspiegels van drospirenon bij vrouwen met een lichte nierfunctiestoornis (creatinineklaring CLcr, 50-80 ml/min) zijn vergelijkbaar met die bij vrouwen met een normale nierfunctie. De serumspiegels van drospirenon zijn gemiddeld 37% hoger bij vrouwen met een matige nierfunctiestoornis (CLcr, 30-50 ml/min) dan bij vrouwen met een normale nierfunctie. Behandeling met drospirenon wordt goed verdragen, zelfs door vrouwen met een lichte tot matige nierfunctiestoornis. Behandeling met drospirenon vertoonde geen klinisch significant effect op de serumkaliumconcentratie.
Effect van leverinsufficiëntie
In een onderzoek met een enkele dosis bij vrijwilligers met een matige leverfunctiestoornis, nam de orale klaring (CL/f) met ongeveer 50% af in vergelijking met degenen met een normale leverfunctie. De vermindering van de klaring die werd waargenomen bij vrijwilligers met een matige leverfunctiestoornis leidde niet tot duidelijke verschillen in de serumkaliumconcentraties. Zelfs in aanwezigheid van diabetes en gelijktijdige behandelingen met spironolacton (twee factoren die een patiënt vatbaar kunnen maken voor hyperkaliëmie) is er geen verhoging van het serumkalium boven de bovengrenzen van het normale bereik waargenomen.Er kan worden geconcludeerd dat drospirenon door patiënten goed wordt verdragen met een lichte tot matige leverfunctiestoornis (Child-Pugh B-classificatie).
Etnische groeperingen
Er werden geen relevante verschillen waargenomen in de farmacokinetiek van drospirenon of ethinylestradiol tussen Japanse en blanke vrouwen.
Ethinylestradiol
Absorptie
Oraal toegediende ethinylestradiol wordt snel en volledig geabsorbeerd Piekserumconcentraties van ongeveer 33 pg/ml worden bereikt binnen 1-2 uur na enkelvoudige orale toediening De absolute biologische beschikbaarheid als gevolg van presystemische conjugatie en first-pass metabolisme is ongeveer 60% Gelijktijdige voedselinname vermindert de biologische beschikbaarheid van ethinylestradiol bij ongeveer 25% van de onderzochte proefpersonen, terwijl bij de anderen geen veranderingen werden waargenomen.
Verdeling
De serumspiegels van ethinylestradiol nemen af in twee fasen, de terminale dispositiefase wordt gekenmerkt door een halfwaardetijd van ongeveer 24 uur. Ethinylestradiol is sterk, maar niet-specifiek, gebonden aan serumalbumine (ongeveer 98,5%) en induceert een verhoging van de serumconcentraties van SHBG en corticoïdebindend globuline (CBG). Een schijnbaar distributievolume werd bepaald op ongeveer 5 l/kg.
Biotransformatie
Ethinylestradiol is onderhevig aan presystemische conjugatie, zowel in het slijmvlies van de dunne darm als in de lever. Ethinylestradiol wordt voornamelijk gemetaboliseerd door aromatische hydroxylering, maar er wordt een grote verscheidenheid aan gehydroxyleerde en gemethyleerde metabolieten gevormd, die aanwezig zijn als vrije metabolieten en als conjugaten met glucuroniden en sulfaten. De snelheid van metabole klaring van ethinylestradiol is ongeveer 5 ml / min / kg.
Eliminatie
Ethinylestradiol wordt niet significant in onveranderde vorm uitgescheiden Ethinylestradiolmetabolieten worden geëlimineerd in een urine/gal-verhouding van 4:6. De eliminatiehalfwaardetijd van metabolieten is ongeveer 1 dag.
Steady state-omstandigheden
Steady-state-omstandigheden worden bereikt tijdens de tweede helft van een behandelingscyclus en de serumspiegels van ethinylestradiol accumuleren tot ongeveer 2,0 tot 2,3.
05.3 Gegevens uit het preklinisch veiligheidsonderzoek
Bij laboratoriumdieren waren de effecten van drospirenon en ethinylestradiol beperkt tot die geassocieerd met erkende farmacologische activiteit. Met name bij dieren brachten reproductietoxiciteitsstudies embryotoxische en foetotoxische effecten aan het licht die als soortspecifiek werden beschouwd. Bij doses die hoger waren dan die gebruikt bij LERNA-gebruikers, werden effecten op seksuele differentiatie waargenomen bij rattenfoetussen, maar niet bij apen.
06.0 FARMACEUTISCHE INFORMATIE
06.1 Hulpstoffen
Actieve filmomhulde tabletten (roze):
Kern van de tablet:
Lactosemonohydraat; gepregelatineerd zetmeel (maïs); povidon K-30 (E1201); croscarmellosenatrium; polysorbaat 80; magnesiumstearaat (E572).
Tablet-coatingfilm:
Polyvinylalcohol; titaandioxide (E171); macrogol 3350; talk; geel ijzeroxide (E172); rood ijzeroxide (E172); zwart ijzeroxide (E172).
Placebo (witte) filmomhulde tabletten:
Kern van de tablet:
watervrije lactose; povidon (E1201); magnesiumstearaat (E572).
Tablet-coatingfilm:
Polyvinylalcohol; titaandioxide (E171); macrogol 3350; talk.
06.2 Incompatibiliteit
Niet relevant.
06.3 Geldigheidsduur
3 jaar.
06.4 Speciale voorzorgsmaatregelen bij bewaren
Voor dit geneesmiddel zijn er geen speciale bewaarcondities.
06.5 Aard van de primaire verpakking en inhoud van de verpakking
Transparante, heldere tot licht ondoorzichtige PVC / PVDC-Al blisterverpakking. Elke blisterverpakking bevat 24 roze filmomhulde tabletten (werkzame tabletten) en 4 witte filmomhulde placebotabletten.
Pakken:
1 x 28 filmomhulde tabletten
3 x 28 filmomhulde tabletten
6 x 28 filmomhulde tabletten
13 x 28 filmomhulde tabletten
Mogelijk worden niet alle verpakkingsgrootten in de handel gebracht.
06.6 Instructies voor gebruik en verwerking
Ongebruikte medicijnen en afval afkomstig van dit medicijn moeten worden weggegooid in overeenstemming met de lokale regelgeving.
07.0 HOUDER VAN DE VERGUNNING VOOR HET IN DE HANDEL BRENGEN
FARMITALIA s.r.l. - Viale A. De Gasperi 165 / B - 95127 CATANIA
08.0 NUMMER VAN DE VERGUNNING VOOR HET IN DE HANDEL BRENGEN
0,02 mg/3 mg filmomhulde tabletten 1x28 tabletten in PVC/PVDC/Al blisterverpakking - AIC: 041345012
0,02 mg / 3 mg filmomhulde tabletten 3x28 tabletten in PVC / PVDC / Al blister - AIC: 041345024
0,02 mg/3 mg filmomhulde tabletten 6x28 tabletten in PVC/PVDC/Al blisterverpakking - AIC: 041345036
0,02 mg/3 mg filmomhulde tabletten 13x28 tabletten in PVC/PVDC/Al blisterverpakking - AIC: 041345048
09.0 DATUM VAN EERSTE VERGUNNING OF VERLENGING VAN DE VERGUNNING
januari 2013
10.0 DATUM VAN HERZIENING VAN DE TEKST
september 2014