We spreken van auto-immuunhepatitis wanneer de lever wordt aangetast door een ontstekingsproces, als gevolg van de aanval van abnormale immuuncellen.Deze cellen, in plaats van het organisme te verdedigen zoals bij gezonde personen gebeurt, vallen en beschadigen de lever.
De precieze triggers blijven onbekend.

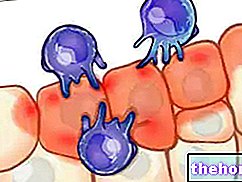
Figuur: schema van de aanval van auto-antilichamen tegen levercellen Van de site: aboutkidshealth.ca
Sommige onderzoekers stellen dat sommige factoren een fundamentele rol spelen; hiervan zijn de meest bestudeerde genetische aanleg, direct contact met bepaalde infectieuze agentia en de inname van bepaalde medicijnen.
Symptomen van auto-immuunhepatitis zijn talrijk en omvatten geelzucht, spinangiomen, donkere urine, vermoeidheid en amenorroe (bij vrouwen).
Voor een juiste diagnose zijn bloedonderzoek en een leverbiopsie nodig.
Blijvend herstel is moeilijk, zozeer zelfs dat behandelingen met corticosteroïden en immunosuppressiva vaak een leven lang meegaan.
Wat is auto-immuunhepatitis?
Auto-immuunhepatitis is een ontsteking van de lever die ontstaat als gevolg van een afwijking in het immuunsysteem.
In feite hebben mensen met auto-immuunhepatitis een slecht functionerend immuunsysteem dat, in plaats van alleen zijn normale defensieve functies uit te voeren, de lever aanvalt en deze beschadigt.
Auto-immuunhepatitis heeft alle connotaties van een chronische aandoening, aangezien de afwijking van het immuunsysteem die het kenmerkt, als het eenmaal verschijnt, persistent is en de rest van het leven kan aanhouden.
IMMUUNSYSTEEM EN AUTO-IMMUUN PATHOLOGIEN
Het immuunsysteem is de verdedigingsbarrière van een organisme tegen bedreigingen uit de externe omgeving, zoals virussen, bacteriën, parasieten, enz., maar ook van binnenuit, zoals bijvoorbeeld gestoorde (tumor) of slecht functionerende cellen.
Het immuunsysteem bestaat uit een "leger" van cellen en glycoproteïnen die zeer effectief en zeer agressief zijn tegenover degenen die een potentieel gevaar vormen.
Bij sommige individuen kan het immuunsysteem, om zeer vaak onbekende of onduidelijke redenen, een wijziging ondergaan die ervoor zorgt dat het enkele perfect gezonde cellen van het organisme aanvalt en aanvalt. Dit alles kan schade veroorzaken, soms zelfs zeer ernstige, aan verschillende organen en weefsels van het lichaam. Dit abnormale gedrag van het immuunsysteem onderscheidt zogenaamde auto-immuunziekten.
SOORTEN AUTO-IMMUUN HEPATITIS
Artsen hebben twee hoofdtypen auto-immuunhepatitis geïdentificeerd:
- Auto-immuunhepatitis type 1 of klassieke auto-immuunhepatitis. Het is het meest voorkomende type; het kan op elke leeftijd voorkomen en gaat in meer dan 50% van de gevallen gepaard met andere auto-immuunziekten, zoals thyreoïditis, reumatoïde artritis en colitis ulcerosa.
- Auto-immuunhepatitis type 2 is het meest voorkomende type onder jonge mensen (vooral vrouwen) en is over het algemeen ernstiger dan het vorige. Net als type 1 komt het ook samen met andere auto-immuunziekten voor.
EPIDEMIOLOGIE
Auto-immuunhepatitis is een zeldzame ziekte: volgens een betrouwbare Angelsaksische bron treft het in feite één persoon op 10.000. Het komt ook vaker voor bij vrouwen, zowel wat betreft auto-immuunhepatitis type 1 en type 2. Er werden geen verschillen gevonden tussen de verschillende etnische groepen, dus het komt overal ter wereld min of meer voor.
Oorzaken van auto-immuunhepatitis
We hebben uitgelegd hoe auto-immuunhepatitis het gevolg is van een afwijking van het immuunsysteem, dat de lever aanvalt alsof het een bedreiging voor het organisme is. Het is nu nog de vraag wat de oorzaken van deze afwijking zijn.
Momenteel blijven de precieze redenen die het immuunsysteem "van streek maken" onduidelijk; sommige onderzoekers beweren dat auto-immuunhepatitis het resultaat is van een combinatie van verschillende factoren, waaronder een bepaalde genetisch-familiaire aanleg, contact met bepaalde infectieuze agentia en de inname van bepaalde medicijnen.
RISICOFACTOREN
Ze lopen het grootste risico op auto-immuunhepatitis:
- Vrouwen
- Degenen die bepaalde bacteriële of virale infecties hebben opgelopen.
- Degenen die bepaalde medicijnen hebben gebruikt, zoals minocycline (een antibioticum) en atorvastatine (een geneesmiddel dat wordt gebruikt om cholesterol te verlagen).
- Degenen die een ouder of broer of zus hebben met dezelfde ziekte. Dit heeft onderzoekers ertoe gebracht te denken dat een bepaalde genetisch-familiale aanleg nodig is om ziek te worden.
- Degenen die lijden aan andere auto-immuunziekten.
Symptomen, tekenen en complicaties
De aanval van het immuunsysteem, die de lever beschadigt, leidt tot chronische ontstekingen en de achteruitgang van levercellen. De manifestaties van deze schade kunnen min of meer ernstig en min of meer plotseling zijn: sommige patiënten hebben in feite last van ernstige en plotseling optredende symptomen, terwijl anderen last hebben van milde aandoeningen die zeer geleidelijk beginnen.

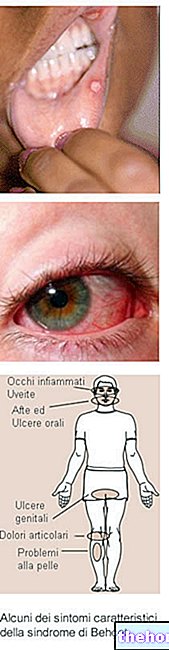
Afbeelding: geelzucht
Als we in detail treden, zijn de tekenen en pathologische uitdrukkingen die auto-immuunhepatitis onderscheiden:
- Gevoel van vermoeidheid
- Diffuse buikpijn
- Gewrichtspijn
- jeuk
- Geelzucht. In aanwezigheid van geelzucht krijgen de huid en sclerae van de ogen een gelige tint. Dit komt door een verhoging van het bilirubinegehalte in het bloed.
- vergrote lever
- Spin angiomen. Een angioom is een meestal goedaardige tumor, die bloedvaten, lymfevaten en galvaten kan aantasten. Spinangioom is een typisch teken van leverontsteking.
- Misselijkheid en braken
- Verlies van eetlust
- Huiduitslag van verschillende soorten. De term uitslag is synoniem met uitslag of uitslag.
- Donkere urine
- Amenorroe bij vrouwen. Amenorroe is het uitblijven van menstruatie.
GEASSOCIEERDE AUTO-IMMUUNZIEKTEN
Bij veel patiënten is auto-immuunhepatitis geassocieerd met andere pathologieën van auto-immuunetiologie, sommige zelfs zeer ernstig.Volgens sommige onderzoekers is deze associatie consequent (dwz er is een verband), maar in dit opzicht is er nog steeds geen concreet bewijs.
Verwante auto-immuunziekten zijn:
- Pernicieuze anemie De term anemie duidt op het ontbreken van rode bloedcellen Pernicieuze anemie treedt op wanneer een fundamentele factor voor de vorming van rode bloedcellen wordt aangevallen (en vernietigd), zonder specifieke reden, door bepaalde cellen van het immuunsysteem.
- Hemolytische anemie Bij patiënten met hemolytische anemie vernietigt het immuunsysteem rode bloedcellen en doet dit in een sneller tempo dan hun productie.
- Colitis ulcerosa. Behorend tot de zogenaamde inflammatoire darmziekten, tast het de dikke darm aan en veroorzaakt het diarree en buikpijn.
- Auto-immune thyroïditis (of Hashimoto's thyroïditis). Het doelwit van het immuunsysteem is in dit geval de schildklier.
- Reumatoïde artritis Het immuunsysteem van patiënten met reumatoïde artritis valt de gewrichten aan en veroorzaakt pijn, zwelling, stijfheid en verschillende motorische handicaps.
- Coeliakie. Coeliakie wordt veroorzaakt door een bijwerking op gluten (een eiwit dat in veel granen voorkomt), dat op onverklaarbare wijze wordt aangevallen door de cellen van het immuunsysteem. De agressie vindt plaats in de darm en omvat de aantasting van de darmwanden.
COMPLICATIES
Indien onbehandeld, kan auto-immune hepatitis degenereren tot cirrose.
Cirrose is een zeer ernstige leverziekte die wordt gekenmerkt door de dood en daaropvolgende vervanging van gezonde levercellen door littekenweefsel.

- Hepatische hypertensie
- Slokdarmvarices
- Ascites
- Leverinsufficiëntie
- Leverkanker
Dit kan verschillende gevolgen hebben: een verandering in de bloedtoevoer naar de lever (die dan aanleiding geeft tot zogenaamde portale hypertensie en zogenaamde slokdarmvarices), een abnormale vochtophoping in de buikholte (ascites), een verminderde leverfunctie functie (leverfalen) en ten slotte een levertumor.
WANNEER DE ARTS RAADPLEGEN?
Aangezien sommige symptomen van auto-immuunhepatitis dezelfde zijn als die van andere, minder ernstige en minder alarmerende ziekten, realiseren patiënten zich niet altijd waaraan ze lijden.
Uitingen zoals geelzucht, donkere urine, spinangiomen en amenorroe zijn echter allemaal indicatief voor een pathologische aandoening die het verdient om te worden geanalyseerd met geschikte diagnostische tests.
Diagnose
Om auto-immuunhepatitis te diagnosticeren, is lichamelijk onderzoek (dwz de analyse van de tekenen en symptomen waarover de patiënt klaagt) niet voldoende. In feite is het noodzakelijk om de samenstelling van het bloed van de patiënt te analyseren en een kleine hoeveelheid cellen uit de patiënt leverziekten (leverbiopsie).
BLOEDTESTEN
Antilichamen, of immunoglobulinen, vormen een afdeling van het immuunleger. Deze speciale eiwitten bestrijden onder normale omstandigheden alleen de bedreigingen die uit de externe omgeving komen, terwijl ze in situaties zoals auto-immuunhepatitis onvrijwillig de belangrijkste boosdoeners worden van ontsteking van de lever . Eenmaal geroepen om te handelen, nemen antilichamen verschillende kenmerken aan, afhankelijk van de vijand of, in het geval van een auto-immuunziekte, van het orgaan dat ze aanvallen.
Het bloed van een persoon met auto-immuunhepatitis bevat speciale antilichamen, die heel anders zijn dan de antilichamen die aanwezig zijn in het bloed van een persoon met virale hepatitis. Hierdoor kunnen degenen die het bloedgehalte analyseren de precieze oorzaak van de leverontsteking opsporen en andere oorzaken uitsluiten.
HEPATISCHE BIOPSY
Leverbiopsie bestaat uit de verzameling en daaropvolgende analyse, in het laboratorium, van een klein monster van levercellen.
Deze test is de beste manier om hepatitis te diagnosticeren en de oorzaken en ernst vast te stellen.De procedure is enigszins invasief, omdat een vrij grote naald wordt ingebracht waar de lever zich bevindt.
Therapie
De enige manier om de effecten van auto-immuunhepatitis (of het nu type 1 of type 2) is, op enigerlei wijze tegen te gaan, is door de bijwerking die door het immuunsysteem in gang wordt gezet, te vertragen, zo niet te stoppen. Om dit therapeutische doel te bereiken, worden verschillende categorieën geneesmiddelen geholpen, zoals corticosteroïden en immunosuppressiva.
Als de medicamenteuze behandeling helaas faalt en leverontsteking leidt tot ernstige cirrose, wordt levertransplantatie van fundamenteel belang voor de overleving van de patiënt. Helaas zijn de kansen op een volledig herstel van de auto-immuun hepatitis, zelfs met de juiste behandelingen, erg klein.
FARMACOLOGISCHE BEHANDELINGEN
De belangrijkste geneesmiddelen die worden toegediend voor de behandeling van auto-immuunhepatitis zijn:
- prednison. Prednison is een krachtige ontstekingsremmer en behoort tot de categorie corticosteroïden. Aan het begin van de behandeling wordt het in hoge doses toegediend; daarna wordt het in de loop van de weken geleidelijk afgebouwd totdat de minimale effectieve dosis is bereikt, die gedurende ten minste 18-24 maanden wordt gehandhaafd. In verschillende gevallen, gezien de chroniciteit van de de ziekte, de rekrutering kan ook een leven lang duren.
Helaas kan langdurige inname van prednison (of een ander corticosteroïd) ernstige bijwerkingen veroorzaken, zoals diabetes, osteoporose, hypertensie, staar, gewichtstoename, enz. - Azathioprine Azathioprine is een immunosuppressivum, dat wil zeggen een geneesmiddel dat het immuunsysteem verlaagt. Het wordt gebruikt om de schade aan de lever door antilichamen en andere cellen van het immuunsysteem te vertragen. Vaak wordt het voorgeschreven in combinatie met prednison, om de dosering van de laatste te verlagen.
Degenen met een zwakker immuunsysteem zijn kwetsbaarder en vatbaarder voor infecties, daarom moeten degenen die azathioprine (of een ander immunosuppressivum) gebruiken oppassen dat ze niet in te drukke omgevingen komen of mensen die lijden aan een besmettelijke ziekte (bijvoorbeeld zelfs een banale seizoensonderdrukker) griep).
Een behandeling met azathioprine kan ook een leven lang meegaan.
Als prednison en/of azathioprine niet effectief zijn, kunnen krachtigere immunosuppressiva zoals mycofenolaat, ciclosporine en tacrolimus worden gebruikt.
Aandacht: een duidelijke verbetering van de symptomen betekent niet noodzakelijkerwijs dat u genezen bent van auto-immuunhepatitis. Daarom wordt het, zelfs bij een significante vermindering van de symptomen, niet aanbevolen om farmacologische behandelingen te stoppen zonder een precieze indicatie van de arts.
LEVERTRANSPLANTATIE
In aanwezigheid van auto-immuunhepatitis is een levertransplantatie aangewezen wanneer medicamenteuze behandelingen niet het gewenste resultaat hebben gegeven en wanneer de patiënt lijdt aan leverfalen (ernstige levercirrose).

Dankzij het buitengewone zelfgenezende vermogen van de lever, kan de persoon van wie de lever wordt afgenomen, ook een levend individu zijn (NB: in deze gevallen wordt uiteraard niet het hele orgaan verwijderd, maar slechts een klein deel).
WAT ADVIES
Aangezien auto-immuunhepatitis een chronische aandoening is die moeilijk te accepteren is, adviseert de arts de patiënt, voor zijn eigen bestwil, om:
- Zoek uit wat de ziekte waar je aan lijdt inhoudt.
- Eet gezond en beweeg (uiteraard passend bij uw gezondheid).
- Drink om welke reden dan ook geen alcohol.
- Onderbreek de behandelingen niet, tenzij op medisch advies.
- Vraag de steun van vrienden en familie.
- Neem contact op met een steungroep voor hepatitispatiënten.
Prognose
Auto-immuunhepatitis is een chronische aandoening die de kwaliteit van leven van patiënten sterk aantast en waarvan het zeldzaam is om permanent te herstellen.
Doorgaans worden patiënten gedwongen om medicijnen (prednison en azathioprine) gedurende lange tijd, zo niet levenslang, te gebruiken.
Bovendien, wanneer medicamenteuze behandelingen falen, wordt de situatie nog gecompliceerder, auto-immuunhepatitis degenereert tot cirrose en een levertransplantatie is vereist.