DE EERSTE DAGEN
Vroeger moesten patiënten enkele tientallen dagen onbeweeglijk in bed blijven, maar dankzij de huidige chirurgische technieken en nieuwe prothesen kunnen ze nu weer in beweging komen, uiteraard met behulp van krukken. .
De ziekenhuisopname duurt dus niet lang en duurt tussen de 3 en 5 dagen.
Twee aanbevelingen zijn erg belangrijk:
- als je in bed ligt om uit te rusten, is het goed om een kussen tussen de benen te houden, zodat de heup in de juiste positie blijft;
- het is handig om gewatteerde kleding te dragen, die de wond beschermt tegen fysieke beledigingen.
DE HERSTELTIJDEN
De patiënt moet gedurende ten minste 4-6 weken met de nodige voorzichtigheid krukken gebruiken.Dit is de tijd die nodig is om de wond en het bewegingsapparaat te laten genezen en weer normaal te maken.
Zolang het lopen wordt verminderd, moeten injecties met anticoagulantia (bijv. heparine) worden gegeven om de vorming van bloedstolsels in de benen te voorkomen.
Als de patiënt zich nauwgezet aan de revalidatieoefeningen houdt en de tijd niet forceert, vindt volledig herstel en hervatting van de normale activiteiten plaats na 2 of 3 maanden. Onder de normale activiteiten valt ook het beoefenen van sommige sporten, waarbij plotselinge bewegingen en contactschokken niet worden verwacht. Daarom wordt sterk afgeraden om te voetballen, skiën, paardrijden, rugby enz.
De volgende tabel geeft een overzicht van de gemiddelde tijden voor het terugkeren naar een aantal veelvoorkomende dagelijkse activiteiten.
PIJN EN VERMOEIDHEID
Postoperatieve pijn is een van de meest gevreesde aandoeningen van patiënten.
Het is echter normaal om dit te voelen, vooral na een "invasieve operatie zoals een heupprothese". De tijd die nodig is voor zijn uitputting varieert van patiënt tot patiënt; het is in ieder geval niet bijzonder lang.
Hetzelfde geldt voor het constante gevoel van vermoeidheid. In feite hoeft hij zich ook geen zorgen te maken, omdat het een natuurlijk gevolg is na de ingreep.
WAT MOET U ZORGEN?
De tekens, die de aandacht van de patiënt moeten trekken, zijn drie:
- Uiterlijk van roodheid bij de wond
- Progressieve toename van pijn in plaats van afname
- Oedeem bij de wond
In hun aanwezigheid wordt aanbevolen om met spoed contact op te nemen met de behandelend arts.
PERIODIEKE CONTROLES
De eerste postoperatieve controle dient na ongeveer 6-12 weken door de behandelend arts te worden gedaan.
Als de genezing regelmatig vordert, vindt de tweede controle precies een jaar na de eerste plaats.
Als de tweede medische consultatie ook positief is, moeten tot slot elke 5 jaar vervolgcontroles worden uitgevoerd. Bij deze gelegenheden wordt ook een röntgenonderzoek uitgevoerd om de staat van slijtage van de prothese vast te stellen.
BEWEGINGEN EN GEBAREN DIE TE VERMIJDEN
De postoperatieve periode is delicaat en je moet voor elk klein detail zorgen als je beter wilt herstellen. Daarom moeten plotselinge bewegingen en extreme posities worden vermeden.
- Vermijd het buigen van de heup in een hoek van meer dan 90 ° tijdens elke activiteit
- Vermijd het uitvoeren van roterende bewegingen van de heup
- Draai niet op het geopereerde been
- Draai je om in kleine stapjes
- Vermijd het samendrukken van de wond (bijvoorbeeld tijdens het slapen)
- Kruis je benen niet
- Vermijd te lage stoelen en voorzie thuis van een verhoogd toilet
DE REVALIDATIE
Revalidatie is essentieel om de volledige gewrichtsmobiliteit binnen het vastgestelde tijdsbestek te herstellen.
Het begint na ontslag uit het ziekenhuis en bestaat uit een oefenprogramma dat in de sportschool moet worden uitgevoerd, waarbij de patiënt moet vertrouwen op de zorg en het advies van een fysiotherapeut, die de uit te voeren oefeningen voorstelt en eventuele uitvoeringsfouten corrigeert.
Revalidatie is een belangrijk moment, niet alleen voor lichamelijk herstel, maar ook voor psychisch herstel. Het gevoel van pijn, geleden aan het begin van het herstelproces, kan de patiënt ontmoedigen, maar de steun die wordt geboden door de mensen om hem heen kan hem helpen dergelijke moeilijkheden te overwinnen.
DE DUUR VAN EEN PROTHESE
Een prothese gaat doorgaans tussen de 15 en 20 jaar mee, afhankelijk van het gebruikte model.
Zoals we hebben gezien, duurt het postoperatieve herstel lang en verdient het de juiste aandacht. Daarom is het uitstellen van de tweede operatie, zelfs voor een paar jaar, dankzij de "enting van een langlevende prothese, geen verwaarloosbaar detail (vooral voor jongere patiënten).
RESULTATEN
De eerste heupprothese werd in de jaren 60 aangebracht. De techniek is de afgelopen jaren zichtbaar verbeterd en de voordelen voor patiënten die de operatie ondergaan zijn voelbaar. Het is niet verrassend dat het wordt beschouwd als een van de meest effectieve chirurgische ingrepen.
De patiënt kan na revalidatie terugkeren om een normaal leven van goede kwaliteit te leiden.
COMPLICATIES
De meest voorkomende complicaties zijn:
- Het losraken van de prothese.
Functies: treedt op wanneer de verbinding tussen de prothesesteel en het resterende dijbeen labieler wordt. Het is een klassieke situatie, die zich voordoet rond het tiende-15de jaar van de prothese.
Symptomen: pijn en gevoel van instabiliteit.
Oplossing: er is een corrigerende operatie nodig. - De dislocatie van de heup.
Functies: treedt op wanneer het hoofd "ontsnapt" uit de beker. Het komt vaker voor in de eerste maanden na de operatie.
Oplossing: er is een operatie nodig om de prothese terug te plaatsen. - Een "vroege slijtage.
- Gezamenlijke verstijving.
Functies: de zachte weefsels rond de prothese kunnen verharden, waardoor de beweeglijkheid van het gewricht in gevaar komt. Het komt vooral voor bij oudere patiënten.
Oplossing: er is een niet-chirurgische therapie.
De meer ernstige complicaties hebben daarentegen betrekking op de mogelijkheid om trombose of infecties te krijgen. Dit zijn gebeurtenissen die zeer zelden voorkomen - één op de 100.
Trombose is te wijten aan semi-immobiliteit, waartoe de patiënt wordt gedwongen. Zoals bekend kan de onbeweeglijkheid van de ledematen in feite de vorming van bloedstolsels in de aderen veroorzaken, die de normale bloedstroom belemmeren.
Infecties daarentegen ontstaan door bacteriële proliferatie, die de weefsels rondom de prothese aantast. De patiënt merkt dit als zwelling, roodheid en pijn ter hoogte van de heup.
SCHADE VAN METAAL-METAL
Het is vrij recent de ontdekking dat prothesen met een metalen kop en inzet een nadelig effect kunnen hebben op de drager. Sindsdien is de Geneesmiddelen en gezondheidsproducten Regelgevende instantie (MHRA) heeft speciale richtlijnen opgesteld voor degenen die een dergelijk implantaat hebben ondergaan, die voorzien in jaarlijkse controles.
Maar wat zijn de effecten van deze prothesen? De metalen van de prothese, die met elkaar in contact komen, reageren, waardoor de omliggende botten worden aangetast en zich verspreiden in de bloedbaan. In feite tonen bloedonderzoeken, uitgevoerd bij patiënten met metalen / metalen implantaten, sporen van chroom in het serum.
Onderzoek naar deze nadelen gaat steeds verder om te begrijpen onder welke omstandigheden de betreffende prothesen schadelijk worden.
De korte steelprothese daarentegen is vergelijkbaar met de klassieke, maar de steel is aanzienlijk kleiner. Het verwijderen van een deel van het dijbeen vindt wel plaats, maar het verwijderde deel van het lichaam is aanzienlijk minder in vergelijking met de operatie van een volledige prothese.
VOOR-EN NADELEN
Deze twee alternatieve prothesen hebben een groot voordeel: ze zijn minder ingrijpend. Aan de andere kant zijn ze echter ook minder efficiënt, omdat ze minder "grip" hebben op de transplantaatbotten (met name op het dijbeen).
Dit betekent dat ze meer vatbaar zijn voor losraken van de plaats van aanbrengen; loslating, die, als het zich voordoet, corrigerende chirurgie vereist.
WANNEER WORDEN ALTERNATIEVE PROTHESEN TOEGEPAST?

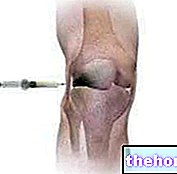
Figuur: het klassieke model heupprothese. Het vervangt het hele gewricht en een groot deel van het dijbeen. Van de site: hcitalia.it
Resurfacing en korte steel prothesen worden meestal gebruikt bij jongere patiënten. De jonge botten zijn namelijk sterker en laten de prothesen gemakkelijker lassen. Bovendien verdraagt de jongeman een "mogelijke corrigerende operatie" beter.