Invoering
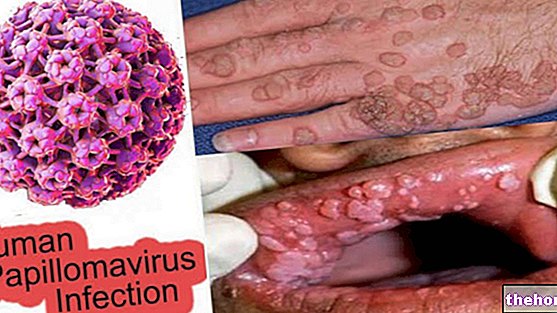
Zoals grondig geanalyseerd in het inleidende artikel, is het papillomavirus de hoofdrolspeler van huidzweren van verwaarloosbare omvang, zoals wratten, en is het tegelijkertijd betrokken bij de manifestatie van vreselijke tumorlaesies, zoals die in de nek van de baarmoeder. In dit gesprek zal de aandacht worden gericht op de wijze van besmetting, op de gevolgen en op de mogelijke medische behandelingen gericht op het verwijderen van het papillomavirus.
Papillomavirusinfectie
Om infectie te genereren, moet het humaan papillomavirus een epitheliale stamcel binnendringen die zich op het basaalmembraan bevindt; waarschijnlijk wordt het binnendringen van het papillomavirus in de cel bevorderd door binding aan een oppervlaktereceptor die echter nog niet met zekerheid is geïdentificeerd.
Enerzijds heeft het papillomavirus een "hoge affiniteit voor epitheelcellen" in differentiatie van huid en slijmvliezen, aan de andere kant heeft HPV een beperkt tropisme voor de cellen die het meerlagige plaveiselepitheel vormen.Als het eenmaal de celkern is binnengegaan, kan het papillomavirus de normale celcyclus van de geïnfecteerde cel veranderen; het is waargenomen dat in de meeste gevallen het papillomavirus zich bij voorkeur in de korrelige laag van de huid prolifereert.
Door de afschilfering van de gedifferentieerde en oppervlakkige lagen van de huid en slijmvliezen kan het virus op andere proefpersonen worden overgedragen.
Het papillomavirus wordt normaal gesproken overgedragen door seksueel contact; echter moet worden benadrukt dat het virus zich ook verspreidt ter hoogte van de schacht van de penis, het perineum en de lies: daarom zijn condooms vaak niet voldoende om de (gezonde) partner te beschermen tegen besmetting, na geslachtsgemeenschap met een geïnfecteerde persoon of vervoerder.
Bedenk dat bij gezonde vrouwen, met een efficiënt immuunsysteem, HPV-infectie vaak in de kiem wordt gesmoord: het afweersysteem van het lichaam voorkomt in feite dat het virus schade aanricht. Bij sommige patiënten zwijgt het virus echter vele jaren en kan het onder gunstige omstandigheden de omzetting van "normale" cellen (vooral de oppervlakkige van de baarmoederhals) in krankzinnige en kankercellen induceren.
HPV en baarmoederhalskanker
De redenen waarom sommige vrouwen kanker krijgen na blootstelling aan het papillomavirus zijn nog niet zo duidelijk en onmiddellijk: het is duidelijk dat de efficiëntie van het immuunsysteem een fundamenteel element is om het risico op kwaadaardige degeneratie te minimaliseren. Er zijn echter enkele risicofactoren geïdentificeerd die de kans op progressie van de oppervlakkige laesies van het papillomavirus lijken te vergroten, tot aan de ontwikkeling van kanker (cervicale intra-epitheliale neoplasie): uit een Amerikaans onderzoek blijkt dat vrouwelijke rokers twee keer zoveel kans dan niet-rokers om baarmoederhalskanker te krijgen.Het is echter denkbaar dat sommige HPV-stammen agressiever zijn dan andere, zodat ze heel gemakkelijk kanker kunnen veroorzaken.
Het lijkt erop dat zelfs de langdurige toediening van anticonceptiepillen, de gelijktijdige aanwezigheid van andere geslachtsziekten en zwangerschap de vrouw op de een of andere manier kunnen blootstellen aan een groter risico op kwaadaardige ontwikkeling van de laesie.
Papillomavirus (HPV) infecties
Problemen met het afspelen van de video? Laad de video opnieuw van youtube.
- Ga naar de videopagina
- Ga naar Wellnessbestemming
- Bekijk de video op youtube
HPV en goedaardige laesies
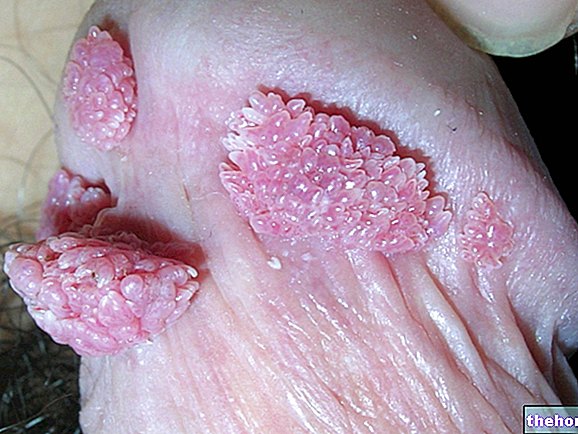
Wratten zijn de meest voorkomende huidletsels, gelukkig goedaardig, veroorzaakt door het papillomavirus: dit zijn wratachtige gezwellen die bij voorkeur handen, voeten en geslachtsdelen infecteren na contact met een wrat van een andere persoon. aangezien hoge temperaturen en vochtigheid elementen zijn die de replicatie en verspreiding van het papillomavirus bevorderen.
Wratten veroorzaakt door het papillomavirus worden ingedeeld in:
- Acuminate wratten: uitdrukking van een seksueel overdraagbare "genitale HPV-infectie. Bij mannen komen wratten bij voorkeur voor in de glans penis, urethrale gehoorgang, frenulum, schacht van de penis en balano-preputiale sulcus; bij vrouwen daarentegen de meest gebieden betrokken zijn de vulva, de baarmoederhals en de vagina. Meestal zijn wratten asymptomatisch, hoewel sommige varianten een branderig gevoel, jeuk en lokale irritatie veroorzaken.
- Gewone wratten: huidlaesies veroorzaakt door het papillomavirus hebben over het algemeen een onregelmatige vorm en verlopen vaak (maar niet altijd) asymptomatisch.
- Plantaire wratten: typisch voor de voetzool, deze wratachtige laesies veroorzaakt door het HPV-virus worden gemakkelijk overgedragen in zwembaden en sportscholen.
- Platte wratten: verheven wratachtige laesies: het papillomavirus, dat handen, voeten, gezicht en benen infecteert, kan deze huidbeschadigingen veroorzaken, die de neiging hebben om in korte tijd te verdwijnen.
Diagnose
De diagnostische benadering voor het bewaken en beheersen van HPV-infectie, evenals de hierdoor veroorzaakte laesies, is in wezen gebaseerd op klinisch onderzoek, uitstrijkjes, colposcopie en moleculair onderzoek (HPV-DNA).
De observatie van de laesie door een deskundig oog is essentieel om een diagnose te stellen, hoe benaderend ook, van de infectie: voor vrouwelijke genitale wrattenlaesies is een gynaecologisch onderzoek essentieel, waarvan de diagnose, indien nodig, zal worden bevestigd door de "colposcopische onderzoek", essentieel voor het verkrijgen van een vergroot en nauwkeuriger beeld van de baarmoederhals.
Bij twijfelachtige of onzekere diagnose wordt aanbevolen om een specifieke biopsie uit te voeren.
De moleculaire test, ook wel HPV-DNA-test genoemd, bepaalt of het virale genoom al dan niet aanwezig is, nog voordat de baarmoederhalscellen tumorafwijkingen ontwikkelen.
Last but zeker not least, de PAP-test, die nu gebruikelijk is bij de meeste gynaecologische controles: het is een cytologisch onderzoek waarmee de veranderingen van de cellen van de baarmoeder kunnen worden geïdentificeerd door een monster van endocervicale cellen te nemen via een uitstrijkje .
Voor seksueel actieve vrouwen wordt aanbevolen om vanaf de leeftijd van 25 jaar om de drie jaar een PAP-test te ondergaan voor monitoring en vroege detectie van precancereuze schade.
Bekijk de video
- Bekijk de video op youtube
Therapie
De therapie voor de behandeling van HPV-infecties hangt af van het type papillomavirus dat bij de laesie is betrokken; wanneer HPV bijvoorbeeld de huid infecteert en de groei van wratten op handen en voeten bevordert, is medicamenteuze behandeling misschien niet eens nodig: in feite hebben wrattenzweren de neiging om vanzelf terug te gaan. worden behandeld met cryotherapie, lasertherapie en elektrocoagulatie.Directe toediening van geneesmiddelen zoals retinoïden, antivirale middelen, immunomodulatoren en salicylzuur kan ook de genezingstijd versnellen.
Hetzelfde geldt voor de behandeling van scherpe wratten: farmacologische en medische behandeling (zoals chirurgie, lasertherapie, enz.) is misschien niet nodig, vooral in het geval van asymptomatische en kleine laesies. Wat betreft de gevaarlijkste papillomavirusinfecties, die betrokken zijn bij het ontstaan van baarmoederkanker, is de therapie problematischer: radiotherapie en chemotherapie, mogelijk geassocieerd, bevorderen de dood van kwaadaardige cellen; chirurgie wordt aanbevolen voor vrouwen met baarmoederhalskanker in een vroeg stadium. meer informatie: lees het artikel over de behandeling van baarmoederhalskanker.
Preventie van HPV-infectie
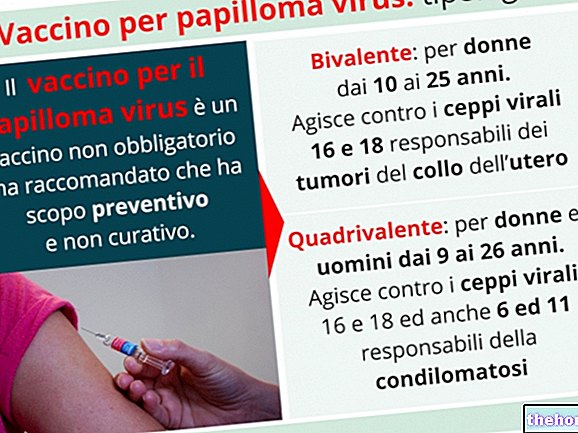
Vaccinprofylaxe biedt een schild tegen HPV-infecties: het quadrivalente vaccin biedt een goede bescherming tegen de genotypen die betrokken zijn bij de overgrote meerderheid van goedaardige wrattenzweren, zoals genitale wratten (HPV 6 en HPV 11), en cervicale neoplastische laesies (HPV 16 en HPV 18). ). In sommige regio's van Italië wordt het papillomavirusvaccin gratis uitgedeeld aan meisjes onder de 12 jaar, de meest populaire vaccins zijn cervarix (die alleen bescherming biedt tegen HPV 16 en 18), gardasil, gardasil-9 en silgard. wordt toegediend in drie verdeelde doses en intramusculair geïnjecteerd; de tweede dosis wordt twee maanden na de eerste ingenomen en de derde na 4 maanden vanaf de tweede.
Naast de vaccinprofylaxe is het mogelijk om post-besmettingsvaccinatie te ondergaan: na een veronderstelde blootstelling aan het virus kan de vrouw het vaccin aanvragen, een medicijn dat nuttig is voor de behandeling van de ziekte wanneer de ziekteverwekker al in het lichaam is binnengedrongen.
Zelfs na vaccinatie wordt aanbevolen - vooral vrouwen - om regelmatige routinecontroles voort te zetten: in feite beschermt het vaccin NIET tegen ALLE soorten papillomavirus.