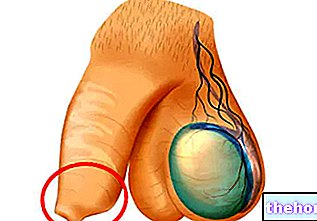
Wat is parodontitis?
Door Prof. Filippo Graziani
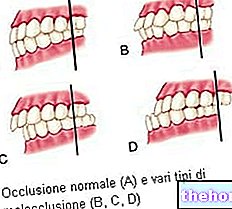
Parodontitis is een ontstekingsziekte die de ondersteunende weefsels van de tand aantast (het tandvlees, het parodontale ligament, het cementum van de wortel en het bot).
Het belangrijkste kenmerk van parodontitis is de vernietiging van het ondersteunende weefsel van de tand, die wordt gemeten via een parameter genaamd verlies van klinische gehechtheid.
Bekijk de video
- Bekijk de video op youtube
Verlies van hechting resulteert in tandvleeszakken, terugtrekkend tandvlees en alveolair botverlies. Er is ook tandvleesbloeding, als gevolg van ontsteking van het tandvlees.
Parodontitis is een van de meest voorkomende chronische ziekten ter wereld:
- 11% van de wereldbevolking wordt getroffen door ernstige parodontitis
- 50% van de mensen boven de 30 heeft last van tandvleesproblemen
- De kans op het ontwikkelen van parodontitis neemt toe na de leeftijd van 30, met een piek van nieuwe gevallen tussen de 35 en 40 jaar.
- Met toenemende leeftijd neemt de kans op het ontwikkelen van ernstige vormen van parodontitis toe, waarbij meer dan 30% van de mensen ouder dan 60 jaar wordt getroffen.
Sinds 2017 is er een nieuw stadiërings- en classificatiesysteem voor parodontale ziekten en aandoeningen in gebruik, dat sterk lijkt op het systeem dat in de oncologie wordt gebruikt. Dit systeem maakt het mogelijk om parodontitis te diagnosticeren door inzicht te krijgen in de ernst van de ziekte en de complexiteit van de behandeling (stadium I - IV), maar ook door rekening te houden met aanvullende informatie over de biologische kenmerken van de ziekte, zoals de snelheid van progressie en het risico op de patiënt (graad A - C). Afhankelijk van het aantal door de ziekte aangetaste tanden, kan parodontitis worden gedefinieerd als gelokaliseerd (minder dan 30% van de aangetaste tanden) of gegeneraliseerd (meer dan 30% van de aangetaste tanden).
Onbehandelde parodontitis resulteert in tandverlies, waardoor progressief gedeeltelijk edentulisme ontstaat, wat kan leiden tot een verminderde kauwfunctie. Daarom kan parodontitis niet worden beschouwd als een gelokaliseerde ziekte die alleen de mond aantast, omdat het ook de esthetiek van de glimlach, de voeding, de kwaliteit van leven en het zelfrespect aantast, en de sociaal-economische last van de behandeling oplegt.
Wat veroorzaakt inflammatoire parodontale aandoeningen?
Parodontitis is een multifactoriële ontstekingsziekte, dat wil zeggen veroorzaakt door meerdere factoren.
De belangrijkste oorzakelijke factoren zijn bepaalde pathogene, anaërobe en gramnegatieve bacteriën die in de biofilm boven en onder het tandvlees worden aangetroffen. Het is daarom een ziekte die wordt veroorzaakt door bacteriën, maar niet besmettelijk is - hoewel het wordt veroorzaakt door bacteriën, is het technisch gezien niet besmettelijk.
De ontstekingsreactie op de ophoping van bacteriën, en daarmee de vatbaarheid voor de ziekte, wordt veranderd door zogenaamde risicofactoren.Deze factoren zijn onderverdeeld in 2 groepen: aanpasbare risicofactoren (die beïnvloed en gecontroleerd kunnen worden) en niet-aanpasbare risicofactoren factoren (die niet kunnen worden gecontroleerd).Beheer van risicofactoren is een essentieel onderdeel van de preventie en behandeling van parodontitis.
GENETISCHE ACHTERGROND
Bekendheid - ziekte die veel voorkomt in de familie
Genetische variaties - polymorfismen (IL-1; PgE, enz.)
DEMOGRAFIELeeftijd
SYSTEMISCHE OMSTANDIGHEDEN EN PATHOLOGIEN
Pre-diabetes
suikerziekte
zwaarlijvigheid
Hormonale veranderingen (puberteit, zwangerschap, menopauze)
Medicijnen
Depressie van het immuunsysteem (bijvoorbeeld door ziekten zoals HIV)
Frequente virale infectiesGEWOONTEN VAN HET LEVEN
Slechte mondhygiëne
Rook
Eetpatroon
Stress en andere bijdragende psychologische factoren
AlcoholgebruikParodontitis ontstaat uit gingivitis. Gingivitis wordt gedefinieerd als een ontsteking van het tandvlees, zonder botverlies, die bij tijdige behandeling omkeerbaar is.Hoe langer de tandvleesontsteking aanhoudt en niet onder controle is, hoe groter de kans dat gingivitis overgaat in gingivitis bij daarvoor gevoelige personen. Het is echter belangrijk erop te wijzen dat niet alle gevallen van gingivitis zich tot parodontitis zullen ontwikkelen en dat niet alle mensen met gingivitis parodontitis zullen ontwikkelen.
Verschillende factoren kunnen bijdragen aan de progressie van parodontitis:
Pathogene (ziekteverwekkende) bacteriën in de biofilm.
- Slechte mondhygiëne en gebrek aan professionele zorg.
- Verkeerd geplaatste vullingen of tanden, die de biofilm opsluiten en vasthouden.
- Sommige medicijnen die leiden tot een toename van de ontstekingsreactie van het tandvlees.
- Lokale risicofactoren: onvoldoende tandheelkundige restauraties (overlopende vullingen, kronen en bruggen).
Systemische ziekten en parodontitis
Ondanks dat het een ziekte van de mondholte is, is parodontitis gekoppeld aan algemene gezondheidsproblemen. Momenteel wordt parodontitis geassocieerd met 57 systemische ziekten die ogenschijnlijk geen verband houden met de mond, zoals reumatoïde artritis, de ziekte van Alzheimer, chronische nierziekte, bronchopneumopathieën en ziekten die verband houden met zwangerschap (zoals pre-eclampsie en vroeggeboorte), enz.
In het bijzonder zijn twee veel voorkomende ziekten in verband gebracht met parodontitis: atherosclerotische hart- en vaatziekten en diabetes.
Atherosclerotische hart- en vaatziekten en parodontitis
CVD (hart- en vaatziekten) is een overkoepelende term die verwijst naar een breed scala aan ziekten en aandoeningen waarbij het hart en de bloedvaten zijn betrokken. Atherosclerotische vaatziekten zijn wereldwijd de belangrijkste doodsoorzaak; onder deze zijn ischemische hartziekte en beroerte de meest voorkomende doodsoorzaken onder alle HVZ's Wetenschappelijk bewijs suggereert dat de toename van systemische ontsteking geassocieerd kan zijn met de toename van de dikte van de slagaderwanden, wat dan kan leiden tot CV gebeurtenissen. Chronische ontstekingsziekten zoals reumatoïde artritis, psoriasis en chronische darmaandoeningen zijn allemaal in verband gebracht met een verhoogd risico op toekomstige hart- en vaatziekten Onderzoek heeft aangetoond dat parodontitis ook een van de ziekten is chronische ontstekingsziekten die wereldwijd het meest voorkomen, kunnen worden overwogen een risicofactor voor HVZ.
- Parodontitis verhoogt het risico op atherosclerose en endotheeldisfunctie.
- Het kan leiden tot cerebrovasculaire voorvallen, zoals een voorbijgaande ischemische aanval of beroerte, maar ook tot cardiovasculaire voorvallen zoals angina, een hartaanval en hartfalen.
- Personen met matige parodontitis hebben 20% meer kans om hypertensie te ontwikkelen, terwijl die met ernstige parodontitis tot 49% zijn.
Niet-chirurgische causale parodontale behandeling is echter ook gunstig voor de cardiovasculaire gezondheid. Dit wordt aangegeven door de vermindering van het risico op een hartaanval en de systolische bloeddruk, verbetering van de endotheelfunctie, het lipidenprofiel en de arteriële stijfheid.
Diabetes en parodontitis
Diabetes is, net als parodontitis, een van de meest voorkomende chronische ziekten ter wereld en treft meer dan 420 miljoen mensen. 90% van de diabetici heeft diabetes type 2. Dit is voornamelijk het gevolg van overgewicht en gebrek aan lichaamsbeweging. Ontsteking, die betrokken is bij de pathogenese van zowel diabetes als parodontitis, is het verband tussen de twee ziekten. Hun relatie tussen deze twee ziekten is bidirectioneel: diabetici hebben meer kans op parodontitis en mensen met parodontitis lopen meer risico op suikerziekte krijgen.
- Mensen met diabetes hebben meer kans om parodontitis te ontwikkelen - in het bijzonder wordt parodontitis beschouwd als de 6e complicatie van diabetes.
- Patiënten met type II diabetes met parodontitis hebben een verslechterde glykemische controle en een grotere mate van complicaties
- Mensen met type II diabetes en parodontitis hebben de neiging om meer complicaties te ontwikkelen dan parodontaal gezonde diabetici (zoals retinopathieën, macroalbuminurie en nierziekte).
- Patiënten met ongecontroleerde diabetes reageren slechter op parodontale behandeling- personen met parodontitis hebben 30% meer kans om diabetes type 2 te ontwikkelen dan personen die parodontaal gezond zijn
- hoe ernstiger de parodontitis, des te gebrekkiger is de glykemische controle, zoals blijkt uit "verhoogd" HbA1c, verminderde glucosetolerantie (of metabool syndroom) en prevalentie van pre-diabetes.Wetenschappelijk bewijs onderstreept het vermogen van niet-chirurgische parodontale behandeling om geglyceerd hemoglobine (HbA1C) met 0,4% te verminderen. Een "belangrijke verlaging gelijk aan die van een tweede hypoglykemisch medicijn. Om deze reden hebben de European Federation of Parodontology en de International Diabetes Federation gezamenlijke richtlijnen opgesteld.
Parodontitis en systemische ziekten: de link daartussen
Zoals reeds vermeld, zijn bronchopneumopathieën, reumatoïde artritis, chronische nierziekte, de ziekte van Alzheimer en sommige ziekten die verband houden met zwangerschap (zoals pre-eclampsie en vroeggeboorte) slechts enkele van de systemische ziekten die verband houden met parodontitis.
Er zijn twee mechanismen die het verband tussen de mondholte en de rest van het lichaam verklaren: bacteriëmie en systemische ontsteking.
- de bacteriën van de tandplak dringen het epitheel van de gingivale sulcus binnen tot in het gingivale bindweefsel, van daaruit komen de bacteriën via de microcirculatie in de bloedbaan.
- Bacteriëmie komt dagelijks voor tijdens de meest voorkomende procedures, zoals tandenpoetsen. Het type en het aantal bacteriën verschilt echter tussen een gezond persoon en een persoon met parodontitis.
- de ophoping van biofilm in de gingivale sulcus bepaalt een lokale ontstekingsreactie, gekenmerkt door de productie van moleculen die ontstekingen bevorderen - cytokinen en interleukinen, die een systemische ontstekingsreactie veroorzaken vanuit de lever
- mensen met parodontitis vertonen hogere systemische niveaus van ontstekingsmoleculen dan niet-aangetaste mensen
- een aanhoudende chronische ontstekingstoestand, zelfs als deze minimaal is, is geassocieerd met het ontstaan van talrijke systemische pathologieëngingivale ontsteking
Bij een "gezond" individu worden de ontstekingsprocessen in het lichaam goed gecontroleerd en in balans gebracht via natuurlijke genezingsroutes.
Over het algemeen veroorzaakt de aanwezigheid van microben of laesies een zelfverdedigingsreactie van het lichaam, vertegenwoordigd door een ontstekings- en immuunrespons. Zodra de veroorzaker door deze reacties is verwijderd, wordt het evenwicht hersteld. Acute (kortdurende) ontsteking wordt daarom als iets positiefs beschouwd, een normaal evolutionair beschermingsmechanisme, maar bij parodontale ontstekingsziekten, zoals gingivitis en parodontitis, is de oorzakelijke factor (de bacteriële biofilm) continu aanwezig boven en onder het tandvlees; veroorzaakt een constante staat van alertheid van het organisme, wat een chronische en langdurige ontstekingstoestand bepaalt.
Bij gevoelige mensen zijn deze reacties verder veranderd. Daarom kunnen bij een procentuele toename van de meest pathogene bacteriën in de bacteriële biofilm destructieve processen optreden die zich manifesteren als weefselverlies, namelijk parodontitis.
Elk symptoom van een ontsteking heeft zijn eigen functie.
Verder lezen
Genco, R.J., & Borgnakke, W.S.. Risicofactoren voor parodontitis. Parodontologie 2000, 62, 59-94. https://doi.org/10.1111/j.1600-0757.2012.00457.x
Graziani, F. (2020, 20 januari). Parodontitis: Verhoogt tandvleesontsteking uw risico op hypertensie, hartaanval en beroerte? Open toegang overheid. https://www.openaccessgovernment.org/gum-disease-increase-hypertension-heart-attack-stroke/81055/
Graziani, F., Gennai, S., Solini, A., & Petrini, M.. Een systematische review en meta-analyse van epidemiologisch observationeel bewijs over het effect van parodontitis op diabetes Een update van de EFP-AAP-review. Tijdschrift voor klinische parodontologie, 45, 167-187. https://doi.org/10.1111/jcpe.12837
Hasturk, H., & Kantarci, A.. Activering en oplossing van parodontale ontsteking en de systemische impact ervan. Parodontologie 2000, 69, 255-273. https://doi.org/10.1111/prd.12105
Sanz, M., Ceriello, A., Buysschaert, M., Chapple, I., Demmer, RT, Graziani, F., Herrera, D., Jepsen, S., Lione, L., Madianos, P., Mathur , M., Montanya, E., Shapira, L., Tonetti, M., & Vegh, D.. Wetenschappelijk bewijs over de verbanden tussen parodontitis en diabetes: consensusrapport en richtlijnen van de gezamenlijke workshop over parodontitis en diabetes door de International diabetes Federation en de European Federation of Parodontology. Diabetesonderzoek en klinische praktijk, 137, 231–241. https://doi.org/10.1016/j.diabres.2017.12.001
Sanz, M., Marco del Castillo, A., Jepsen, S., Gonzalez ‐ Juanatey, JR, D "Help, F., Bouchard, P., Chapple, I., Dietrich, T., Gotsman, I., Graziani, F., Herrera, D., Loos, B., Madianos, P., Michel, J., Perel, P., Pieske, B., Shapira, L., Shechter, M., Tonetti, M., … Wimmer, G. Parodontitis en hart- en vaatziekten: consensusrapport. Tijdschrift voor klinische parodontologie, 47, 268-288. https://doi.org/10.1111/jcpe.13189