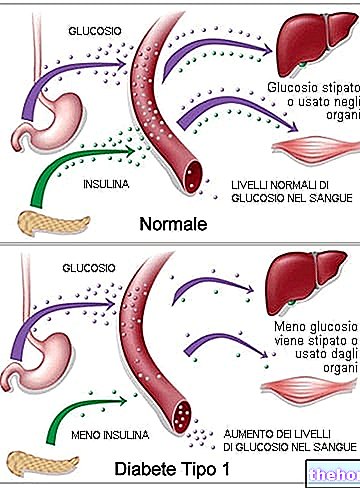
Laten we in het kort onthouden dat insuline een essentieel hormoon is om de doorgang van glucose van het bloed naar de cellen mogelijk te maken en te voorkomen dat de bloedconcentratie (glykemie) te hoog stijgt. Niet alle lichaamscellen hebben insuline nodig om glucose op te nemen; "hormoon echter, is essentieel voor spier- en vetweefsel, die alleen al ongeveer 60% van de lichaamsmassa uitmaken.
Als reactie op insulineresistentie stelt het lichaam een compensatiemechanisme in op basis van de verhoogde afgifte van insuline; in deze gevallen spreken we van hyperinsulinemie, dat wil zeggen hoge niveaus van het hormoon in het bloed. Als deze compensatie in het beginstadium de bloedglucose op een normaal niveau kan houden (euglycemie), kunnen in een vergevorderd stadium de alvleeskliercellen die verantwoordelijk zijn voor de aanmaak van insuline de synthese ervan niet aanpassen; het resultaat is een verhoging van de postprandiale bloedglucose.

Ten slotte, in de volledige fase, bepaalt de verdere verlaging van de plasma-insulineconcentratie - als gevolg van de progressieve uitputting van bètacellen van de pancreas - het begin van hyperglykemie, zelfs in nuchtere omstandigheden.
Het is daarom niet verrassend dat insulineresistentie vaak de voorkamer is van diabetes.
Om de biologische redenen achter deze negatieve evolutie te begrijpen, is het noodzakelijk om voldoende kennis te hebben van de regulerende mechanismen van glycemie en van de hormonen die eraan deelnemen.Kortom, insulineresistentie bepaalt:
- een toename van de hydrolyse van triglyceriden in het vetweefsel, met een toename van vetzuren in het plasma;
- een afname van de glucoseopname in de spieren, met als gevolg een afname van glycogeenafzettingen;
- een grotere hepatische synthese van glucose als reactie op de "verhoogde concentratie van vetzuren in het bloed en het verdwijnen van de processen die het remmen; bijgevolg is er een toename van de nuchtere glycemische niveaus.
- men gelooft dat compenserende hyperinsulinemie ervoor zorgt dat de bètacel niet in staat is om al die moleculaire mechanismen te activeren die nodig zijn voor zijn goede werking en zijn normale overleving.De verminderde functionaliteit van de pancreascellen die verantwoordelijk zijn voor insulinesynthese opent de deuren naar type II diabetes mellitus.
Spierweefsel vormt de belangrijkste plaats van perifere insulineresistentie; tijdens lichamelijke activiteit verliest dit weefsel echter zijn afhankelijkheid van insuline en kan glucose de spiercellen binnendringen, zelfs bij bijzonder lage insulinespiegels.
, cortisol en glucagon, die in staat zijn de werking van insuline tegen te werken, tot het punt dat de insulineresistentie wordt bepaald wanneer ze in overmaat aanwezig zijn (zoals typisch voorkomt bij het syndroom van Cushing).
De manieren waarop deze hormonen zich verzetten tegen insuline zijn de meest uiteenlopende: ze kunnen bijvoorbeeld inwerken op insulinereceptoren door hun aantal te verminderen (dit is het geval van GH), of op de transductie van het signaal dat wordt geënt door de insuline-receptorbinding ( nodig om de cellulaire respons te reguleren) Deze laatste biologische actie bestaat uit de herverdeling van glucosetransporters GLUT4 * van het intracellulaire compartiment naar het plasmamembraan; dit alles maakt het mogelijk om de toevoer van glucose te verhogen.Zelfs de exogene toevoer van deze hormonen (bijvoorbeeld cortison of groeihormoon) kan de insulineresistentie bepalen. Er kunnen ook genetische oorzaken zijn die worden veroorzaakt door mutaties in de insulinereceptor. In de meeste gevallen zijn de oorzaken van insulineresistentie echter niet duidelijk vast te stellen.
Naast de onvermijdelijke erfelijke component, treft insulineresistentie in de meeste gevallen mensen die getroffen zijn door ziekten en aandoeningen zoals hypertensie, obesitas (met name de androïde of abdominale), zwangerschap, leververvetting, metabool syndroom, gebruik van anabole steroïden, atherosclerose, polycysteus ovariumsyndroom, hyperandrogenisme en dyslipidemie (hoge waarden van tiglyceriden en LDL-cholesterol geassocieerd met een verminderde hoeveelheid HDL-cholesterol) Deze aandoeningen, geassocieerd met de onvermijdelijke genetische component, vertegenwoordigen ook mogelijke oorzaken / gevolgen van insulineresistentie en zijn belangrijk voor zijn diagnose.
.
Soms wordt ook de klassieke glykemische curve gebruikt, die in aanwezigheid van insulineresistentie een relatief normale trend vertoont, om vervolgens - na enkele uren - een snelle daling van de glykemie te vertonen (als gevolg van hyperinsulinemie).
. Ook nuttig zijn de hulpmiddelen die de intestinale absorptie van suikers kunnen verminderen of vertragen (acarbose en vezelsupplementen zoals glucomannan en psyllium). Sommige geneesmiddelen die worden gebruikt bij de behandeling van diabetes, zoals metformine, zijn ook effectief gebleken bij de behandeling van " insuline-resistentie; het is echter erg belangrijk om allereerst in te grijpen op het dieet en het niveau van fysieke activiteit, en alleen toevlucht te nemen tot medicamenteuze therapie als veranderingen in levensstijl niet voldoende zijn.* Spier- en vetweefselcellen "absorberen" bloedglucose door het plasmamembraan. Het is een proces van gefaciliteerde diffusie, uitgevoerd door een familie van glucosetransporters, deels constitutief aanwezig op het celoppervlak (GLUT1) en deels getransloceerd op het membraan als reactie op verschillende stimuli (GLUT4). Van deze stimuli wordt de meest krachtige en bekende vertegenwoordigd door insuline.