Symptomen en complicaties
Symptomen van xeroderma pigmentosum zorg:
- De huid, vooral de delen die aan de zon worden blootgesteld
- De ogen
- Het nerveuze systeem
Omdat dit een aangeboren ziekte is, beginnen de eerste tekenen van de ziekte in de eerste levensjaren te verschijnen: op slechts twee jaar oud is het kind extreem gevoelig voor ultraviolette stralen van zonlicht.
HUID: SYMPTOMEN EN TEKENEN
De belangrijkste symptomen van xeroderma pigmentosum komen voor in de huid. Patiënten laten zien:
- Lichtgevoeligheid (d.w.z. een overdreven reactie van de huid op zonlicht)
- Neiging om gemakkelijk bruin te worden, zelfs na korte belichtingstijden
- Talloze sproeten al in de eerste levensjaren
- Hoge aanleg voor huidkanker
- Xeroderma
- Poikiloderma
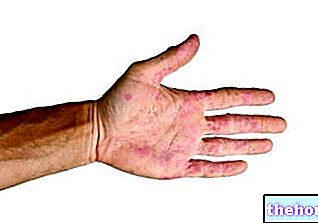
Een gezond kind wordt in de eerste levensjaren moeilijk bruin en heeft bijna nooit sproeten. Een kind met xeroderma pigmentosum daarentegen is extreem gevoelig voor UV-stralen (fotosensitiviteit) en wordt snel bruin en vertoont talrijke sproeten, vooral op delen van de huid die aan de zon worden blootgesteld. De lichtgevoeligheid en gemakkelijke pigmentatie van de huid zijn kenmerken die zeker niet onopgemerkt blijven, aangezien de getroffenen heftige roodheid en huidletsels vertonen, zelfs na een korte blootstelling aan de zon.
Binnen een paar jaar ontwikkelt de patiënt dan xeroderma, dwz droogheid en gemakkelijk vervellen van de huid, en poikiloderma, dwz een "hyperpigmentatie van bepaalde delen van de huid.
Ten slotte zijn huidkankers de meest dramatische symptomen, ook omdat ze geen enkel individu met xeroderma pigmentosum sparen. Ze zijn zeer vroegrijp en kunnen bij patiënten die zichzelf niet voldoende beschermen tegen de zon, al in het 8e tot 10e levensjaar verschijnen.De lichaamsdelen die het meest door kanker worden getroffen, zijn het gezicht, de lippen en de oogleden. , de hoofdhuid en het puntje van de tong.
Waarom wordt het xeroderma pigmentosum genoemd?
De term xeroderma pigmentosum is te wijten aan twee typische klinische symptomen van deze ziekte: xeroderma en de neiging om gemakkelijk bruin te worden (dwz gemakkelijke huidpigmentatie).
DE OGEN: SYMPTOMEN EN TEKENEN
De ogen van een patiënt met xeroderma pigmentosum zijn erg gevoelig voor de ultraviolette stralen van de zon; dit komt omdat ze, net als de huid, geen bescherming hebben. Om dezelfde reden manifesteren ze fotofobie en ontsteking van het bindvlies (conjunctivitis) en het hoornvlies (keratitis). Ze zijn ook rood, extreem geïrriteerd en vatbaar voor oogtumoren (kwaadaardig of niet).
De oogleden ontwikkelen niet alleen huidkanker, ze worden ook ongewoon gepigmenteerd, verliezen hun wimpers volledig, worden atrofisch en worden aangetast door ectropion of entropion.
Samengevat zijn de symptomen en tekenen op oculair niveau:
- Fotofobie
- Ontstekingen van het bindvlies
- Keratitis (ontsteking van het hoornvlies)
- Roodheid en irritatie van de ogen
- Oogtumoren (kwaadaardig en niet-kwaadaardig)
- Huidtumoren van de oogleden
- Verlies van wimpers
- Atrofie van de oogleden, met verschijnselen van ectropion of entropion
ZENUWSTELSEL: SYMPTOMEN EN TEKENEN
Ongeveer 30% van de mensen met xeroderma pigmentosum ervaart neurologische aandoeningen. Dit zijn heel verschillende symptomen, variërend van microcefalie tot perceptief gehoorverlies, van gebrek aan coördinatie tot bewegingsmoeilijkheden, enz.
De volgende tabel vat de typische neurologische symptomen van xeroderma pigmentosum samen.
Manifestaties van xeroderma pigmentosum op neurologisch niveau:
- Verminderde of gemiste diepe reflex van de pezen
- Sensorineurale doofheid (d.w.z. door het ontbreken van akoestische overdracht van het zenuwsignaal tussen het oor en de hersenen)
- Achteruitgang in cognitieve functies
- Epilepsie
- Microcefalie
- Coördinatieverlies
- Moeite met bewegen, zelfs gewoon lopen
- Moeite met spreken en slikken
COMPLICATIES
We hebben het al gehad over huid- en oogkanker. Dit zijn echter niet de enige complicaties van xeroderma pigmentosum. Een patiënt is namelijk over het algemeen vatbaar voor vele andere vormen van kanker: bijvoorbeeld ter hoogte van de mondholte, longen en inwendige organen.
De reden is, wat betreft schade aan de huid en ogen, het niet repareren van beschadigd DNA, dat alle cellen van het organisme aantast, niet alleen die welke worden blootgesteld aan UV-stralen.
Aan dit alles moet worden toegevoegd dat er een grotere gevoeligheid is voor sigarettenrook (zelfs passieve) en voor chemische mutagenen, zelfs voor gewone.
Om deze redenen hebben zieke mensen geen lange levensverwachting en moeten ze goed letten op de tijd die ze doorbrengen in blootstelling aan de zon en in bepaalde vervuilde omgevingen.
Diagnose
De diagnose xeroderma pigmentosum is gebaseerd op het "klinisch onderzoek van de door de patiënt getoonde symptomen. D" daarentegen kan niet anders, aangezien, zoals gezegd, de huidverschijnselen (roodheid, laesies, uiterlijk van sproeten op jonge leeftijd, xeroderma enz.) en oculair (keratitis, afwezigheid van wimpers enz.) zijn vrij duidelijk en ondubbelzinnig.
VROEGE DIAGNOSE
Vroegtijdige diagnose is erg belangrijk, omdat het tijdig herkennen van xeroderma pigmentosum het ontstaan van huidkanker en andere complicaties zo veel mogelijk kan vertragen.
Het is vrij eenvoudig om de ziekte bij een kind te detecteren, omdat het verschijnen van sproeten op 2-jarige leeftijd vrij ongebruikelijk is.
In deze gevallen is het raadzaam om bij de minste verdenking direct contact op te nemen met uw dermatoloog.
LABORATORIUMEXAMEN
De laboratoriumtest, die het meest wordt uitgevoerd als xeroderma pigmentosum wordt vermoed, is huidbiopsie.In feite kan moleculair biologisch onderzoek worden uitgevoerd op een huidmonster, waaruit blijkt dat huidcellen in staat zijn schade te herstellen. DNA.
ZIJN ER GENETISCHE TESTS?
Genetische tests, die momenteel mogelijk zijn, betreffen slechts twee soorten pigmentaire xerodermie: de "XPA en de" XPC. Moleculaire tests worden gebruikt om andere soorten xeroderma pigmentosum te herkennen, die niet goed als genetische tests zijn geclassificeerd.
PRENATALE DIAGNOSE
Als een zwangere vrouw het wenselijk acht, is het ook mogelijk om een prenataal onderzoek uit te voeren (na het afnemen van het vruchtwater), om te achterhalen of het kind wel of niet last heeft van xeroderma pigmentosum. Gezien de zeldzaamheid van de ziekte en de risico's van het nemen van een vruchtwatermonster, raadt de arts deze diagnostische test echter niet aan.
Behandeling
Helaas is er geen remedie voor pigmentaire xerodermie. In feite moeten de enige mogelijke therapeutische behandelingen worden beschouwd als meer dan tegenmaatregelen om symptomen in te dammen, in plaats van echte specifieke behandelingen.
De fundamentele punten van de therapie zijn:
- Vermijd blootstelling aan ultraviolette stralen van de zon
- Continue monitoring door de patiënt van hun gezondheidstoestand
- Geneesmiddelen voor symptoombeheersing
- Chirurgische ingrepen tegen de grootste en meest ernstige tumoren
- Psychologische ondersteuning
VERMIJD BLOOTSTELLING AAN UV-STRALEN
Om blootstelling aan zonlicht zoveel mogelijk te vermijden, wordt de patiënt geadviseerd om overdag niet naar buiten te gaan, maar alleen 's avonds als de zon is ondergegaan;

volledig bedekkende kleding, hoeden en zonnebrillen te dragen; om het kapsel middellang te houden; smeer regelmatig zonnebrandcrème op de huid; speciaal anti-UV-glas aanbrengen op de ramen van het huis; om die lampen in huis die UV-straling afgeven te vervangen door speciale lampen, die ze niet afgeven, enz.
Een patiënt met xeroderma pigmentosum, die deze indicaties volgt, kan een tekort aan vitamine D ontwikkelen, waarvan de aanwezigheid in het menselijk organisme juist te wijten is aan zonlicht.
CONTINUE BEWAKING
Periodieke controles worden aanbevolen bij verschillende specialisten om het ziekteverloop te observeren.Elke 3 maanden is het raadzaam dat de patiënt een dermatoloog bezoekt voor een huidcontrole.
Het is ook raadzaam om minstens één keer per jaar een oogheelkundig onderzoek te ondergaan om de toestand van de ogen te controleren.
Ten slotte mogen neurologische, gehoor- en vitamine D-spiegels niet worden vergeten.
FARMACOLOGISCHE BEHANDELINGEN
Farmacologische behandelingen voor patiënten met xeroderma pigmentosum omvatten:
- Vitamine D-supplementen nemen
Ze worden gebruikt om het hoofd te bieden aan de onvermijdelijke tekortkomingen van deze vitamine die ons lichaam dankzij zonlicht synthetiseert. - Verzachtende crèmes
Ze worden gebruikt tegen xerodermie. - Krokodillentranen
Ze dienen tegen droge ogen. - Orale isotretinoïne
Het is een medicijn tegen jeugdacne.Het vermindert de lichtgevoeligheid en biedt bescherming tegen roodheid en huidirritatie. Het gebruik ervan moet echter worden beperkt vanwege bijwerkingen.
CHIRURGIE
Huidtumoren en xerodermie vereisen heel vaak chirurgische / esthetische ingrepen aan de huid van patiënten. Deze ingrepen bestaan uit huidtransplantaties met behulp van een dermatoom en dermabrasie-ingrepen. De keuze van het meest geschikte moment om in te grijpen is aan de dermatoloog, die een juiste inschatting maakt van de risico's en voordelen van de operatie.
Dezelfde voorzichtigheid is ook voorbehouden aan keratitis. In feite wordt hoornvliestransplantatie uitgevoerd wanneer hoornvliesontstekingen zeer ernstig zijn.
PSYCHOLOGISCHE ONDERSTEUNING
Personen met xeroderma pigmentosum lijden vaak aan een depressie. Onder de oorzaken van psychische problemen zijn er zeker gedragsbeperkingen, waaraan patiënten zich nauwgezet moeten houden, het esthetische aspect en, in sommige gevallen, neurologische aandoeningen.
In deze situaties zijn psychologische ondersteuning en de nabijheid van naaste familie en vrienden essentieel.
Prognose
De prognose van xeroderma pigmentosum is nooit positief. De getroffenen zijn in feite voorbestemd om vroeg of laat een vorm van kanker te ontwikkelen, met name voor de huid en de ogen.
Bovendien hebben de nauwgezette naleving van bepaalde gedragsbeperkingen, zoals nooit uitgaan gedurende de dag, en het esthetische uiterlijk, veranderd door lichtgevoeligheid en oogaandoeningen, een aanzienlijke invloed op de kwaliteit van leven.
Helaas bieden de behandelingen van dit moment geen resultaten die patiënten genezen, maar alleen de symptomen verlichten. Het advies, dat in deze gevallen meestal aan familieleden wordt gegeven, is om dicht bij de patiënt te blijven, hem psychologische ondersteuning te bieden en hem te helpen voor zichzelf te zorgen.






fortuna-di-halloween.jpg)