Algemeenheid
Ependymoom is een hersentumor die ontstaat in ependymale cellen; deze cellen bekleden de ventrikels van de hersenen en het centrale kanaal van het ruggenmerg.

Het diagnostische proces omvat verschillende tests, omdat het vóór de therapie nuttig is om de exacte locatie en ernst van de tumor te traceren.
Ependymomen die zich lenen voor chirurgische verwijdering, moeten worden verwijderd. Vervolgbehandelingen (radiotherapie en chemotherapie) zijn afhankelijk van de kwaliteit van de verwijderingsprocedure.
Korte herinnering aan hersentumoren
Wanneer we spreken van hersentumoren, of hersentumoren of hersenneoplasmata, verwijzen we naar goedaardige of kwaadaardige massa's kankercellen die de hersenen aantasten (vandaar een gebied tussen het telencephalon, diencephalon, cerebellum en hersenstam) of het ruggenmerg. Samen vormen de hersenen en het ruggenmerg het centrale zenuwstelsel (CZS).
Het resultaat van genetische mutaties, waarvan de exacte oorzaak niet vaak bekend is, hersentumoren kunnen:
- rechtstreeks afkomstig zijn uit een cel van het centrale zenuwstelsel (in dit geval spreken we ook van primaire hersentumoren);
- afkomstig zijn van een kwaadaardige tumor die op andere plaatsen in het lichaam aanwezig is, zoals de longen (in dit tweede geval worden ze ook secundaire hersentumoren genoemd).
Gezien de extreme complexiteit van het centrale zenuwstelsel en het grote aantal verschillende cellen waaruit het bestaat, zijn er veel verschillende soorten hersentumoren: volgens de laatste schattingen tussen de 120 en 130.
Ongeacht hun maligniteit of niet, hersentumoren moeten bijna altijd worden verwijderd en / of behandeld met radiotherapie en / of chemotherapie, omdat ze vaak neurologische problemen veroorzaken die niet verenigbaar zijn met een normaal leven.
Wat is ependymoom?
Ependymoom is een hersentumor die afkomstig is van het ependyma, of het epitheel dat de hersenventrikels en het centrale kanaal van het ruggenmerg bekleedt.
Ependyma wordt zo genoemd omdat het bestaat uit bepaalde cellen van de glia, bekend als ependymocyten of eenvoudiger ependymale cellen.
Ependymomen kunnen zowel neoplasmata van goedaardige aard als neoplasmata van kwaadaardige aard zijn.
Verschil tussen een goedaardige tumor en een kwaadaardige tumor
Een goedaardige tumor is een massa abnormale cellen die langzaam groeit, weinig infiltratieve kracht heeft en een "even slechte (indien aanwezig) metastaserende kracht."
Integendeel, een kwaadaardige tumor is een abnormale celmassa die snel groeit, een hoog infiltratievermogen heeft en bijna altijd een hoog metastaserend vermogen.
NB: met infiltratieve kracht, s "betekent het vermogen om aangrenzende anatomische regio's te beïnvloeden. Met metastatische kracht daarentegen verwijzen we naar het vermogen van tumorcellen om zich, via het bloed of de lymfatische circulatie, naar andere organen en weefsels te verspreiden van het lichaam (metastase).
GLIA, GLIA CELLEN EN EPENDYM
Met zijn cellen biedt de glia ondersteuning, stabiliteit en voeding aan het ingewikkelde netwerk van neuronen, aanwezig in het menselijk lichaam en met de taak zenuwsignalen door te geven.

Hersenventrikels (gemarkeerd in goud). In het centrale zenuwstelsel zijn de cellulaire elementen van glia astrocyten, oligodendrocyten, ependymale cellen en microglia-cellen.
In het perifere zenuwstelsel (PNS) zijn de cellulaire elementen van de glia Schwann-cellen en satellietcellen.
Dankzij de activiteit van de ependymocyten is het ependym betrokken bij de circulatie en productie van het hersenvocht (of liquor).
TYPISCHE LOCATIE VAN EPENDYMOMES
Ependymomen kunnen zich zowel in de hersenen als in het ruggenmerg ontwikkelen.
Degenen met hersenoorsprong kunnen zich af en toe via de CSF naar het ruggenmerg verspreiden.
EPENDIMOMA: SOORTEN EN HUN GROEI

Centraal zenuwstelsel (CZS).
Hersentumoren zijn verdeeld in 4 graden - geïdentificeerd met de eerste vier Romeinse cijfers - volgens hun groeikracht.
Graad I en II hersentumoren groeien erg langzaam en hebben betrekking op een "klein deel van de hersenen; ze zijn meestal goedaardig".
Omgekeerd breiden hersenneoplasma's van graad III en IV zich snel uit en dringen ze de omliggende weefselgebieden binnen; ze zijn over het algemeen kwaadaardig van aard.
Een hersentumor van graad I of II kan na verloop van tijd veranderen in een tumor van graad III of IV.
Er zijn ten minste vier soorten ependymoom, die verschillen in kenmerken en, in 3 van de 4 gevallen, ook in graad:
- Het subependymoom. Het is een zeer langzaam groeiende hersentumor van graad I, die zich meestal in de buurt van de ventrikels van de hersenen vormt
- Myxopapillair ependymoom Net als subependymoom is het een langzaam groeiende hersentumor van graad I, maar in tegenstelling tot het vorige geval heeft het de neiging zich te ontwikkelen in de lagere delen van het ruggenmerg.
- Het eigenlijke ependymoom Het is een langzaam groeiend graad II glioom dat zijn oorsprong kan vinden in of in de nabijheid van de ventrikels van de hersenen.
- Het anaplastische ependymoom Het is een kwaadaardige hersentumor van graad III, die gewoonlijk in de hersenen (in de buurt van de ventrikels) of in de achterste schedelfossa en slechts in enkele gevallen in het ruggenmerg verschijnt, zoals bij elke kwaadaardige tumor zeer snel beoordelen.
EPIDEMIOLOGIE
Ependymomen zijn verantwoordelijk voor 2-4% van alle kankers van het centrale zenuwstelsel.
Ze kunnen zowel volwassenen als kinderen treffen: in het eerste geval zijn ze vrij zeldzaam en treffen ze vooral personen onder de 45 jaar; in het tweede geval vormen ze de zesde meest voorkomende hersentumor en treffen ze vooral personen jonger dan 3 jaar (30% van de gevallen).
Oorzaken
Ependymomen, evenals bijna alle menselijke hersentumoren, ontstaan om redenen die nog niet bekend zijn.
RISICOFACTOREN
Artsen en onderzoekers zijn het erover eens dat er ten minste twee situaties zijn die het uiterlijk van een ependymoom kunnen bevorderen:
- Eerdere bestraling van het hoofd. Het is noodzakelijk om te specificeren dat sommige geleerden in dit opzicht een "andere mening hebben: zij geloven in feite dat radiotherapie geen schadelijk effect heeft.
- Lijdend aan type II neurofibromatose, een zeldzame genetisch-erfelijke ziekte die het verschijnen van verschillende tumoren in het zenuwstelsel veroorzaakt.
Symptomen en complicaties
De symptomen en tekenen van een ependymoom hangen af van de plaats waar het ependymoom is ontstaan.
Als de tumor zich in het ruggenmerg bevindt, voelt de patiënt meestal:
- Pijn in de nek of rug, afhankelijk van de precieze locatie van de tumormassa.
- Gevoelloosheid en/of zwakte in de armen of benen.
- Problemen met blaascontrole.
Als het neoplasma zich in de hersenen bevindt, bestaat het symptoombeeld meestal uit:
- Hoofdpijn
- Misselijkheid en braken, vooral 's ochtends
- epileptische aanvallen
- Slecht zicht. Ze ontstaan als het ependymoom zich in de buurt van de oogzenuw bevindt.
- Gevoelloosheid en een gevoel van zwakte in de ledematen (zowel boven als onder) van slechts één kant van het lichaam. Het zijn typische aandoeningen waarbij ependymomen de frontale of pariëtale kwab van de hersenen aantasten.
- Problemen met coördinatie en evenwicht. Het zijn typische symptomen van wanneer het ependymoom dichtbij de temporale kwab van de hersenen heeft plaatsgevonden.
- Veranderingen in stemming (bijv. plotselinge prikkelbaarheid) en persoonlijkheidsveranderingen Deze treden op wanneer het ependymoom zich nabij de frontale kwab van de hersenen bevindt.
HOOFDPIJN, NAUSEA EN braken
Hoofdpijn, misselijkheid en braken zijn het gevolg van een toename van de intracraniale (of intracraniale) druk. Deze toename kan om twee redenen optreden, vaak gelijktijdig:
- Omdat de groeiende tumormassa de normale stroom van hersenvocht tegenwerkt.
- Omdat zich oedeem vormt rond de tumormassa

RITME VAN VERSCHIJNING VAN SYMPTOMEN
Symptomen van een graad I of II ependymoom verschijnen geleidelijk (het kan maanden duren), omdat de tumormassa een langzame groeisnelheid heeft.
Integendeel, de symptomen van een graad III ependymoom treden meestal kort na het verschijnen van het neoplasma op, aangezien de snelheid waarmee de tumormassa groeit zeer snel is.
Diagnose
Wanneer ze worden geconfronteerd met een vermoedelijk geval van ependymoom, beginnen artsen hun diagnostisch onderzoek met een grondig lichamelijk onderzoek en 'analyse van peesreflexen'.
Vervolgens voeren ze een oogtest uit en stellen ze de patiënt enkele vragen om de mentale toestand en cognitieve vaardigheden (redeneren, geheugen, enz.) te beoordelen.
Ten slotte, om elke twijfel weg te nemen en de positie en exacte grootte van de tumor te kennen, nemen ze hun toevlucht tot specifieke tests zoals:
- Nucleaire magnetische resonantie
- CT-scan (of geautomatiseerde axiale tomografie)
- Biopsie van de tumor
- Lumbaalpunctie
DOEL- EN PEESREFLEX-ONDERZOEK, OOGTEST EN MENTAAL-COGNITIEVE EVALUATIE
- Het lichamelijk onderzoek omvat de analyse van symptomen en tekenen, gemeld of gemanifesteerd door de patiënt. Hoewel het geen bepaalde gegevens biedt, kan het erg handig zijn om het type pathologie dat aan de gang is te begrijpen.
- Door de peesreflexen te onderzoeken, beoordeelt de arts de aan- of afwezigheid van neuromusculaire en coördinatiestoornissen.
- Met behulp van een oogtest observeert de arts de oogzenuw en analyseert de betrokkenheid ervan.
- De beoordeling van de mentale status en cognitieve vaardigheden wordt uitgevoerd met als doel te begrijpen welk gebied van het centrale zenuwstelsel een neoplasma heeft ontwikkeld. Bijvoorbeeld, het vinden van stoornissen in de onderste ledematen alleen suggereert een neurologisch probleem in het ruggenmerg in plaats van in de hersenen enzovoort.
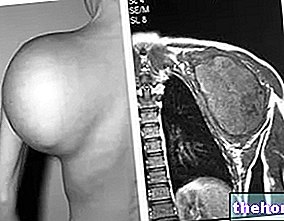
KERN MAGNETISCHE RESONANTIE (NMR)
Nucleaire magnetische resonantie beeldvorming (MRI) is een pijnloze diagnostische test, waarmee u de interne structuren van het menselijk lichaam kunt bekijken zonder het gebruik van ioniserende straling (röntgenstralen).
Het werkingsprincipe is vrij complex en is gebaseerd op het creëren van magnetische velden, die signalen uitzenden die door een detector in beelden kunnen worden omgezet.
De magnetische resonantie van de hersenen en de medulla geven een goed beeld van deze twee compartimenten, maar om de kwaliteit van de visualisatie te optimaliseren, kan het in sommige gevallen nodig zijn om een veneuze contrastvloeistof in de ader te injecteren. In dergelijke situaties wordt de test minimaal invasief, omdat de contrastvloeistof (of het medium) bijwerkingen kan hebben.
Een klassieke MRI duurt ongeveer 30-40 minuten.
CT-scan
CT is een diagnostische procedure die ioniserende straling gebruikt om een zeer gedetailleerd "driedimensionaal" beeld van de interne organen van het lichaam te creëren.
Hoewel het pijnloos is, wordt het als invasief beschouwd vanwege blootstelling aan röntgenstraling.Ook kan het, net als bij MRI, het gebruik van een contrastmiddel vereisen - niet vrij van mogelijke bijwerkingen - om de kwaliteit van de visualisatie te verbeteren.
Een klassieke CT-scan duurt ongeveer 30-40 minuten.
BIOPSY
Een tumorbiopsie bestaat uit het nemen en histologisch analyseren, in het laboratorium, van een staal van cellen uit de neoplastische massa.Het is het meest geschikte onderzoek als u de belangrijkste kenmerken van een tumor (type, graad en maligniteit) wilt opsporen.
Het verwijderen van cellen uit een ependymoom vindt meestal plaats onder algemene anesthesie (dus met de patiënt in slaap) en omvat het doorprikken van de schedel, om een speciale naald voor monstername in het gewenste gebied in te brengen.
Het is duidelijk dat de tumorbiopsie plaatsvindt na het identificeren van de precieze plaats van het neoplasma.
LUMBAR PUNCTUUR
Bij een lumbaalpunctie wordt het hersenvocht afgenomen en geanalyseerd in het laboratorium.
Voor het terugtrekken van de liquor wordt een naald gebruikt die de arts tussen de lendenwervels L3-L4 of L4-L5 inbrengt. Een injectie met plaatselijke verdoving wordt uiteraard gedaan op het inbrengpunt.
Het uitvoeren van een lumbaalpunctie in aanwezigheid van een ependymoom dient om te bepalen of de tumor is uitgezaaid van de hersenen naar het CSF.
Behandeling
Wanneer het ependymoom zich niet op een ontoegankelijke plaats bevindt, is het goed om al het mogelijke te doen om het geheel of grotendeels te verwijderen.
Het gebruik van verdere behandelingen - in dit geval radiotherapie en soms zelfs chemotherapie - hangt af van de "omvang van de verwijdering" en van de kenmerken van de tumor.
CHIRURGIE
De ependymomen die zich lenen voor volledige verwijdering zijn die van graad I of II, klein van formaat en gelegen in een gemakkelijk bereikbare positie.
Integendeel, de ependymomen die slechts gedeeltelijk kunnen worden verwijderd, zijn die van graad III en die van graad I of II die zich op ongemakkelijke en moeilijk bereikbare locaties bevinden.
Aan het einde van de verwijderingsoperatie (geheel of gedeeltelijk, het maakt niet uit) moet de patiënt een fase van volledige rust in acht nemen, gevolgd door een periode van fysiotherapie.
Voordelen van totale verwijdering
Naast het overbodig maken van een bestralingsbehandeling, kan de totale verwijdering van de tumormassa ook een totaal herstel van het neoplasma betekenen.
RADITHERAPIE
Tumorradiotherapie is de behandelmethode die gebaseerd is op het gebruik van hoogenergetische ioniserende straling, met als doel het vernietigen van neoplastische cellen.
Het wordt toegepast in het geval van ependymoom wanneer:
- De operatieve verwijdering is onpraktisch, dit gebeurt wanneer de tumormassa zich in een positie bevindt waar de chirurg niet bij kan.
- De chirurgische verwijdering van een graad I of II tumor was gedeeltelijk, dus er zijn kankercellen over.
- Het neoplasma was graad III. In deze situaties hebben de resterende neoplastische cellen een sterke neiging om het ependymoom opnieuw te hervormen (recidief) en de gezonde hersenmassa aan te tasten.
CHEMOTHERAPIE
Chemotherapie is de toediening van geneesmiddelen die alle snelgroeiende cellen kunnen doden, inclusief kankercellen.
Bij een terugval wordt er rekening mee gehouden.
SYMPTOMATISCHE BEHANDELINGEN
Om epileptische aanvallen te voorkomen en aandoeningen geassocieerd met tumoroedeem te verlichten, kunnen artsen respectievelijk anticonvulsiva en corticosteroïden voorschrijven.
Belangrijkste bijwerkingen van radiotherapie
Belangrijkste bijwerkingen van chemotherapie
Belangrijkste bijwerkingen van corticosteroïden
Vermoeidheid
jeuk
Haaruitval
Misselijkheid
hij kokhalsde
Haaruitval
Gevoel van vermoeidheid
Infectie kwetsbaarheid
osteoporose
zwaarlijvigheid
Indigestie
Hypertensie
Agitatie
Slaapproblemen
Prognose
De prognose van een ependymoom verbetert als:
- De tumor is laaggradig (beter graad I dan graad II).
- Diagnose komt op tijd. Dit geldt met name voor maligne ependymomen van graad III.
- De tumormassa neemt een comfortabele positie in en is klein van formaat. Een groot, niet-verwijderbaar ependymoom kan dodelijk zijn, zelfs als het graad I of II is.