Actieve ingrediënten: Clozapine
Leponex 100 mg tabletten
Leponex bijsluiters zijn beschikbaar voor verpakkingsgrootten:- Leponex 25 mg tabletten
- Leponex 100 mg tabletten
Waarom wordt Leponex gebruikt? Waar is het voor?
De werkzame stof in Leponex is clozapine, dat behoort tot een groep geneesmiddelen die antipsychotica worden genoemd (geneesmiddelen die worden gebruikt voor de behandeling van specifieke psychische stoornissen zoals psychose).
Leponex wordt gebruikt voor de behandeling van mensen met schizofrenie die geen baat hebben gehad bij andere geneesmiddelen. Schizofrenie is een geestesziekte die invloed heeft op de manier waarop u denkt, hoe u zich voelt en hoe u zich gedraagt. U mag dit geneesmiddel alleen gebruiken nadat u ten minste twee andere antipsychotica voor de behandeling van schizofrenie heeft geprobeerd, waaronder een van de nieuwere atypische antipsychotica, en alleen als deze geneesmiddelen niet hebben gewerkt of ernstige bijwerkingen hebben veroorzaakt die niet kunnen worden behandeld.
Leponex wordt ook gebruikt voor de behandeling van ernstige denk-, emotionele en gedragsstoornissen bij mensen met de ziekte van Parkinson die geen baat hebben gehad bij andere geneesmiddelen.
Contra-indicaties Wanneer Leponex niet mag worden gebruikt
Gebruik Leponex niet
- als u allergisch (overgevoelig) bent voor clozapine of voor één van de andere bestanddelen van Leponex
- als u niet in staat bent om regelmatig bloedonderzoek te ondergaan.
- als u in het verleden een laag aantal witte bloedcellen heeft gehad (bijvoorbeeld leukopenie of agranulocytose), vooral als dit door geneesmiddelen is veroorzaakt. Dit geldt niet voor u als het lage aantal witte bloedcellen werd veroorzaakt door een eerdere chemotherapiebehandeling.
- als u een beenmergziekte heeft of heeft gehad.
- als u geneesmiddelen gebruikt die ervoor zorgen dat het beenmerg niet goed werkt.
- als u een geneesmiddel gebruikt dat het aantal witte bloedcellen in het bloed verlaagt.
- als u in het verleden bent moeten stoppen met het gebruik van Leponex vanwege ernstige bijwerkingen (bijv. agranulocytose of hartproblemen).
- als u lijdt aan ongecontroleerde epilepsie (aanvallen of convulsies).
- als u een acute geestesziekte heeft die wordt veroorzaakt door alcohol of drugs (bijv. verdovende middelen).
- als u lijdt aan myocarditis (een "ontsteking van de hartspier).
- als u lijdt aan een andere ernstige hartaandoening.
- als u een ernstige nierziekte heeft.
- als u symptomen heeft van een acute leverziekte zoals geelzucht (gele verkleuring van de huid en ogen, misselijkheid en verlies van eetlust).
- als u een andere ernstige leverziekte heeft.
- als u lijdt aan verminderd bewustzijn en ernstige slaperigheid.
- als u lijdt aan een collaps van de bloedsomloop die kan optreden na een ernstige schok.
- als u lijdt aan paralytische ileus (uw darm werkt niet goed en veroorzaakt ernstige constipatie).
- als u wordt of wordt behandeld met langwerkende depotinjecties van antipsychotica.
Vertel het uw arts als een van het bovenstaande op u van toepassing is en neem Leponex niet in.
Leponex mag niet worden gegeven aan mensen die bewusteloos zijn of in coma zijn.
Voorzorgen bij gebruik Wat u moet weten voordat u Leponex inneemt
De voorzorgsmaatregelen die in deze rubriek worden beschreven, zijn erg belangrijk en moeten worden nageleefd om het risico op ernstige bijwerkingen die levensbedreigend kunnen zijn, tot een minimum te beperken.
Vertel uw arts vóór de behandeling met Leponex als u last heeft of heeft gehad van:
- vorming van bloedstolsels of een familiegeschiedenis van vorming van bloedstolsels, aangezien geneesmiddelen zoals deze in verband zijn gebracht met vorming van bloedstolsels.
- glaucoom (verhoogde druk in het oog).
- suikerziekte. Verhoogde (soms zelfs significante) bloedsuikerspiegels zijn gemeld bij patiënten met of zonder een voorgeschiedenis van diabetes mellitus.
- prostaatproblemen of moeite met urineren.
- hart-, nier- of leverproblemen.
- chronische constipatie of als u geneesmiddelen gebruikt die constipatie veroorzaken (zoals anticholinergica).
- galactose-intolerantie, lactasedeficiëntie of glucose/galactose malabsorptiesyndroom.
- gecontroleerde epilepsie
- dikke darm aandoeningen.
- vertel het uw arts als u in het verleden een operatie aan de buik heeft ondergaan.
- als u een hartaandoening of een familiegeschiedenis van hartgeleidingsafwijkingen heeft gehad, bekend als 'verlenging van het QT-interval'.
- als u risico loopt op een beroerte, bijvoorbeeld als u een hoge bloeddruk, hart- en vaatziekten heeft of als u problemen heeft met de bloedvaten in uw hersenen.
Vertel uw arts onmiddellijk voordat u uw volgende Leponex-tablet inneemt:
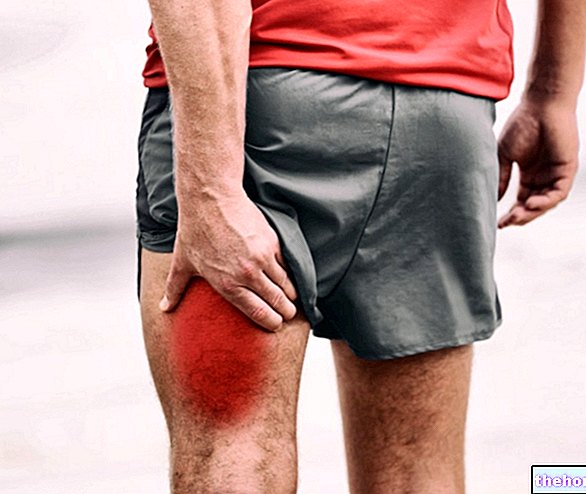
- als u verschijnselen krijgt van verkoudheid, koorts, griepachtige symptomen, keelpijn of infecties van welke aard dan ook. U moet dringend een bloedonderzoek ondergaan om te zien of uw symptomen verband houden met het geneesmiddel.
- als u een plotselinge en snelle stijging van de lichaamstemperatuur, spierstijfheid ervaart die kan leiden tot bewustzijnsverlies (maligne neurolepticasyndroom): in dit geval bestaat de mogelijkheid dat er een ernstige bijwerking optreedt die onmiddellijke behandeling vereist.
- als u een snelle en onregelmatige hartslag heeft, zelfs in rust, hartkloppingen, moeite met ademhalen, pijn op de borst of onverklaarbare vermoeidheid. Uw arts zal uw hart moeten laten controleren en zal u zo nodig onmiddellijk doorverwijzen naar een cardioloog.
- als u misselijkheid, braken en/of verlies van eetlust voelt. Uw arts zal uw lever moeten controleren.
- als u ernstige constipatie ervaart. Uw arts zal dit moeten behandelen om verdere complicaties te voorkomen.
Klinische controles en hematologische tests
Voordat u begint met de behandeling met Leponex, zal uw arts u vragen naar uw medische geschiedenis en een bloedtest uitvoeren om er zeker van te zijn dat uw aantal witte bloedcellen normaal is. Dit is belangrijk om te weten, omdat het lichaam witte bloedcellen nodig heeft om infecties te bestrijden.
Zorg ervoor dat u regelmatig bloed laat testen voordat u met de behandeling begint, tijdens de behandeling en na het stoppen van de behandeling met Leponex.
- Uw arts zal u precies vertellen wanneer en waar u de tests moet ondergaan. Leponex kan alleen worden ingenomen als het aantal bloedcellen normaal is.
- Leponex kan een ernstige daling van het aantal witte bloedcellen in het bloed veroorzaken (agranulocytose). Alleen regelmatige bloedonderzoeken kunnen uw arts vertellen of u risico loopt op het ontwikkelen van agranulocytose.
- Tijdens de eerste 18 weken van de behandeling is eenmaal per week bloedonderzoek vereist. Daarna moet minimaal één keer per maand bloedonderzoek worden gedaan.
- Als het aantal witte bloedcellen daalt, moet u onmiddellijk stoppen met de behandeling met Leponex, waarna uw aantal witte bloedcellen weer normaal moet worden.
- Nadat u met de behandeling met Leponex bent gestopt, moet u nog 4 weken bloedonderzoeken ondergaan.
Uw arts zal ook een algemeen onderzoek doen voordat u met de behandeling begint. Uw arts kan ook een elektrocardiogram (ECG) maken om uw hart te controleren, maar alleen als dat nodig is of als u zich hier speciale zorgen over maakt.
Als u leverproblemen heeft, moet u regelmatig leverfunctietesten ondergaan zolang u met Leponex wordt behandeld.
Als u een hoge bloedsuikerspiegel (diabetes) heeft, moet uw arts mogelijk uw bloedsuikerspiegel regelmatig controleren. Leponex kan veranderingen in bloedvetten veroorzaken.
Leponex kan gewichtstoename veroorzaken. Uw arts moet mogelijk uw gewicht en bloedvetgehalte controleren.
Als Leponex ervoor zorgt dat u zich licht in het hoofd voelt, wankelt of flauwvalt, wees dan voorzichtig bij het opstaan of liggen.
Als u geopereerd moet worden of als u om de een of andere reden lange tijd niet kunt lopen, vertel uw arts dan dat u Leponex gebruikt. In deze gevallen loopt u mogelijk risico op trombose (vorming van bloedstolsels in de aderen).
Kinderen en jongeren onder de 16
Als u jonger bent dan 16 jaar, mag u Leponex niet gebruiken omdat er onvoldoende informatie is over het gebruik ervan in deze leeftijdsgroep.
- Ouderen (60 jaar of ouder)
Oudere patiënten (van 60 jaar en ouder) kunnen meer kans hebben op de volgende bijwerkingen tijdens behandeling met Leponex: zwakte of een licht gevoel in het hoofd na verandering van houding, duizeligheid, snelle hartslag, moeite met urineren en constipatie.
Vertel het uw arts of apotheker als u een aandoening heeft die dementie wordt genoemd.
Interacties Welke medicijnen of voedingsmiddelen kunnen het effect van Leponex veranderen
Vertel uw arts voordat u begint met de behandeling met Leponex als u andere geneesmiddelen gebruikt of kort geleden heeft gebruikt, inclusief geneesmiddelen zonder recept of kruidenpreparaten. Het kan zijn dat u de dosering van deze geneesmiddelen moet wijzigen of andere geneesmiddelen moet gebruiken.
Gebruik Leponex niet samen met geneesmiddelen die ervoor zorgen dat het beenmerg niet goed werkt en/of het aantal bloedcellen dat door het lichaam wordt aangemaakt, verminderen, zoals:
- carbamazepine, een geneesmiddel voor epilepsie.
- sommige antibiotica: chlooramfenicol, sulfonamiden, zoals co-trimoxazol.
- sommige pijnstillers: pyrazolon-analgetica, zoals fenylbutazon.
- penicillamine, een geneesmiddel dat wordt gebruikt om reumatische ontsteking van de gewrichten te behandelen.
- cytotoxische geneesmiddelen, geneesmiddelen die worden gebruikt voor chemotherapie.
- langwerkende depot-antipsychotica-injecties Deze geneesmiddelen verhogen het risico op het ontwikkelen van agranulocytose (tekort aan witte bloedcellen).
Het gebruik van Leponex kan het effect van andere geneesmiddelen beïnvloeden, of de geneesmiddelen die u gebruikt, kunnen het effect van Leponex beïnvloeden Vertel het uw arts als u een van de volgende geneesmiddelen gebruikt:
- geneesmiddelen voor de behandeling van depressie, zoals lithium, fluvoxamine, tricyclische antidepressiva, MAO-remmers, citalopram, paroxetine, fluoxetine en sertraline.
- andere antipsychotica die worden gebruikt om psychische stoornissen te behandelen.
- benzodiazepinen en andere geneesmiddelen die worden gebruikt om angst- of slaapstoornissen te behandelen.
- verdovende middelen en andere geneesmiddelen die uw ademhaling kunnen beïnvloeden.
- geneesmiddelen die worden gebruikt om epilepsie onder controle te houden, zoals fenytoïne en valproïnezuur.
- geneesmiddelen die worden gebruikt om hoge of lage bloeddruk te behandelen, zoals adrenaline en noradrenaline.
- warfarine, een geneesmiddel dat wordt gebruikt om bloedstolsels te voorkomen.
- antihistaminica, geneesmiddelen tegen verkoudheid of allergieën zoals hooikoorts.
- anticholinergica, die worden gebruikt om maagkrampen, spasmen en reisziekte te verlichten.
- geneesmiddelen die worden gebruikt om de ziekte van Parkinson te behandelen.
- digoxine, een geneesmiddel dat wordt gebruikt om hartproblemen te behandelen.
- geneesmiddelen die worden gebruikt om een snelle of onregelmatige hartslag te behandelen.
- sommige geneesmiddelen die worden gebruikt om maagzweren te behandelen, zoals omeprazol of cimetidine.
- sommige antibiotica, zoals erytromycine en rifampicine.
- sommige geneesmiddelen die worden gebruikt om schimmelinfecties te behandelen (zoals ketoconazol) of virale infecties (zoals proteaseremmers, gebruikt om hiv-infecties te behandelen).
- atropine, een geneesmiddel dat aanwezig kan zijn in sommige oogdruppels of hoest- en verkoudheidspreparaten.
- adrenaline, een geneesmiddel dat in noodsituaties wordt gebruikt.
De lijst is niet uitputtend. Uw arts en apotheker hebben meer informatie over geneesmiddelen die u voorzichtig moet nemen of moet vermijden tijdens het gebruik van Leponex, en zij weten ook of het geneesmiddel dat u gebruikt behoort tot de vermelde geneesmiddelen.Bespreek dit met hen.
Waarop moet u letten met eten en drinken?
Drink geen alcohol tijdens het gebruik van Leponex
Vertel het uw arts als u rookt en hoe vaak u cafeïnehoudende dranken gebruikt (koffie, thee, Coca-Cola). Plotselinge veranderingen in rook- en cafeïnegewoonten kunnen ook de effecten van Leponex veranderen.
Waarschuwingen Het is belangrijk om te weten dat:
Zwangerschap en borstvoeding
Als u zwanger bent of van plan bent zwanger te worden, informeer dan uw arts voordat u met de behandeling met Leponex begint.Uw arts zal met u de voordelen en mogelijke risico's van het gebruik van dit geneesmiddel tijdens de zwangerschap met u bespreken. Vertel het uw arts onmiddellijk als u zwanger wordt terwijl u Leponex gebruikt.
De volgende symptomen zijn waargenomen bij pasgeboren baby's van moeders die Leponex hebben gebruikt tijdens het laatste trimester (de laatste drie maanden van hun zwangerschap): trillen, stijve en/of spierzwakte, slaperigheid, opwinding, ademhalingsproblemen en moeite met eten. Als uw kind een van deze symptomen vertoont, neem dan contact op met uw arts.
Sommige vrouwen die bepaalde medicijnen voor psychische stoornissen gebruiken, hebben geen menstruatie of een onregelmatige menstruatie. Als dit het geval is, kan uw menstruatie terugkomen wanneer u overschakelt van het geneesmiddel dat u gebruikt op een behandeling met Leponex. Dit betekent dat u adequate anticonceptiemaatregelen moet nemen.
Geef geen borstvoeding als u Leponex gebruikt. Clozapine, de werkzame stof in Leponex, kan in de moedermelk terechtkomen en de baby beïnvloeden.
Rijvaardigheid en het gebruik van machines
Leponex kan vermoeidheid, slaperigheid en epileptische aanvallen veroorzaken, vooral aan het begin van de behandeling.U mag niet autorijden of machines bedienen als u deze symptomen ervaart.
Belangrijke informatie over enkele bestanddelen van Leponex
Leponex bevat lactose.Als uw arts u heeft verteld dat u bepaalde suikers niet verdraagt, neem dan contact op met uw arts voordat u Leponex inneemt.
Dosering en wijze van gebruik Hoe gebruikt u Leponex: Dosering
Om het risico op lage bloeddruk, toevallen en slaperigheid te minimaliseren, moet uw arts de dosis geleidelijk verhogen. Gebruik Leponex altijd precies zoals uw arts u dat heeft verteld. Raadpleeg bij twijfel uw arts of apotheker.
Het is belangrijk dat u uw dosis niet verandert of stopt met het gebruik van Leponex zonder eerst uw arts te raadplegen. Ga door met het innemen van de tabletten totdat uw arts anders heeft voorgeschreven. Als u 60 of ouder bent dan 60, kan uw arts u vragen de behandeling met een lagere dosis te starten en deze geleidelijk te verhogen, omdat u bepaalde bijwerkingen kunt krijgen die waarschijnlijker zijn (zie rubriek "Voordat u Leponex inneemt").
Als de aan u voorgeschreven dosis niet met deze tablet kan worden verkregen, zijn er andere doses van dit geneesmiddel beschikbaar.
Behandeling van schizofrenie
De startdosering is gewoonlijk 12,5 mg (een halve tablet van 25 mg) één of twee keer per dag op de eerste dag, gevolgd door 25 mg één of twee keer per dag op de tweede dag. Slik de tablet door met water. Als het goed wordt verdragen, zal uw arts de dosis geleidelijk verhogen met 25-50 mg in de komende 2-3 weken totdat een dosis van 300 mg per dag is bereikt. Daarna kan de dagelijkse dosis, indien nodig, elke 3-4 dagen of bij voorkeur met tussenpozen van een week worden verhoogd met 50-100 mg.
De effectieve dagelijkse dosis ligt gewoonlijk tussen 200 en 450 mg, verdeeld over meerdere enkelvoudige doses per dag. Sommige mensen hebben mogelijk een hogere dosis nodig. Een dagelijkse dosis tot 900 mg is toegestaan. Meer bijwerkingen (met name toevallen) zijn mogelijk bij dagelijkse doses boven 450 mg. Neem altijd de laagst effectieve dosis voor u De meeste mensen nemen een portie 's ochtends en een portie 's avonds. Uw arts zal u precies vertellen hoe u de dagelijkse dosis moet verdelen. Als de dagelijkse dosis slechts 200 mg is, kunt u deze 's avonds als een enkele dosis innemen. Nadat u Leponex enige tijd met goede resultaten heeft ingenomen, kan uw arts proberen uw dosis te verlagen. U moet Leponex gedurende ten minste 6 maanden gebruiken.
Behandeling van ernstige denkstoornissen bij patiënten met de ziekte van Parkinson
De startdosering is gewoonlijk 12,5 mg (een halve tablet van 25 mg) 's avonds. Slik de tablet door met water. Uw arts zal de dosis geleidelijk met 12,5 mg per keer verhogen, met een maximum van 2 stappen per week, tot de maximale dosis van 50 mg aan het einde van de tweede week. Dosisverhogingen moeten worden stopgezet of uitgesteld als u zich zwak, verward of licht in het hoofd voelt. Om deze symptomen te voorkomen, moet u uw bloeddruk tijdens de eerste paar weken van de behandeling meten.
De effectieve dagelijkse dosis ligt gewoonlijk tussen 25 en 37,5 mg, 's avonds als een enkele dosis ingenomen. Alleen in uitzonderlijke gevallen mag de dosis van 50 mg per dag worden overschreden. De maximale dagelijkse dosis is 100 mg. Neem altijd de laagst effectieve dosis voor u.
Overdosering Wat moet u doen als u te veel Leponex heeft ingenomen?
Wat u moet doen als u meer van Leponex heeft ingenomen dan u zou mogen
Neem onmiddellijk contact op met uw arts of bel voor dringende medische hulp als u denkt dat u te veel tabletten heeft ingenomen of als iemand anders uw tabletten heeft ingenomen. Symptomen van overdosering zijn: slaperigheid, vermoeidheid, gebrek aan energie, bewustzijnsverlies, coma, verwardheid, hallucinaties, opwinding, onduidelijke spraak, gewrichtsstijfheid, trillende handen, toevallen (convulsies), verhoogde speekselproductie, vergroot zwart deel van het oog, gezichtsstoornissen, lage bloeddruk, collaps, snelle of onregelmatige hartslag, moeilijke of oppervlakkige ademhaling.
Bent u vergeten Leponex in te nemen?
Als u vergeten bent een dosis in te nemen, neem deze dan in zodra u eraan denkt. Als het bijna tijd is voor uw volgende dosis, sla dan de gemiste dosis over en neem uw volgende dosis op het juiste tijdstip. Neem geen dubbele dosis om een vergeten dosis in te halen. Neem zo snel mogelijk contact op met uw arts als u Leponex langer dan 48 uur niet heeft gebruikt.
Als u stopt met het innemen van Leponex
Stop niet met het innemen van Leponex zonder uw arts te raadplegen, aangezien u ontwenningsverschijnselen kunt krijgen. Deze reacties omvatten zweten, hoofdpijn, misselijkheid, braken en diarree. Als een van deze symptomen optreedt, neem dan onmiddellijk contact op met uw arts. Deze verschijnselen kunnen worden gevolgd door ernstiger bijwerkingen als u niet onmiddellijk een adequate behandeling krijgt. De oorspronkelijke symptomen kunnen terugkeren. Als u met de behandeling moet stoppen, wordt een geleidelijke verlaging van de dosis in fracties van 12,5 mg gedurende één tot twee weken aanbevolen. Uw arts zal u adviseren hoe u de dagelijkse dosis kunt verlagen. Raadpleeg uw arts. Als uw arts besluit opnieuw te starten behandeling met Leponex en het meer dan twee dagen geleden is sinds de laatste toediening van Leponex, moet u opnieuw beginnen met een dosis van 12,5 mg.
Als u nog vragen heeft over het gebruik van dit geneesmiddel, neem dan contact op met uw arts of apotheker.
Bijwerkingen Wat zijn de bijwerkingen van Leponex
Zoals alle geneesmiddelen kan Leponex bijwerkingen hebben, al krijgt niet iedereen daarmee te maken.
Sommige bijwerkingen kunnen ernstig zijn en hebben onmiddellijke medische aandacht nodig. Raadpleeg uw arts onmiddellijk voordat u uw volgende Leponex-tablet inneemt:
- als u verschijnselen krijgt van verkoudheid, koorts, griepachtige symptomen, keelpijn of infecties van welke aard dan ook. U moet dringend een bloedtest ondergaan om te controleren of uw symptomen verband houden met het geneesmiddel.
- als u een plotselinge en snelle stijging van de lichaamstemperatuur, spierstijfheid ervaart die kan leiden tot bewustzijnsverlies (maligne neurolepticasyndroom): in dit geval bestaat de mogelijkheid dat er een ernstige bijwerking optreedt die onmiddellijke behandeling vereist.
- als u ondraaglijke pijn op de borst, een gevoel van beklemming, druk of beklemming op de borst ervaart (pijn op de borst kan uitstralen naar de linkerarm, kaak, nek en bovenbuik), kortademigheid, zweten, zwakte, een licht gevoel in het hoofd, misselijkheid, braken en hartkloppingen (symptomen van een hartaanval): roep in dit geval dringende medische hulp in.
- als u een snelle en onregelmatige hartslag heeft, zelfs in rust, hartkloppingen, moeite met ademhalen, pijn op de borst of onverklaarbare vermoeidheid. Uw arts zal uw hart moeten laten controleren en zal u zo nodig onmiddellijk doorverwijzen naar een cardioloog.
- als u druk op de borst, zwaarte, beklemd gevoel, beklemd gevoel, branderig of verstikkend gevoel voelt (tekenen van onvoldoende bloed- en zuurstoftoevoer naar de hartspier): in dit geval zal uw arts uw hart moeten controleren.
- als u misselijkheid, braken en/of verlies van eetlust voelt. Uw arts zal uw lever moeten controleren.
- als u ernstige constipatie ervaart. Uw arts zal dit moeten behandelen om verdere complicaties te voorkomen.
- als u tekenen van een luchtweginfectie of longontsteking ervaart, zoals koorts, hoesten, ademhalingsmoeilijkheden, piepende ademhaling.
- als u tekenen van bloedstolling in de aderen ervaart, vooral in de benen (symptomen zijn onder meer zwelling, pijn en roodheid in de benen): de stolsels kunnen door de bloedvaten naar de longen reizen en pijn op de borst en ademhalingsmoeilijkheden veroorzaken.
- als u last heeft van hevig zweten, hoofdpijn, misselijkheid, braken en diarree (symptomen van het cholinerge syndroom).
- als u een ernstige afname van de hoeveelheid urine ervaart (teken van nierfalen).
- als er epileptische aanvallen optreden.
- als u een man bent en episodes van pijnlijke en aanhoudende erectie van de penis heeft: dit is een aandoening die bekend staat als priapisme. Als u een erectie krijgt die langer dan 4 uur aanhoudt, heeft u mogelijk onmiddellijk medische behandeling nodig om verdere complicaties te voorkomen.
Alle mogelijke bijwerkingen worden weergegeven in volgorde van afnemende frequentie:
Heel gewoon (komt voor bij meer dan 1 op de 10 patiënten):
Slaperigheid, duizeligheid, snelle hartslag, constipatie, verhoogde speekselproductie
Gemeenschappelijk (treedt op tot 1 op de 10 patiënten):
Lage concentraties witte bloedcellen in het bloed (leukopenie), hoge concentraties witte bloedcellen in het bloed (leukocytose), hoge concentraties van bepaalde soorten witte bloedcellen (eosinofilie), gewichtstoename, wazig zien, hoofdpijn, tremor, stijfheid rusteloosheid, toevallen toevallen, toevallen, krampen, abnormale bewegingen, onvermogen om bewegingen te starten, niet stil kunnen blijven, hoge bloeddruk, zwakte of een licht gevoel in het hoofd na verandering van houding, plotseling bewustzijnsverlies, misselijkheid (zich ziek voelen), braken, verlies eetlust, droge mond, licht gewijzigde leverfunctietesten, verlies van controle over de blaas, moeite met urineren, vermoeidheid, koorts, toegenomen zweten, verhoogde lichaamstemperatuur, spraakstoornissen (bijv. onduidelijke spraak Soms (komt voor bij maximaal 1 op de 100 patiënten): gebrek aan witte bloedcellen (agranulocytose), neuroletsyndroom kwaadaardige ziekte (ziekte gekenmerkt door hoge koorts, verminderd bewustzijn en spierstijfheid), spraakstoornissen (bijv. stotteren).
Bijzonder (treedt op tot 1 op de 1000 patiënten):
Lage niveaus van rode bloedcellen in het bloed (anemie), onvermogen om te rusten, opwinding, verwardheid, delirium, collaps van de bloedsomloop, onregelmatige hartslag, ontsteking van de hartspier (myocarditis) of het membraan rond de hartspier (pericarditis), stagnatie van vocht rond het hart (pericardiale effusie), moeite met slikken (bijvoorbeeld voedsel gaat de verkeerde kant op), luchtweginfectie en longontsteking, hoge bloedsuikerspiegels, diabetes mellitus, bloedstolsels in de longen (trombo-embolie), ontsteking leverziekte (hepatitis leverziekte die een gele huid/donkere urine/jeuk veroorzaakt, ontsteking van de alvleesklier die hevige pijn in de bovenbuik veroorzaakt, verhoogde spiegels van een enzym genaamd creatinekinase in het bloed.
Erg zeldzaam (treedt op tot 1 op de 10.000 patiënten):
Toename van het aantal bloedplaatjes in het bloed met mogelijke vorming van stolsels in de bloedvaten, afname van het aantal bloedplaatjes in het bloed, ongecontroleerde bewegingen van de mond, tong en lippen, obsessieve gedachten en repetitief compulsief gedrag (obsessieve/compulsieve symptomen huidreacties, zwelling van de voorkant van de oren (gezwollen speekselklieren), ademhalingsmoeilijkheden, complicaties als gevolg van ongecontroleerde bloedsuikerspiegels (bijvoorbeeld coma of ketoacidose), zeer hoge niveaus van cholesterol en triglyceriden in het bloed, hartspier ziekte (cardiomyopathie), hartslagstilstand (hartstilstand), ernstige constipatie met buikpijn en maagkrampen veroorzaakt door darmobstructie (paralytische ileus), gezwollen buik, buikpijn, ernstige leverbeschadiging (fulminante levernecrose), ontsteking van de nieren, aanhoudende en pijnlijke erectie van de penis (priapisme), ongepaste dood is onverklaarbaar. Niet bekend (frequentie kan met de beschikbare gegevens niet worden bepaald) Bloedstolsels in de aderen, hevig zweten, hoofdpijn, misselijkheid, braken en diarree (symptomen van cholinerge syndroom), ondraaglijke pijn op de borst, kortademigheid (symptomen van een hartaanval), druk op de borst of zwaar gevoel (tekenen van onvoldoende bloed- en zuurstoftoevoer naar de hartspier), ernstige afname van de urineproductie (teken van nierfalen), leveraandoeningen waaronder: leververvetting, afsterven van levercellen, levertoxiciteit/-beschadiging, leveraandoeningen die leiden tot de vervanging van normaal leverweefsel door littekenweefsel resulterend in functieverlies: deze omvatten leveraandoeningen die kunnen leiden tot levensbedreigende gevolgen zoals leverfalen (die fataal kan zijn), leverbeschadiging lever (schade aan levercellen, de galwegen in de lever, of beide) en levertransplantatie, veranderingen in bloed EEG, diarree, maagklachten, brandend maagzuur, maagklachten na het eten, spierzwakte, spierspasmen, spierpijn, verstopte neus, bedplassen 's nachts, plotselinge en oncontroleerbare verhoging van de bloeddruk (pseudopheochromocytoom).
Bij oudere mensen met dementie is een kleine toename van het aantal sterfgevallen gemeld bij patiënten die antipsychotica gebruiken in vergelijking met degenen die deze niet gebruiken.
Krijgt u last van bijwerkingen, neem dan contact op met uw arts of apotheker.Dit geldt ook voor mogelijke bijwerkingen die niet in deze bijsluiter staan.
Vervaldatum en retentie
- Buiten het zicht en bereik van kinderen houden.
- Gebruik Leponex niet meer na de vervaldatum die staat vermeld op de fles of blisterverpakking en de doos. De vervaldatum verwijst naar de laatste dag van de maand.
- Voor dit geneesmiddel zijn er geen speciale bewaarcondities.
- Geneesmiddelen dienen niet weggegooid te worden via het afvalwater of met huishoudelijk afval. Vraag uw apotheker wat u met geneesmiddelen moet doen die u niet meer gebruikt. Dit helpt het milieu te beschermen.
Wat bevat Leponex?
- Het werkzame bestanddeel van Leponex is clozapine. Elke tablet bevat 100 mg clozapine.
- De andere stoffen in dit middel zijn magnesiumstearaat, colloïdaal watervrij siliciumdioxide, povidon (K 30), talk, maïszetmeel, lactosemonohydraat.
Hoe ziet Leponex er uit en wat is de inhoud van de verpakking
Leponex tabletten zijn verkrijgbaar in PVC/PVDC/aluminium of PVC/PE/PVDC/aluminium blisterverpakkingen met 7, 14, 20, 28, 30, 40, 50, 60, 84, 98, 100, 500 (10x50) of 5000 (100x50 ) en in amberkleurige glazen flessen (klasse III) met 100 of 500 tabletten.
Mogelijk worden niet alle verpakkingsgrootten in de handel gebracht.
Bron Bijsluiter: AIFA (Italiaans Geneesmiddelenbureau). Inhoud gepubliceerd in januari 2016.De aanwezige informatie is mogelijk niet up-to-date.
Om toegang te hebben tot de meest actuele versie, is het raadzaam om de website van AIFA (Italian Medicines Agency) te bezoeken. Disclaimer en nuttige informatie.
01.0 NAAM VAN HET GENEESMIDDEL
LEPONEX 100 MG TABLETTEN
02.0 KWALITATIEVE EN KWANTITATIEVE SAMENSTELLING
Elke tablet bevat 100 mg clozapine.
Hulpstoffen: Elke tablet bevat ook 192,0 mg lactosemonohydraat.
Voor de volledige lijst van hulpstoffen, zie rubriek 6.1.
03.0 FARMACEUTISCHE VORM
Tabletten.
Gele, ronde, platte tablet met afgeschuinde randen. Letters "Z / A" gescheiden door een hoekige breuklijn aan de ene kant en lineair schrijven "SANDOZ" aan de andere kant. De tablet kan in gelijke helften worden verdeeld.
04.0 KLINISCHE INFORMATIE
04.1 Therapeutische indicaties
Behandelingsresistente schizofrenie
Behandeling met Leponex is geïndiceerd voor therapieresistente schizofrene patiënten en voor schizofrene patiënten die ernstige neurologische bijwerkingen hebben die niet kunnen worden behandeld met andere antipsychotica, waaronder atypische antipsychotica.
Resistentie tegen behandeling wordt gedefinieerd als het uitblijven van bevredigende klinische verbetering ondanks het gebruik van geschikte doses van ten minste twee verschillende antipsychotica, waaronder één atypische, die gedurende een adequate periode zijn voorgeschreven.
Psychose bij de ziekte van Parkinson
Behandeling met Leponex is ook geïndiceerd bij psychotische stoornissen in het beloop van de ziekte van Parkinson, na het falen van de klassieke therapeutische behandeling.
04.2 Dosering en wijze van toediening
Doseringsinformatie
De dosering moet individueel worden bepaald. Voor elke patiënt moet de laagste effectieve dosis worden gebruikt.
Voor doses die met deze sterkte niet haalbaar zijn, zijn er ook andere sterktes van dit geneesmiddel beschikbaar. Zorgvuldige titratie en dosisfractionering zijn noodzakelijk om het risico op hypotensie, toevallen en sedatie te minimaliseren.
De start van de behandeling met Leponex moet worden beperkt tot patiënten met een aantal witte bloedcellen ≥3500/mm3 (3,5x109/l) en absolute neutrofiele granulocyten ≥ 2000/mm3 (2,0x109/l) van het normale bereik.
De dosis moet worden aangepast bij patiënten die gelijktijdig farmacodynamische en farmacokinetische interacties met Leponex gebruiken, zoals benzodiazepinen of selectieve serotonineheropnameremmers (zie rubriek 4.5).
Wijze van toediening
Leponex wordt oraal toegediend.
Overschakelen van eerdere antipsychotische therapie naar Leponex
Over het algemeen wordt aanbevolen om Leponex niet toe te dienen in combinatie met andere antipsychotica. Als het nodig is om de behandeling met Leponex te starten bij een patiënt die al wordt behandeld met een oraal antipsychoticum, wordt aanbevolen om eerst met deze laatste te stoppen door de dosis geleidelijk te verlagen.
De volgende doseringen worden aanbevolen:
Behandelingsresistente schizofrene patiënten
Startdosis
Op de eerste dag een dosis van 12,5 mg één of twee keer per dag, op de tweede dag 25 mg één of twee keer per dag. Indien goed verdragen, kan de dagelijkse dosis geleidelijk worden verhoogd met 25-50 mg tot een niveau van 300 mg/dag binnen 2-3 weken. Vervolgens kan, indien nodig, de dagelijkse dosis om de 3-4 dagen of bij voorkeur met tussenpozen van een week verder worden verhoogd met 50-100 mg.
Therapeutisch bereik
Bij de meeste patiënten moet het antipsychotische effect worden bereikt met 200-450 mg/dag in verdeelde doses. De totale dagelijkse dosis kan onregelmatig worden verdeeld, waarbij de hogere dosis 's avonds wordt gegeven.
Maximale dosis
Om maximaal therapeutisch voordeel te verkrijgen, kunnen sommige patiënten hogere doses nodig hebben; in dit geval zijn voorzichtige verhogingen (niet meer dan 100 mg) toegestaan tot een maximale dosis van 900 mg / dag. Er moet echter rekening mee worden gehouden dat de kans op bijwerkingen (met name convulsies) toeneemt bij doses boven 450 mg/dag.
Onderhoudsdosis
Na het bereiken van maximaal therapeutisch voordeel, kunnen veel patiënten effectief worden gecontroleerd met lagere doses. Een voorzichtige dosisverlaging tot de laagste effectieve dosis wordt daarom aanbevolen. De behandeling moet ten minste 6 maanden worden voortgezet. Als de dagelijkse dosis 200 mg niet overschrijdt, kan een enkele avondtoediening worden gebruikt.
Stopzetting van de therapie
In het geval van geplande stopzetting van de behandeling met Leponex, wordt aanbevolen om de dosis geleidelijk te verminderen over 1-2 weken.Als het nodig is om de behandeling abrupt te stoppen, moet de patiënt zorgvuldig worden gevolgd vanwege het risico op reacties als gevolg van "stopzetting van de behandeling (zie rubriek 4.4).
Hervatting van de therapie
Als de behandeling langer dan 2 dagen wordt onderbroken, moet de behandeling worden hervat door op de eerste dag 12,5 mg een- of tweemaal daags toe te dienen. Als deze dosis goed wordt verdragen, is het mogelijk om in een kortere tijd dan de eerste behandeling de optimale dosering te bereiken. Bij die patiënten die eerdere episodes van hartstilstand of ademstilstand hebben gehad met de startdosering (zie rubriek 4.4) maar die daarna nog steeds met succes de optimale dosering konden bereiken, moet de hertitratie met uiterste voorzichtigheid worden uitgevoerd.
Psychotische stoornissen bij de ziekte van Parkinson, na het falen van klassieke therapie
Startdosis
De startdosering mag niet hoger zijn dan 12,5 mg / dag, 's avonds toegediend. De dosis kan dan worden verhoogd in stappen van 12,5 mg, met een maximum van 2 stappen per week tot de maximale dosis van 50 mg, die niet kan worden bereikt vóór het einde van de tweede week van de behandeling. Het verdient de voorkeur om de totale dagelijkse dosis als een enkele avonddosis toe te dienen.
Therapeutisch bereik
De gemiddelde effectieve dosis ligt in het algemeen tussen 25 en 37,5 mg/dag. Als de dosis van 50 mg toegediend gedurende ten minste één week geen bevredigend therapeutisch resultaat geeft, kan worden geprobeerd de dosis voorzichtig te verhogen in wekelijkse stappen van 12,5 mg.
Maximale dosis
De dosis van 50 mg/dag mag alleen in uitzonderlijke gevallen worden overschreden, zonder echter ooit de 100 mg/dag te overschrijden.
Dosisverhoging moet worden beperkt of uitgesteld als orthostatische hypotensie, overmatig sedatief effect of mentale verwarring optreedt.Bloeddruk moet worden gecontroleerd tijdens de eerste weken van de behandeling.
Onderhoudsdosis
Nadat volledige remissie van psychotische symptomen is bereikt en gedurende ten minste 2 weken is gehandhaafd, kan de toediening van anti-Parkinsongeneesmiddelen worden verhoogd als de motorische aandoeningen dit vereisen. Als hierdoor de psychotische symptomen terugkeren, kan geprobeerd worden de dosis Leponex verder te verhogen in stappen van 12,5 mg per week tot een maximum van 100 mg/dag, gegeven in één of twee doses per dag (zie hierboven).
Stopzetting van de therapie
Een geleidelijke verlaging van de dosis met 12,5 mg per keer wordt aanbevolen over een periode van ten minste één week (bij voorkeur twee).
De behandeling moet onmiddellijk worden stopgezet in geval van neutropenie of agranulocytose (zie rubriek 4.4). In dit geval is zorgvuldige psychiatrische controle van de patiënt essentieel, vanwege het risico van plotselinge terugkeer van psychotische symptomen.
Speciale populaties
Verminderde leverfunctie
Patiënten met leverinsufficiëntie dienen Leponex met voorzichtigheid te gebruiken en dienen gepaard te gaan met regelmatige controle van de leverfunctiewaarden (zie rubriek 4.4).
Pediatrische populatie
Er zijn geen pediatrische onderzoeken uitgevoerd. De veiligheid en werkzaamheid van Leponex bij kinderen of adolescenten onder de 16 jaar zijn nog niet vastgesteld.Het geneesmiddel mag daarom bij deze patiëntenpopulatie niet worden gebruikt totdat er nieuwe gegevens beschikbaar zijn.
Patiënten van 60 jaar of ouder
Het wordt aanbevolen om de behandeling te starten met de minimaal aanbevolen dosis (12,5 mg eenmaal daags op de eerste dag) en de daaropvolgende verhogingen te beperken tot 25 mg/dag.
04.3 Contra-indicaties
- Overgevoeligheid voor de werkzame stof of voor één van de in rubriek 6.1 vermelde hulpstoffen.
- Patiënten die niet regelmatig hematologisch onderzoek kunnen ondergaan.
- Eerdere toxische of idiosyncratische granulocytopenie/agranulocytose (behalve granulocytopenie/agranulocytose van eerdere chemotherapie).
- Eerdere agranulocytose geïnduceerd door behandeling met Leponex.
- Verandering van de beenmergfunctie.
- Ongecontroleerde epilepsie.
- Alcoholische psychose en andere toxische psychosen, drugsintoxicatie, comateuze aandoeningen.
- Instorting van de bloedsomloop en/of depressie van het CZS door welke oorzaak dan ook.
- Ernstige nier- of hartziekte (bijv. myocarditis).
- Aanhoudende leverziekte geassocieerd met misselijkheid, anorexia of geelzucht; progressieve leverziekte; Leverfalen.
- Paralytische ileus.
Leponex mag niet gelijktijdig worden toegediend met andere stoffen waarvan bekend is dat ze agranulocytose kunnen veroorzaken; gelijktijdig gebruik van depot-antipsychotica moet worden vermeden.
04.4 Bijzondere waarschuwingen en passende voorzorgen bij gebruik
Leponex kan agranulocytose veroorzaken. Daarom is het alleen geïndiceerd voor patiënten: die lijden aan schizofrenie die niet reageren op antipsychotica of deze niet verdragen, of die psychotische stoornissen hebben in het beloop van de ziekte van Parkinson, na het falen van andere therapeutische strategieën (zie rubriek 4.1) met een aanvankelijk normaal leukocytenbeeld ( aantal witte bloedcellen ≥ 3500 / mm3 (3,5x109 / l), en absolute waarde van neutrofiele granulocyten ≥ 2000 / mm3 (2,0x109 / l)), en waarbij het aantal leukocyten en neutrofiele granulocyten regelmatig kan worden uitgevoerd zoals aangegeven in hierna up: wekelijks gedurende de eerste 18 weken van de behandeling, en daarna minstens elke 4 weken gedurende de behandeling. De controle moet gedurende de hele behandeling worden voortgezet en gedurende 4 weken na het definitief stopzetten van de behandeling met Leponex (zie rubriek 4.4).
De arts die het medicijn voorschrijft, moet zich volledig houden aan de voorgeschreven voorzorgsmaatregelen. Bij elk bezoek moet de patiënt die met Leponex wordt behandeld eraan worden herinnerd om onmiddellijk contact op te nemen met de behandelend arts als zich een infectie ontwikkelt. Bijzondere aandacht moet worden besteed aan griepachtige symptomen, zoals koorts of keelpijn, evenals andere symptomen van infectie, aangezien deze kunnen wijzen op neutropenie (zie rubriek 4.4).
Leponex dient te worden toegediend onder strikt medisch toezicht volgens de officiële aanbevelingen (zie rubriek 4.4).
Myocarditis
Clozapine wordt in verband gebracht met een verhoogd risico op het ontwikkelen van myocarditis, die in zeldzame gevallen fataal was. Het risico op het optreden van myocarditis is groter in de eerste 2 maanden van de behandeling. Daarnaast zijn zeldzame fatale gevallen van cardiomyopathie gemeld (zie rubriek 4.4).
Het vermoeden van myocarditis of cardiomyopathie moet worden overwogen bij patiënten die zich in rust presenteren met aanhoudende tachycardie, met name in de eerste 2 maanden van de behandeling, en/of hartkloppingen, aritmieën, pijn op de borst en andere tekenen en symptomen van hartfalen (bijv. vermoeidheid, dyspneu, tachypneu), of symptomen die lijken op die van een myocardinfarct (zie rubriek 4.4).
Als myocarditis of cardiomyopathie wordt vermoed, moet de behandeling met Leponex onmiddellijk worden stopgezet en moet de patiënt onmiddellijk worden doorverwezen naar een cardioloog (zie rubriek 4.4).
Patiënten die zich presenteren met clozapine-geïnduceerde myocarditis of cardiomyopathie mogen niet opnieuw worden blootgesteld aan clozapinebehandeling (zie rubrieken 4.3 en 4.4). opnieuw blootgesteld aan behandeling met clozapine (zie rubrieken 4.3 en 4.4).
Agranulocytose
Leponex kan agranulocytose veroorzaken. De incidentie van agranulocytose en het sterftecijfer onder patiënten die agranulocytose ontwikkelen, namen aanzienlijk af na de introductie van het aantal witte bloedcellen (WBC) en neutrofiele granulocyten (ANC) monitoring. De onderstaande voorzorgsmaatregelen zijn daarom verplicht en moeten worden uitgevoerd volgens officiële aanbevelingen.
Vanwege de risico's die aan de behandeling met Leponex zijn verbonden, dient het gebruik te worden beperkt tot patiënten bij wie therapie is geïndiceerd zoals beschreven in rubriek 4.1 en: tot patiënten met een normale leukocytenstatus (aantal witte bloedcellen ≥ 3500/mm3 (3,5x109/l) en absoluut waarde van neutrofiele granulocyten ≥ 2000 / mm3 (2,0x109 / l), en aan patiënten bij wie het aantal leukocyten en neutrofiele granulocyten regelmatig wekelijks kan worden uitgevoerd tijdens de eerste 18 weken van de behandeling en met tussenpozen van ten minste 4 weken in de volgende periode De controle moet gedurende de hele behandeling en gedurende 4 weken na het stoppen van de toediening van Leponex worden voortgezet.
Patiënten dienen een hematologisch onderzoek te ondergaan (zie "agranulocytose") en een medisch onderzoek met een medische voorgeschiedenis voordat de behandeling met Leponex wordt gestart.Patiënten die eerder hartaandoeningen hebben gehad of die tijdens het bezoek hartafwijkingen hebben, moeten worden doorverwezen naar een specialist voor verder onderzoek, waaronder het maken van een elektrocardiogram (ECG).Deze patiënten mogen alleen worden behandeld als de verwachte voordelen opwegen tegen de risico's (zie rubriek 4.3) De arts die de patiënt behandelt, moet overwegen een ECG uit te voeren voordat de behandeling wordt gestart.
De arts die het medicijn voorschrijft, moet zich volledig houden aan de voorgeschreven voorzorgsmaatregelen.
Vóór de start van de behandeling moet de arts, voor zover hij weet, zich ervan vergewissen dat de patiënt eerder geen hematologische bijwerkingen op clozapine heeft ontwikkeld die stopzetting van de behandeling zouden vereisen. Voorschriften mogen geen perioden omvatten die langer zijn dan het interval tussen twee tellingen van witte bloedcellen.
In geval van een witte bloedceltelling lager dan 3000/mm3 (3,0x109/l) of absolute waarde van neutrofiele granulocyten lager dan 1500/mm3 (1,5x109/l) die op enig moment tijdens de behandeling met Leponex wordt gevonden, is onmiddellijke behandeling verplicht. Patiënten bij wie de behandeling met Leponex is onderbroken vanwege een afname van het aantal witte bloedcellen of neutrofiele granulocyten, mogen niet opnieuw worden behandeld.
Bij elk bezoek moet de patiënt die wordt behandeld met Leponex eraan worden herinnerd om onmiddellijk contact op te nemen met de behandelend arts als zich een infectie ontwikkelt. Bijzondere aandacht moet worden besteed aan griepachtige symptomen, zoals koorts of keelpijn, evenals andere symptomen van infectie, aangezien deze kunnen wijzen op neutropenie. Patiënten en hun "verzorgers" (degenen die routinematig voor de patiënt zorgen) moeten zich ervan bewust zijn dat, als een van deze symptomen zich ontwikkelt, onmiddellijk een telling van de witte bloedcellen moet worden uitgevoerd. Artsen wordt geadviseerd om de resultaten van de bloedonderzoeken die door hun patiënten zijn uitgevoerd bij te houden en de nodige maatregelen te nemen om te voorkomen dat deze patiënten in de toekomst per ongeluk opnieuw worden blootgesteld aan het geneesmiddel.
Patiënten met een voorgeschiedenis van beenmergdisfunctie kunnen alleen worden behandeld als het voordeel opweegt tegen het risico. Voordat ze met de behandeling met Leponex beginnen, moeten ze een grondig onderzoek ondergaan door een hematoloog.
Bijzondere aandacht moet worden besteed aan patiënten met een laag aantal witte bloedcellen als gevolg van goedaardige etnische neutropenie, die alleen met Leponex kunnen worden behandeld met toestemming van de hematoloog.
Controle van het aantal witte bloedcellen (WBC) en neutrofiele granulocyten (ANC)
De WBC-telling en WBC-telling dienen binnen 10 dagen voorafgaand aan de start van de behandeling met Leponex te worden uitgevoerd om ervoor te zorgen dat alleen patiënten met een normale WBC- en neutrofiele granulocytentelling (WBC-telling 3500/mm3 (3,5x109/L) en neutrofiele granulocyten 2000/mm3 (2,0 x109 / l)) Leponex ontvangen. Na het starten van de behandeling met Leponex moeten de eerste 18 weken regelmatig witte bloedcellen en neutrofiele granulocyten worden geteld en gecontroleerd, en daarna met tussenpozen van ten minste 4 weken.
De controle moet worden voortgezet voor de duur van de behandeling met Leponex en gedurende 4 weken na stopzetting van de behandeling of tot volledig hematologisch herstel (zie onder "Laag aantal witte bloedcellen en neutrofiele granulocyten"). Bij elk bezoek moet de patiënt eraan worden herinnerd aan de patiënt die de behandeling ondergaat met Leponex om onmiddellijk contact op te nemen met de behandelend arts als zich een infectie ontwikkelt, koorts, keelpijn of andere griepachtige symptomen Als een van deze tekenen of symptomen zich ontwikkelt, moet een aantal witte bloedcellen en een test met de formule van de witte bloedcellen worden uitgevoerd direct.
Laag aantal witte bloedcellen en neutrofiele granulocyten
Als tijdens de behandeling met Leponex het aantal leukocyten daalt tot waarden tussen 3500/mm3 (3,5x109/l) en 3000/mm3 (3,0x109/l) of de absolute waarde van neutrofiele granulocyten tussen 2000/mm3 (2,0x109 / l) en 1500 / mm3 (1,5x109 / l), moeten hematologische controles minstens twee keer per week worden uitgevoerd totdat het aantal leukocyten en de absolute waarde van neutrofiele granulocyten stabiliseren tussen respectievelijk 3000-3500 / mm3 (3,0-3,5x109 / l ) en 1500-2000 / mm3 (1,5-2,0x109 / l) of bereiken geen hogere waarden.
In het geval van een witte bloedceltelling lager dan 3000/mm3 (3,0x109/l) of absolute waarde van neutrofiele granulocyten lager dan 1500/mm3 (1,5x109/l), moet de behandeling met Leponex onmiddellijk worden stopgezet. WBC-tellingen en WBC-tests moeten daarom dagelijks worden uitgevoerd en het begin van griepachtige symptomen of andere symptomen die op infectie kunnen wijzen, moet zorgvuldig worden gecontroleerd. Het wordt aanbevolen hematologische bevindingen te bevestigen door twee opeenvolgende tellingen in het bloed. ; behandeling met Leponex moet in ieder geval worden gestopt na de eerste controle.
Na stopzetting van de behandeling met Leponex is hematologische evaluatie vereist tot volledig hematologisch herstel.
tafel 1
Indien na stopzetting van de behandeling met Leponex het aantal leukocyten daalt tot onder 2000/mm3 (2,0x109/l) of de absolute waarde van neutrofiele granulocyten onder 1000/mm3 (1,0x109/l), is het noodzakelijk de patiënt onmiddellijk door te verwijzen naar een hematoloog specialist.
Stopzetting van de therapie om hematologische redenen
Patiënten bij wie de behandeling met Leponex is stopgezet vanwege een afname van het aantal witte bloedcellen of neutrofiele granulocyten, mogen Leponex niet langer gebruiken (zie hierboven).
Het wordt aanbevolen dat artsen alle bloedtestresultaten van hun patiënten bewaren en de nodige maatregelen nemen zodat de patiënt in de toekomst niet per ongeluk opnieuw wordt blootgesteld aan een behandeling met clozapine.
Stopzetting van de therapie om andere redenen
Bij patiënten die langer dan 18 weken met Leponex worden behandeld en bij wie de therapie langer dan 3 dagen maar minder dan 4 weken is onderbroken, wordt aanbevolen het aantal leukocyten en neutrofiele granulocyten wekelijks te controleren gedurende nog eens 6 weken. Als er geen hematologische afwijkingen worden gevonden, kunnen de controles opnieuw worden uitgevoerd met tussenpozen van maximaal 4 weken. Als de behandeling gedurende 4 weken of langer is onderbroken, is wekelijkse controle vereist voor de volgende 18 weken van de therapie, evenals een nieuwe dosistitratie (zie rubriek 4.2).
Andere voorzorgsmaatregelen
Dit geneesmiddel bevat lactosemonohydraat.
Patiënten met zeldzame erfelijke aandoeningen als galactose-intolerantie, lactasedeficiëntie of glucose/galactose malabsorptie dienen dit geneesmiddel niet te gebruiken.
eosinofilie
In het geval van eosinofilie wordt aanbevolen om de behandeling met Leponex te stoppen als het aantal eosinofielen hoger is dan 3000/mm3 (3,0x109/l) en de therapie pas te hervatten nadat het aantal eosinofielen is gedaald tot onder 1000./mm3 (1,0x109/l) .
Trombocytopenie
In het geval van trombocytopenie wordt aanbevolen om de behandeling met Leponex stop te zetten als het aantal bloedplaatjes onder de 50.000/mm3 (50x109/l) daalt.
Cardiovasculaire aandoeningen
Orthostatische hypotensie, met of zonder syncope, kan optreden tijdens de behandeling met Leponex. In zeldzame gevallen kan een ernstige collaps optreden met of zonder hart- en/of ademstilstand. Deze voorvallen treden meestal voornamelijk op bij gelijktijdig gebruik van een benzodiazepine of een ander psychotrope stof (zie rubriek 4.5) en tijdens de beginfase van de behandeling in combinatie met een te snelle dosisverhoging; zeer zelden kunnen deze voorvallen ook optreden na de eerste dosis Daarom hebben patiënten die beginnen met de behandeling met Leponex nauw medisch toezicht nodig Bij patiënten met de ziekte van Parkinson is controle van de bloeddruk in liggende en staande houding vereist tijdens de eerste weken van de behandeling.
Analyse van de beschikbare veiligheidsgegevens suggereert dat het gebruik van Leponex gepaard gaat met een verhoogd risico op myocarditis, met name (maar niet beperkt tot) tijdens de eerste twee maanden van de behandeling, in sommige gevallen met fatale afloop. Gevallen van pericarditis/pericardiale effusie en cardiomyopathie, waarvan sommige met fatale afloop, zijn ook gemeld in verband met het gebruik van Leponex.Vermoeden van myocarditis of cardiomyopathie moet worden overwogen bij patiënten met aanhoudende tachycardie in rust, vooral in de eerste twee maanden van de behandeling. behandeling, en/of hartkloppingen, aritmieën, pijn op de borst en andere tekenen en symptomen van hartfalen (bijv. onverklaarbaar gevoel van vermoeidheid, dyspneu, tachypneu), of symptomen die lijken op die van een myocardinfarct Andere symptomen die griepachtige symptomen kunnen zijn Als myocarditis of cardiomyopathie wordt vermoed, moet de behandeling met Leponex onmiddellijk worden stopgezet en moet de patiënt onmiddellijk worden doorverwezen naar een cardioloog.
Patiënten met door clozapine geïnduceerde myocarditis of cardiomyopathie mogen geen Leponex meer krijgen.
Myocardinfarct
Er zijn sinds het op de markt brengen ook enkele meldingen geweest van een myocardinfarct, in sommige gevallen met fatale afloop. Beoordeling van causaliteit was in de meeste gevallen moeilijk vanwege een reeds bestaande ernstige hartziekte en waarschijnlijke alternatieve oorzaken.
Verlenging van het QT-interval
Net als bij andere antipsychotica wordt speciale zorg geadviseerd bij patiënten met een bekende cardiovasculaire aandoening of een familiegeschiedenis van QT-verlenging.
Net als bij andere antipsychotica moet extra voorzichtigheid worden betracht bij het voorschrijven van clozapine met geneesmiddelen waarvan bekend is dat ze het QTc-interval verlengen.
Cerebrovasculaire bijwerkingen
In gerandomiseerde, placebogecontroleerde klinische onderzoeken die werden uitgevoerd met enkele atypische antipsychotica bij patiënten met dementie, werd een ongeveer drievoudig verhoogd risico op cerebrovasculaire bijwerkingen waargenomen. Het mechanisme achter dit verhoogde risico is niet bekend. Het kan niet worden uitgesloten dat het risico ook toeneemt bij andere antipsychotica of andere patiëntenpopulaties. Clozapine moet met voorzichtigheid worden gebruikt bij patiënten met risicofactoren voor een beroerte.
Risico op trombo-embolie
Aangezien Leponex in verband kan worden gebracht met trombo-embolie, moet immobilisatie van patiënten worden vermeden. Er zijn gevallen van veneuze trombo-embolie (VTE) gemeld in verband met antipsychotica. Aangezien patiënten die met antipsychotica worden behandeld vaak risicofactoren voor VTE hebben gekregen, moeten ze alle mogelijke risico's identificeren. factoren voor VTE vóór en tijdens de behandeling met Leponex en neem preventieve maatregelen.
epileptische aanvallen
Patiënten met een voorgeschiedenis van epilepsie moeten tijdens de behandeling met Leponex nauwlettend worden gecontroleerd, aangezien dosisgerelateerde aanvallen zijn gedetecteerd.In dit geval moet de dosis worden verlaagd (zie rubriek 4.2) en, indien nodig, moet de behandeling met een anticonvulsivum worden stopgezet. begonnen.
Anticholinerge effecten
Leponex heeft een anticholinergische activiteit, die het optreden van bijwerkingen kan veroorzaken die het hele organisme aantasten. In aanwezigheid van prostaathypertrofie en geslotenhoekglaucoom is zorgvuldige controle noodzakelijk. Waarschijnlijk vanwege zijn anticholinerge eigenschappen is Leponex in verband gebracht met het optreden van veranderingen in de darmperistaltiek van verschillende intensiteit, variërend van constipatie tot darmobstructie, fecale impactie en paralytische ileus (zie rubriek 4.8). In zeldzame gevallen waren deze episodes fataal. Bijzondere aandacht moet worden besteed aan die patiënten die gelijktijdige behandelingen krijgen waarvan bekend is dat ze constipatie veroorzaken (vooral geneesmiddelen met anticholinerge eigenschappen, zoals sommige antipsychotica, antidepressiva en antiparkinsongeneesmiddelen), evenals die patiënten die in het in het verleden een operatie aan de onderbuik hebben ondergaan, omdat in dergelijke gevallen een verergering van de situatie kan optreden.Het is belangrijk dat constipatie correct wordt gediagnosticeerd en adequaat wordt behandeld.
Koorts
Tijdens de behandeling met Leponex kunnen tijdelijke temperatuurstijgingen van meer dan 38 ° C optreden, met een piek in incidentie binnen de eerste 3 weken van de behandeling. Deze koorts is meestal goedaardig. Soms kan het gepaard gaan met een toename of afname van het aantal witte bloedcellen. Patiënten met koorts moeten zorgvuldig worden onderzocht op de mogelijkheid van een gelijktijdige infectie of het ontwikkelen van agranulocytose.In de aanwezigheid van hoge koorts moet de mogelijkheid van het maligne neurolepticasyndroom (MNS) worden overwogen. Als de diagnose MNS wordt bevestigd, moet de behandeling met Leponex onmiddellijk worden stopgezet en moet een passende medische behandeling worden gestart.
Metabole veranderingen
Atypische antipsychotica, waaronder Leponex, zijn in verband gebracht met metabole veranderingen die het cardiovasculaire/cerebrovasculaire risico kunnen verhogen. Deze metabole veranderingen kunnen hyperglykemie, dyslipidemie en gewichtstoename omvatten. Aangezien atypische antipsychotica metabolische veranderingen kunnen veroorzaken, heeft elk medicijn in de klasse zijn eigen specifieke profiel.
hyperglykemie
Zelden zijn verminderde glucosetolerantie en/of ontwikkeling of verergering van diabetes mellitus gemeld tijdens behandeling met clozapine. Het mechanisme om deze mogelijke correlatie te verklaren is nog niet geïdentificeerd.Zeer zelden is ernstige hyperglykemie met ketoacidose of hyperosmolair coma, in sommige gevallen met fatale afloop, gemeld bij patiënten zonder eerdere episode van hyperglykemie. Wanneer gegevens beschikbaar waren voor opvolgenwerd waargenomen dat stopzetting van de behandeling met clozapine in het algemeen de stoornissen in verband met glucosetolerantie oploste en dat hervatting van de behandeling met clozapine ertoe leidde dat het probleem terugkeerde.Patiënten met een bepaalde diagnose diabetes mellitus die worden gestart met een behandeling met atypische antipsychotica, moeten regelmatig worden gecontroleerd op verslechtering van de glucoseregulatie Patiënten met risicofactoren voor diabetes mellitus (bijv. obesitas, familiegeschiedenis van diabetes) die op het punt staan een behandeling met atypische antipsychotica te starten, moeten aan het begin van de behandeling en regelmatig tijdens de behandeling de bloedglucosespiegels in nuchtere toestand testen. Patiënten die symptomen van hyperglykemie vertonen tijdens behandeling met atypische antipsychotica, moeten een nuchtere bloedglucosetest ondergaan. In sommige gevallen verdween de hyperglykemie wanneer de behandeling met atypische antipsychotica werd stopgezet; bij sommige patiënten was het echter noodzakelijk om de behandeling met antidiabetica voort te zetten ondanks stopzetting van het verdachte geneesmiddel. Bij patiënten bij wie actieve behandeling van hyperglykemie geen positieve resultaten heeft opgeleverd, dient stopzetting van de behandeling met clozapine te worden overwogen.
dyslipidemie
Bij patiënten die werden behandeld met atypische antipsychotica, waaronder Leponex, zijn ongewenste veranderingen in de lipidenspiegels waargenomen. Klinische controle wordt aanbevolen bij patiënten die clozapine krijgen, waarbij bij aanvang en regelmatig in de follow-up lipidenmetingen dienen te worden uitgevoerd.
Gewichtstoename
Gewichtstoename is waargenomen bij patiënten die werden behandeld met atypische antipsychotica, waaronder Leponex. Klinische gewichtscontrole wordt aanbevolen.
Rebound-effecten na stopzetting van de therapie
Acute reacties zijn gemeld na abrupt staken van de toediening van clozapine: daarom wordt een geleidelijke stopzetting van de behandeling aanbevolen. Als het nodig is om de behandeling abrupt te staken (bijv. in aanwezigheid van leukopenie), moet de patiënt zorgvuldig worden gecontroleerd vanwege het risico op herhaling van psychotische symptomen en symptomen die verband houden met de cholinerge rebound-effecten, zoals intens zweten, hoofdpijn, misselijkheid, braken en diarree.
Speciale populaties
Verminderde leverfunctie
Bij patiënten met een reeds bestaande stabiele leverziekte kan Leponex worden toegediend, maar regelmatige controle van de leverfunctie is vereist. Bij patiënten die tijdens de behandeling met Leponex symptomen van mogelijke leverdisfunctie ervaren, zoals misselijkheid, braken en/of anorexia, moeten leverfunctietests worden uitgevoerd. Als de stijging van de waarden klinisch significant is (meer dan driemaal het normale bereik) of als er symptomen van geelzucht optreden, moet de behandeling met Leponex worden gestaakt. De behandeling kan alleen worden hervat (zie "Hervatting van de therapie" in rubriek 4.2. ) wanneer de leverfunctieparameters weer normaal zijn In deze gevallen moet de leverfunctie zeer nauwlettend worden gecontroleerd na hervatting van de behandeling met Leponex.
Patiënten van 60 jaar of ouder
Bij patiënten van 60 jaar en ouder wordt aanbevolen de behandeling te starten met de laagst aanbevolen dosis (zie rubriek 4.2).
Orthostatische hypotensie kan optreden tijdens de behandeling met Leponex; tachycardie, zelfs langdurig, is ook gemeld. Patiënten van 60 jaar of ouder, vooral diegenen met een verminderde cardiovasculaire functie, kunnen gevoeliger zijn voor deze effecten.
Patiënten van 60 jaar en ouder kunnen ook bijzonder gevoelig zijn voor de anticholinerge effecten van Leponex, zoals urineretentie en constipatie.
Verhoogde mortaliteit bij ouderen met dementie
Gegevens uit twee grote observationele onderzoeken toonden aan dat oudere mensen met dementie die worden behandeld met antipsychotica een klein verhoogd risico op overlijden hebben in vergelijking met degenen die niet worden behandeld. De beschikbare gegevens zijn onvoldoende om een nauwkeurige risicoschatting te geven en de oorzaak van dit verhoogde risico is niet bekend.
Leponex is niet goedgekeurd voor de behandeling van aan dementie gerelateerde gedragsstoornissen.
04.5 Interacties met andere geneesmiddelen en andere vormen van interactie
Contra-indicaties voor gelijktijdig gebruik van Leponex met andere geneesmiddelen
Stoffen waarvan bekend is dat ze de beenmergfunctie kunnen verminderen, mogen niet gelijktijdig met Leponex worden gebruikt (zie rubriek 4.3).
Leponex mag niet gelijktijdig worden toegediend met langwerkende depot-antipsychotica (die een mogelijk myelosuppressief effect hebben), omdat ze zo nodig niet snel uit het lichaam kunnen worden verwijderd, bijvoorbeeld in geval van neutropenie (zie rubriek 4.3).
Het wordt aanbevolen om geen alcohol gelijktijdig met Leponex te gebruiken, omdat dit het kalmerende effect kan versterken.
Voorzorgsmaatregelen (inclusief dosisaanpassingen)
Leponex kan de centrale effecten van geneesmiddelen die het centraal zenuwstelsel onderdrukken, zoals verdovende middelen, antihistaminica en benzodiazepinen, versterken. Bijzondere voorzichtigheid is geboden bij het starten van de behandeling met Leponex bij patiënten die al worden behandeld met benzodiazepinen of andere psychotrope stoffen, aangezien zij een verhoogd risico kunnen hebben op collaps van de bloedsomloop, die in zeldzame gevallen ernstig kan zijn en kan leiden tot hartstilstand en/of ademhalingsproblemen. . Het is onduidelijk of circulatoire of respiratoire collaps kan worden voorkomen met dosisaanpassing.
Vanwege de mogelijkheid van additieve effecten is voorzichtigheid geboden bij gelijktijdige toediening van stoffen met anticholinerge, hypotensieve of ademdepressieve effecten.
Vanwege zijn anti-alfa-adrenerge eigenschappen kan Leponex het bloeddrukverhogende effect van noradrenaline of andere middelen met overwegend alfa-adrenerge activiteit verminderen en het drukeffect van epinefrine omkeren (paradoxaal effect).
Gelijktijdige toediening van stoffen die de activiteit van sommige cytochroom P450 iso-enzymen remmen, kan de clozapinespiegels verhogen; de doses clozapine moeten mogelijk worden verlaagd om ongewenste effecten te voorkomen. Dit is belangrijker voor CYP 1A2-remmers zoals cafeïne (zie hieronder) en de selectieve serotonineheropnameremmer, fluvoxamine. Andere serotonineheropnameremmers, zoals fluoxetine, paroxetine en in mindere mate sertraline, remmen CYP 2D6 en bijgevolg zijn belangrijke farmacokinetische interacties met clozapine minder waarschijnlijk. Evenzo zijn farmacokinetische interacties met CYP 3A4-remmers, zoals azol-antischimmelmiddelen, cimetidine, erytromycine en proteaseremmers, minder waarschijnlijk, hoewel er enkele meldingen zijn ontvangen. er een verandering is in de inname van deze stof is het noodzakelijk om de dosis clozapine te wijzigen. Als nicotine plotseling wordt gestopt, kunnen de plasmaconcentraties van clozapine stijgen, wat leidt tot een verhoogd risico op bijwerkingen.
Er zijn meldingen geweest van interacties tussen citalopram en clozapine, wat kan leiden tot een verhoogd risico op bijwerkingen geassocieerd met clozapine. De aard van deze interactie is niet volledig begrepen.
Gelijktijdige toediening van stoffen die cytochroom P450-enzymen induceren, kan leiden tot verlaagde plasmaspiegels van clozapine, resulterend in verminderde werkzaamheid Stoffen die cytochroom P450-enzymactiviteit induceren en waarvoor interacties met clozapine zijn gemeld, zijn bijvoorbeeld carbamazepine (niet te gebruiken gelijktijdig met clozapine, vanwege het mogelijke myelosuppressieve effect), fenytoïne en rifampicine. Bekende inductoren van CYP 1A2, zoals omeprazol, kunnen leiden tot verlaagde clozapinespiegels.Bij gebruik in combinatie met dergelijke stoffen dient rekening te worden gehouden met de mogelijk verminderde werkzaamheid van clozapine.
Andere interacties
Gelijktijdige toediening van lithium of andere CZS-actieve stoffen kan het risico op het ontwikkelen van maligne neurolepticasyndroom (MNS) verhogen.
Er zijn zeldzame maar ernstige meldingen geweest van toevallen, waaronder bij niet-epileptische patiënten, en geïsoleerde gevallen van delier, bij patiënten die gelijktijdig met Leponex en valproïnezuur werden behandeld. Deze effecten zijn waarschijnlijk te wijten aan farmacodynamische interacties, waarvan het mechanisme nog niet is vastgesteld.
Bijzondere aandacht moet ook worden besteed aan patiënten die gelijktijdig worden behandeld met andere stoffen die cytochroom P450-iso-enzymen kunnen remmen of induceren. Met betrekking tot tricyclische antidepressiva, fenothiazinen en type 1C anti-aritmica waarvan bekend is dat ze binden aan cytochroom P450 2D6, zijn tot op heden geen klinisch significante interacties waargenomen.
Net als bij andere antipsychotica is voorzichtigheid geboden wanneer clozapine wordt voorgeschreven met geneesmiddelen waarvan bekend is dat ze het QTc-interval verlengen of een verstoring van de elektrolytenbalans veroorzaken.
Een lijst van de belangrijkste interacties tussen Leponex en andere geneesmiddelen is weergegeven in Tabel 2. De lijst is niet uitputtend.
Tabel 2: Meest voorkomende interacties tussen Leponex en andere geneesmiddelen
04.6 Zwangerschap en borstvoeding
Zwangerschap
Er zijn slechts beperkte klinische gegevens over zwangere vrouwen die zijn blootgesteld aan behandeling met clozapine. Dierstudies wijzen niet op directe of indirecte schadelijke effecten met betrekking tot het verloop van de zwangerschap, embryonale/foetale ontwikkeling, bevalling of postnatale ontwikkeling (zie rubriek 5.3). Voorzichtigheid is geboden bij toediening van het geneesmiddel tijdens de zwangerschap.
Zuigelingen die tijdens het derde trimester van de zwangerschap aan antipsychotica (inclusief Leponex) zijn blootgesteld, lopen risico op bijwerkingen, waaronder extrapiramidale of ontwenningsverschijnselen, die na de geboorte in ernst en duur kunnen variëren. Er zijn meldingen geweest van agitatie, hypertonie, hypotonie, tremor, slaperigheid, ademnood en stoornissen in de voedselopname.Daarom moeten zuigelingen zorgvuldig worden gecontroleerd.
Voedertijd
Dierstudies geven aan dat clozapine wordt uitgescheiden in de moedermelk en een effect heeft op zuigelingen; moeders die met Leponex worden behandeld, mogen daarom geen borstvoeding geven.
Vrouwen in de vruchtbare leeftijd
Overstappen van andere antipsychotica op Leponex kan resulteren in het hervatten van een normale menstruatiecyclus. Het gebruik van adequate anticonceptiemaatregelen wordt daarom aanbevolen voor alle vrouwen in de vruchtbare leeftijd.
04.7 Beïnvloeding van de rijvaardigheid en het vermogen om machines te bedienen
Gezien het vermogen van Leponex om sedatie te veroorzaken en de aanvalsdrempel te verlagen, wordt aanbevolen om activiteiten zoals autorijden of het bedienen van machines te vermijden, vooral tijdens de eerste weken van de behandeling.
04.8 Bijwerkingen
Samenvatting van het veiligheidsprofiel
Het bijwerkingenprofiel van clozapine kan grotendeels worden afgeleid uit de farmacologische eigenschappen. Een belangrijke uitzondering is de neiging om agranulocytose te veroorzaken (zie rubriek 4.4), waardoor het gebruik van het geneesmiddel beperkt blijft tot therapieresistente schizofrenie en psychose bij de ziekte van Parkinson, na het falen van de klassieke therapeutische behandeling. Hoewel hematologische monitoring essentieel is in de zorg voor patiënten die met clozapine worden behandeld, zal de arts op de hoogte moeten zijn van andere zeldzame maar ernstige bijwerkingen die alleen in een vroeg stadium kunnen worden gediagnosticeerd door "zorgvuldige observatie en geschiedenis van de patiënt om te pathologische toestanden en fatale gevolgen te voorkomen.
De ernstigste bijwerkingen die bij clozapine zijn gemeld, zijn agranulocytose, toevallen, cardiovasculaire effecten en koorts (zie rubriek 4.4). De meest voorkomende bijwerkingen zijn slaperigheid/sedatie, duizeligheid, tachycardie, constipatie en speekselvloed.
Resultaten van klinische onderzoeken tonen aan dat een variabel deel van de met clozapine behandelde patiënten (7,1 tot 15,6%) de behandeling stopzette vanwege een bijwerking, waaronder alleen diegene die redelijkerwijs aan clozapine kunnen worden toegeschreven. De meest voorkomende voorvallen die verantwoordelijk werden geacht voor het staken van de behandeling waren leukopenie, slaperigheid, duizeligheid (exclusief vertigo) en psychotische stoornissen.
Aandoeningen van het bloed en het lymfestelsel:
Het optreden van granulocytopenie en agranulocytose is een risico dat verband houdt met de behandeling met Leponex. Hoewel deze reacties over het algemeen reversibel zijn na stopzetting van het geneesmiddel, kan agranulocytose in sommige gevallen leiden tot sepsis en fataal zijn Aangezien onmiddellijke stopzetting van de behandeling vereist is om de ontwikkeling van een fatale agranulocytosecontrole van het aantal witte bloedcellen te voorkomen (zie rubriek 4.4). Tabel 3 toont de geschatte incidentie van agranulocytose voor elke behandelingsperiode met Leponex.
Tabel 3: Geschatte incidentie van agranulocytose 1
1 Gegevens van de Clozaril Patient Monitoring Service, VK, registers van 1989 tot 2001.
2 Persoon-tijdwaarde is de som van de individuele tijdseenheden waarin patiënten in het register werden blootgesteld aan Leponex voordat ze agranulocytose ontwikkelden. Er kunnen bijvoorbeeld 100.000 persoonsweken worden gezien bij 1000 patiënten in het register gedurende 100 weken (100 * 1000 = 100.000), of bij 200 patiënten in het register gedurende 500 weken (200 * 500 = 100.000) voordat ze agranulocytose ontwikkelen.
De cumulatieve incidentie van agranulocytose verkregen uit de ervaring die is gerapporteerd in de dossiers van de Clozaril Patient Monitoring Service, Verenigd Koninkrijk (0-11,6 jaar in de periode van 1989 tot 2001) is gelijk aan 0,78%. De meeste gevallen (ongeveer 70%) treden op binnen de eerste 18 weken van de behandeling.
Stofwisselings- en voedingsstoornissen:
Zelden zijn verminderde glucosetolerantie en/of ontwikkeling of verergering van diabetes mellitus gemeld tijdens behandeling met clozapine. Gevallen van ernstige hyperglykemie, soms leidend tot hyperosmolaire ketoacidose/coma, zijn zeer zelden waargenomen bij patiënten zonder voorgeschiedenis van hyperglykemie die werden behandeld met Leponex. Na stopzetting van de therapie normaliseerden de glucosespiegels bij bijna alle patiënten, en in sommige gevallen keerde de hyperglykemie terug wanneer de behandeling werd hervat Hoewel de meeste patiënten niet-insuline risicofactoren hadden voor diabetes mellitus - afhankelijk werd hyperglykemie ook waargenomen bij proefpersonen zonder bekende risicofactoren (zie rubriek 4.4).
Zenuwstelselaandoeningen:
De meest waargenomen bijwerkingen zijn slaperigheid/sedatie en duizeligheid.
Leponex kan elektro-encefalografische veranderingen veroorzaken, waaronder het verschijnen van tipgolfcomplexen; het verlaagt de drempel voor aanvallen op een dosisafhankelijke manier en kan myoclonische spasmen of gegeneraliseerde aanvallen veroorzaken. Deze symptomen treden meestal op wanneer de dosis snel wordt verhoogd en bij patiënten met reeds bestaande epilepsie. In dit geval moet de dosis worden verlaagd en, indien nodig, een anticonvulsieve behandeling worden gestart. Het gebruik van carbamazepine moet worden vermeden vanwege het mogelijke myelosuppressieve effect, terwijl bij andere anticonvulsiva rekening moet worden gehouden met de mogelijkheid van een farmacokinetische interactie. In zeldzame gevallen kan delirium optreden bij patiënten die met Leponex worden behandeld.
Gevallen van tardieve dyskinesie zijn zeer zelden gemeld bij patiënten die Leponex kregen en andere antipsychotica. Bij patiënten die tardieve dyskinesie hadden ervaren met andere antipsychotica, werd verbetering gezien met Leponex.
Hartaandoeningen:
Tachycardie en orthostatische hypotensie, met of zonder syncope, kunnen optreden, vooral tijdens de eerste paar weken van de behandeling. De prevalentie en ernst van hypotensie hangen af van de snelheid en omvang van de dosisverhoging Een collaps van de bloedsomloop is gemeld na ernstige hypotensie, in het bijzonder geassocieerd met agressieve titratie, met mogelijk ernstige gevolgen van hart- of longstilstand.
ECG-veranderingen die vergelijkbaar zijn met die gemeld bij andere antipsychotica (inclusief S-T-segmentdepressie en verplettering of inversie van T-golven) zijn waargenomen bij een minderheid van de met Leponex behandelde patiënten en zijn genormaliseerd na stopzetting van de behandeling. De klinische betekenis van deze veranderingen is onduidelijk. Deze afwijkingen zijn echter waargenomen bij patiënten met myocarditis, waarmee dus rekening moet worden gehouden.
Er zijn geïsoleerde meldingen geweest van hartritmestoornissen, pericarditis/pericardiale effusie en myocarditis, waarvan sommige met fatale afloop. De meeste gevallen van myocarditis traden op binnen de eerste 2 maanden na aanvang van de behandeling met Leponex Cardiomyopathieën traden in het algemeen op bij gevorderde behandeling.
In sommige gevallen gingen myocarditis (ongeveer 14%) en pericarditis/pericardiale effusie gepaard met eosinofilie; het is echter niet bekend of eosinofilie een betrouwbare voorspeller is van carditis.
Tekenen en symptomen van myocarditis of cardiomyopathie zijn onder meer aanhoudende tachycardie in rust, hartkloppingen, aritmieën, pijn op de borst en andere tekenen en symptomen van hartfalen (bijv. onverklaarbaar gevoel van vermoeidheid, dyspneu, tachypneu) of myocardinfarct-achtige symptomen. Andere symptomen die aanwezig kunnen zijn, zijn griepachtige symptomen.
Plotselinge onverklaarbare sterfgevallen kunnen optreden bij psychiatrische patiënten, al dan niet op antipsychotica. Dergelijke sterfgevallen zijn zeer zelden waargenomen bij patiënten die met Leponex werden behandeld.
Bloedvataandoeningen:
Zeldzame gevallen van trombo-embolie zijn gemeld.
Ademhalingsstelsel-, borstkas- en mediastinumaandoeningen:
Gevallen van ademhalingsdepressie of -stilstand, met of zonder circulatoire collaps, zijn zeer zelden gemeld (zie rubrieken 4.4 en 4.5).
Maagdarmstelselaandoeningen:
Constipatie en speekselvloed zijn zeer vaak waargenomen, misselijkheid en braken vaak. Paralytische ileus kan zeer zelden voorkomen (zie rubriek 4.4). Leponex is zelden in verband gebracht met dysfagie. Aspiratie van ingenomen voedsel kan optreden bij patiënten met dysfagie of na een acute overdosering.
Lever- en galaandoeningen:
Voorbijgaande en asymptomatische verhogingen van leverenzymen en zelden hepatitis en cholestatische geelzucht zijn gemeld. Gevallen van fulminante levernecrose zijn zeer zelden gemeld. Bij aanwezigheid van geelzucht moet de behandeling met Leponex worden stopgezet (zie rubriek 4.4). Gevallen van acute pancreatitis zijn zelden voorgekomen.
Nier- en urinewegaandoeningen:
In verband met Leponex zijn geïsoleerde gevallen van acute interstitiële nefritis waargenomen.
Ziekten van het voortplantingssysteem en de borst:
Gevallen van priapisme zijn zeer zelden gemeld.
Algemene aandoeningen en toedieningsplaatsstoornissen:
Gevallen van maligne neurolepticasyndroom (MNS) zijn gemeld bij patiënten die werden behandeld met Leponex alleen of in combinatie met lithium of andere CZS-actieve stoffen.
Acute reacties als gevolg van stopzetting van de behandeling zijn gemeld (zie rubriek 4.4).
Lijst met bijwerkingen
De onderstaande tabel (Tabel 4) geeft een overzicht van de bijwerkingen die het gevolg zijn van spontane meldingen en klinische onderzoeken.
Tabel 4: Geschatte frequentie van behandelingsgerelateerde bijwerkingen uit spontane meldingen en klinische onderzoeken
Bijwerkingen zijn ingedeeld naar frequentie, waarbij de volgende parameters worden gebruikt: zeer vaak (≥10), vaak (≥100,
* Bijwerkingen die voortkomen uit postmarketingervaring door spontane meldingen en gepubliceerde gevallen in de literatuur
Zeer zeldzame gevallen van ventriculaire tachycardie en verlenging van het QT-interval, die geassocieerd kunnen zijn met 'torsade de pointes'-aritmie, zijn waargenomen, hoewel er geen zeker causaal verband is met het gebruik van dit geneesmiddel.
04.9 Overdosering
Gevallen van acute overdosering met Leponex, opzettelijk of per ongeluk, waarvan de uitkomst bekend is, resulteerden in een mortaliteit van ongeveer 12%. De meeste sterfgevallen waren geassocieerd met hartfalen of aspiratiepneumonie en traden op bij doses van meer dan 2.000 mg. Er zijn meldingen geweest van patiënten die herstellen van een overdosis van meer dan 10.000 mg Bij sommige volwassenen, vooral degenen die niet eerder aan Leponex zijn blootgesteld, heeft inname van lage doses van 400 mg echter levensbedreigende comateuze situaties en, in één geval, de dood veroorzaakt. Bij jonge kinderen leidde het innemen van doses tussen 50 en 200 mg tot ernstige sedatie of coma zonder fatale afloop.
Tekenen en symptomen
Slaperigheid, lethargie, areflexie, coma, verwardheid, hallucinaties, agitatie, delirium, extrapiramidale symptomen, hyperreflexie, convulsies; hypersalivatie, mydriasis, wazig zien, thermolabiliteit; hypotensie, collaps, tachycardie, hartritmestoornissen; aspiratiepneumonie, dyspneu, depressie of ademhalingsfalen.
Behandeling
Er zijn geen specifieke antidota voor Leponex.
Maagspoeling en/of toediening van actieve kool binnen de eerste 6 uur na inname van het geneesmiddel Peritoneale dialyse en hemodialyse zijn niet effectief gebleken. Symptomatische behandeling met continue controle van de hartfunctie, ademhaling, elektrolyten en zuur-base-evenwicht Het gebruik van adrenaline moet worden vermeden bij de behandeling van hypotensie, aangezien er een kans bestaat op een paradoxaal effect van adrenaline.
Vanwege de mogelijkheid van vertraagde reacties is nauwlettend medisch toezicht vereist gedurende ten minste 5 dagen.
05.0 FARMACOLOGISCHE EIGENSCHAPPEN
05.1 Farmacodynamische eigenschappen
Farmacotherapeutische categorie: antipsychotica; diazepine, oxazepine en thiazepine.
ATC-code: N05A H02.
Van leponex is aangetoond dat het een ander antipsychoticum is dan klassieke antipsychotica.
In farmacologische experimenten induceert de verbinding geen katalepsie of remt het stereotypische gedrag dat wordt veroorzaakt door apomorfine of amfetamine. Het heeft slechts een zwakke blokkerende activiteit van de dopaminerge receptoren D1, D2, D3 en D5, maar vertoont een hoge affiniteit voor de D4-receptor, naast krachtige anti-α-adrenerge, anticholinerge, antihistaminische en stimulerende reactieremmende effecten. Het is ook aangetoond dat de verbinding antiserotonerge eigenschappen bezit.
Klinisch veroorzaakt Leponex een snel en duidelijk sedatief effect en oefent het antipsychotische effecten uit bij schizofrene patiënten die resistent zijn tegen andere farmacologische behandelingen. In deze gevallen is aangetoond dat Leponex effectief is in het verminderen van zowel positieve als negatieve symptomen van schizofrenie, voornamelijk in kortdurende klinische onderzoeken. In een open-label klinisch onderzoek bij 319 therapieresistente patiënten die gedurende 12 maanden werden behandeld, werd een significante klinische verbetering waargenomen bij 37% van de patiënten binnen de eerste week van de behandeling en bij nog eens 44% aan het einde van de 12 maanden. Verbetering werd gedefinieerd als een reductie van ongeveer 20% ten opzichte van de uitgangswaarde op de beoordelingsschaal Korte score op de psychiatrische beoordelingsschaal. Een verbetering in sommige aspecten van cognitieve disfunctie werd ook beschreven.
Vergeleken met klassieke antipsychotica veroorzaakt Leponex minder grote extrapiramidale reacties zoals acute dystonie, Parkinson-bijwerkingen en acathisie. In tegenstelling tot klassieke antipsychotica veroorzaakt Leponex weinig of geen toename van prolactine, waardoor bijwerkingen zoals gynaecomastie, amenorroe, galactorroe en impotentie worden vermeden.
Een potentieel ernstige bijwerking veroorzaakt door behandeling met Leponex is het optreden van granulocytopenie en agranulocytose, waarvan de frequentie wordt geschat op respectievelijk ongeveer 3% en 0,7%.Daarom dient het gebruik van Leponex te worden beperkt tot patiënten met schizofrenie die resistent zijn tegen behandeling of aan patiënten met psychotische stoornissen bij de ziekte van Parkinson, na falen van andere therapeutische strategieën (zie rubriek 4.1), en die regelmatig hematologische tests kunnen ondergaan (zie rubrieken 4.4 en 4.8).
05.2 Farmacokinetische eigenschappen
Absorptie
Absorptie van oraal toegediend Leponex is 90-95%; de snelheid en mate van absorptie worden niet beïnvloed door voedselinname.
Leponex ondergaat een matig first-pass metabolisme, wat resulteert in een absolute biologische beschikbaarheid van 50-60%.
Verdeling
Bij steady state, met twee toedieningen/dag, treedt de bloedpiek gemiddeld op na 2,1 uur (bereik: 0,4-4,2 uur) en is het distributievolume 1,6 l/kg. Leponex is voor ongeveer 95% gebonden aan plasma-eiwitten.
Biotransformatie / Metabolisme
Leponex wordt bijna volledig gemetaboliseerd voordat het wordt uitgescheiden. Van de belangrijkste metabolieten is er slechts één, de demethylmetaboliet, actief gebleken. De farmacologische activiteit is vergelijkbaar met die van clozapine, maar is aanzienlijk zwakker en van kortere duur.
Eliminatie
De eliminatie is bifasisch, met een gemiddelde terminale halfwaardetijd van 12 uur (bereik: 6-26 uur) Na een enkelvoudige dosis van 75 mg is de gemiddelde terminale halfwaardetijd 7,9 uur; het neemt toe tot 14,2 uur wanneer steady-state wordt bereikt door dagelijkse toediening van 75 mg gedurende ten minste 7 dagen. Alleen sporen van onveranderd geneesmiddel worden gevonden in de urine en feces, aangezien ongeveer 50% van de toegediende dosis wordt uitgescheiden als metabolieten in de urine en 30% in de feces.
Lineariteit / niet-lineariteit
Toenemende doses van 37,5, 75 en 150 mg in twee dagelijkse toedieningen resulteren in dosisafhankelijke lineaire verhogingen van het gebied onder de plasmaconcentratie/tijd-curve (AUC), piek- en dalplasmaconcentraties bij steady-state.
05.3 Gegevens uit het preklinisch veiligheidsonderzoek
Niet-klinische gegevens duiden niet op een speciaal risico voor mensen. Deze gegevens zijn afkomstig van conventioneel onderzoek op het gebied van veiligheidsfarmacologie, toxiciteit bij herhaalde dosering, genotoxiciteit en carcinogeen potentieel (voor reproductietoxiciteit, zie rubriek 4.6).
06.0 FARMACEUTISCHE INFORMATIE
06.1 Hulpstoffen
Magnesium stearaat
Watervrij colloïdaal silica
Povidon (K30)
Talk
Maïszetmeel
Lactosemonohydraat
06.2 Incompatibiliteit
Niet relevant.
06.3 Geldigheidsduur
3 jaar.
06.4 Speciale voorzorgsmaatregelen bij bewaren
Voor dit geneesmiddel zijn er geen speciale bewaarcondities.
06.5 Aard van de primaire verpakking en inhoud van de verpakking
PVC / PVDC / aluminium of PVC / PE / PVDC / aluminium blisterverpakkingen
Verpakkingsgrootten: 7, 14, 20, 28, 30, 40, 50, 60, 84, 98, 100 tabletten.
Ziekenhuisverpakkingen: 500 (10x50) en 5000 (100x50) tabletten.
Amberkleurige glazen flessen (klasse III) met verzegelde polyethyleen (PE) sluiting
Verpakking: 100 tabletten.
Ziekenhuisverpakking: 500 tabletten.
Mogelijk worden niet alle verpakkingsgrootten in de handel gebracht.
06.6 Instructies voor gebruik en verwerking
Geen speciale instructies.
07.0 HOUDER VAN DE VERGUNNING VOOR HET IN DE HANDEL BRENGEN
Novartis Farma S.p.A.
Largo Umberto Boccioni, 1 - 21040 Origgio (VA)
08.0 NUMMER VAN DE VERGUNNING VOOR HET IN DE HANDEL BRENGEN
PVC / PVDC / aluminium blisterverpakkingen
Leponex 100 mg tabletten
28 tabletten van 100 mg
A.I.C. N. 028824023
PVC / PE / PVDC / aluminium blisterverpakkingen
Leponex 100 mg tabletten
28 tabletten van 100 mg
A.I.C. N. 028824047
09.0 DATUM VAN EERSTE VERGUNNING OF VERLENGING VAN DE VERGUNNING
Datum eerste vergunning: 07 maart 1995
Datum van de meest recente verlenging: 08 juli 2013