-cos-e-malattia-nelluomo.jpg)
Monkeypox presenteert zich meestal met koorts, uitslag en gezwollen lymfeklieren; vanuit klinisch oogpunt zijn de symptomen vergelijkbaar met die in het verleden bij patiënten met pokken, hoewel ze over het algemeen minder ernstig zijn.
Het apenpokkenvirus wordt voornamelijk op mensen overgedragen door wilde dieren, zoals knaagdieren en primaten, maar infectie van mens op mens, via de lucht of via afscheidingen en lichaamsvloeistoffen, is ook mogelijk.
Bij mensen worden gevallen van de ziekte sporadisch en soms in epidemische vorm waargenomen. De meeste gevallen zijn gemeld in de Democratische Republiek Congo, waar apenpokken als endemisch wordt beschouwd, maar af en toe wordt aangetroffen in andere landen, waaronder Azië, het Verenigd Koninkrijk en de Verenigde Staten (waar de laatste gevallen dateren van juli 2021).
) die symptomen veroorzaakt die vergelijkbaar zijn met die welke in het verleden werden gezien bij pokkenpatiënten, hoewel klinisch minder ernstig.
Monkeypox: Waarom wordt het Monkeypox genoemd?
De ziekte wordt "apenpokken" genoemd, omdat het veroorzakende virus voor het eerst werd geïsoleerd en geïdentificeerd in 1958 bij sommige apen. Macaca fascicularis laboratorium.
In feite wordt aangenomen dat het infectiereservoir, dat verantwoordelijk is voor het in stand houden van het virus in de natuur, wordt vertegenwoordigd door kleine knaagdieren (zoals eekhoorns, ratten en muizen) die de tropische regenwouden van Centraal- en West-Afrika bewonen.
Wat heeft het met pokken te maken?
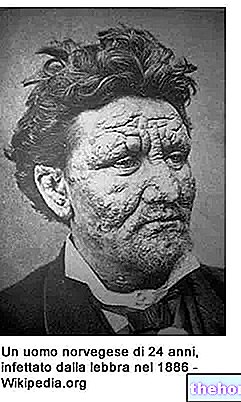
De klinische presentatie van apenpokken doet denken aan pokken, een besmettelijke ziekte die in 1980 na een wereldwijde vaccinatiecampagne wereldwijd werd uitgeroeid.
In tegenstelling tot apenpokken werd pokken gemakkelijker overgedragen en vaker fataal (ongeveer 30% van de patiënten).
Het laatste geval van natuurlijk verworven pokken werd ontdekt in 1977. In Afrikaanse landen viel het einde van de pokkenvaccinaties samen met een exponentiële toename van het aantal gevallen van apenpokken, dus het is waarschijnlijk dat de "toename in" incidentie ervan afhangt "gebeurtenis. Met andere woorden, het beschermende effect van het pokkenvaccin tegen apenpokken is in de loop van de tijd afgenomen, waardoor niet-gevaccineerde populaties vatbaarder zijn voor infectie met het apenpokkenvirus.
Voor meer informatie: Pokken Monkeypox is een groot dubbelstrengs DNA-virus, nauw verwant aan het menselijke pokkenvirus. Zoals verwacht behoort deze ziekteverwekker tot het geslacht Orthopoxvirus, familie Poxviridae, vergelijkbaar met het Variola-virus (het pokkenvirus) en het Vaccinia-virus (het virus dat wordt gebruikt in het pokkenvaccin).
-cos-e-malattia-nelluomo_2.jpg)
Tot dusver zijn twee verschillende clades van het virus (groepen met vergelijkbare genetische eigenschappen en functies) geïdentificeerd: die van het Congobekken (meer virulent en overdraagbaar) en die van West-Afrika. in Kameroen, aangezien dit het enige land is waar beide clades van het apenpokkenvirus zijn aangetroffen.
Monkeypox: hoeveel en waar is het wijdverbreid?
- Bij mensen en andere primaten worden gevallen van de ziekte sporadisch en soms in epidemische vorm waargenomen. De meeste gemelde gevallen komen uit de landelijke regenwoudgebieden van het Congobekken, met name de Democratische Republiek Congo, waar het als endemisch wordt beschouwd.
- Het eerste menselijke geval van apenpokken werd geregistreerd in 1970 in de Democratische Republiek Congo (toen bekend als Zaïre), tijdens een periode van intense inspanningen om de pokken uit te roeien. Sindsdien is apenpokken gevonden bij mensen in andere landen.
- Sinds 2003 wordt het virus geëxporteerd vanuit Afrika.Er zijn met name ook enkele gevallen van apenpokken gemeld in de Verenigde Staten van Amerika, toen enkele geïnfecteerde knaagdieren die uit Ghana werden geïmporteerd, prairiehonden besmetten die later in contact kwamen met enkele menselijke proefpersonen.Recentelijk werden de pokken van de apen geregistreerd. Israël in september 2018, in het VK in september 2018 en december 2019 en in Singapore in mei 2019. In 2017 beleefde Nigeria de grootste gedocumenteerde uitbraak tot nu toe.
Natuurlijke gastheer van het Monkeypox-virus
Verschillende diersoorten zijn geïdentificeerd als vatbaar voor infectie met het apenpokkenvirus. Het mechanisme voor het in stand houden van de ziekteverwekker in de natuur is nog niet volledig begrepen, maar het is zeker dat mensen en niet-menselijke primaten niet het ware reservoir van de ziekteverwekker vormen. eerder vertegenwoordigd door verschillende soorten knaagdieren. Daarom zijn verdere studies nodig om het exacte reservoir van het apenpokkenvirus te identificeren en hoe het in de natuur wordt gehandhaafd.
(interval van "infectie tot" aanvang van symptomen) van apenpokken is gewoonlijk tussen 6 en 13 dagen, maar kan variëren van 5 tot 21 dagen.
Monkeypox-symptomen: hoe manifesteert het zich?
Het Monkeypox-virus is verantwoordelijk voor een "systemische infectie die wordt gekenmerkt door:
- Koorts;
- Rillingen;
- Hoofdpijn
- Spierpijn;
- Rugpijn;
- Uitputting;
- Lymfadenopathie;
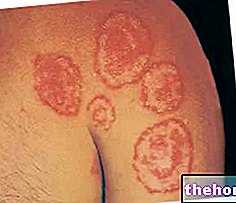
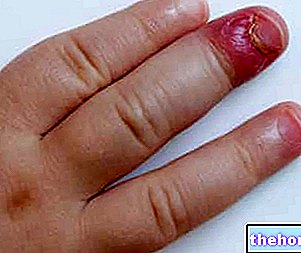
- Huiduitslag met blaren en puisten (meestal eerst op het gezicht).
Vanuit klinisch oogpunt is monkeypox vergelijkbaar met menselijke pokken; huidlaesies nemen echter vaak een clusterconfiguratie aan en vergroting van de lymfeklieren komt vaker voor.
Verloop van de pokken van de apen
De infectie kan worden onderverdeeld in twee perioden:
- Invasieperiode (duurt 0-5 dagen): gekenmerkt door koorts, ernstige hoofdpijn, lymfadenopathie (gezwollen lymfeklieren), rugpijn, myalgie (spierpijn) en intense asthenie (gebrek aan energie). Lymfadenopathie is een onderscheidend kenmerk van apenpokken van andere ziekten die in eerste instantie op elkaar lijken (waterpokken, mazelen, pokken).
- Huiduitslag: begint meestal binnen 1 tot 3 dagen na het begin van koorts. De uitslag is meestal meer geconcentreerd op het gezicht en de ledematen dan op de romp en treft het gezicht (95% van de gevallen), handpalmen en voetzolen (75% van de gevallen). 70% van de gevallen), de geslachtsorganen (30%) en het bindvlies (20%), evenals het hoornvlies. De uitslag vordert opeenvolgend van macules (laesies met een platte basis) naar papels (stevige laesies die licht verheven zijn), blaren ( laesies gevuld met heldere vloeistof), puisten (laesies gevuld met gelige vloeistof) en korsten die uitdrogen en eraf vallen. Het aantal laesies varieert van enkele tot enkele duizenden. In ernstige gevallen kunnen de laesies samensmelten totdat grote delen van de huid afbreken.
Mensen die in of nabij beboste gebieden wonen, kunnen indirect of in geringe mate worden blootgesteld aan besmette dieren, wat kan leiden tot subklinische (asymptomatische) infecties.
Duur van de ziekte
In de regel heeft de ziekte een goedaardig en zelfbeperkend verloop met symptomen die 2 tot 4 weken aanhouden, maar het kan ernstiger optreden bij immuungecompromitteerde personen en kinderen.
Mogelijke complicaties
Ernstige gevallen komen het meest voor bij kinderen en houden verband met de mate van blootstelling aan het virus, de gezondheidstoestand van de patiënt en de aard van de complicaties.
Complicaties van monkeypox kunnen zijn:
- Secundaire infecties;
- Bronchopneumonie;
- sepsis;
- Encefalitis;
- Hoornvliesinfectie met verlies van gezichtsvermogen tot gevolg.
In de algemene bevolking is het sterftecijfer van apenpokken ongeveer 10% van de getroffenen; de meeste sterfgevallen vallen in de jongere leeftijdsgroepen en onder jonge kinderen.
huid, schurft, syfilis en drugsgerelateerde allergieën. Waar mogelijk is biopsie een "optie.
Aangezien orthopoxvirussen serologisch kruisreactief zijn, bieden antigeen- en antilichaamdetectiemethoden geen specifieke bevestiging voor apenpokken. Serologische en antigeendetectiemethoden worden daarom niet aanbevolen voor de diagnose of het onderzoek van antigeen. gevallen waarin de middelen beperkt zijn. Bovendien zijn recente of afgelegen vaccinatie tegen pokken (bijv. iedereen die vóór de uitroeiing van de pokken is ingeënt of recenter is gevaccineerd vanwege een hoger risico op het Orthopoxvirus, zoals personeelslaboratorium) kan leiden tot fout-positieve resultaten.
Om de testresultaten te interpreteren, is het van cruciaal belang dat patiëntinformatie bij de monsters wordt geleverd, waaronder:
- Datum van begin van koorts;
- Begindatum van de uitslag;
- Datum monsterafname;
- Huidige toestand van het individu (stadium van de uitslag);
- Leeftijd.














-cloruro.jpg)





